|
Hãy nghe bài viết
Getting your Trinity Audio player ready...
|
Chào các bạn, hôm nay chúng ta sẽ cùng tìm hiểu một bệnh lý khá phổ biến ở người trưởng thành , và đặc biệt là người cao tuổi , đó là hẹp ống sống thắt lưng, tên tiếng anh là Lumbar spinal stenosis.
Đây là một trong những nguyên nhân thường gặp gây đau lưng mạn tính, đau lan xuống chân, và ảnh hưởng rõ rệt đến khả năng vận động, đi lại của người bệnh. Để điều trị hiệu quả, chúng ta cần hiểu rõ nguyên nhân, cơ chế sinh bệnh, triệu chứng, cách chẩn đoán và các phương pháp điều trị, đặc biệt là điều trị bảo tồn và phục hồi chức năng, và phẫu thuật theo chỉ định..
Định nghĩa và đại cương
Hẹp ống sống thắt lưng là tình trạng giảm kích thước ống sống ở vùng thắt lưng, dẫn đến chèn ép các cấu trúc thần kinh bên trong, cụ thể là rễ thần kinh, đuôi ngựa, hoặc cả hai. Sự chèn ép này có thể xảy ra ở ống sống trung tâm, lỗ liên hợp, hoặc ngách bên; và thường tiến triển từ từ theo thời gian, do đó bệnh nhân có thể không có triệu chứng rõ ràng ở giai đoạn đầu.
Lưu ý là một phần đáng kể dân số nói chung có thể bị hẹp cột sống về mặt giải phẫu, mà không có triệu chứng. Các nghiên cứu đã chỉ ra rằng 20% đến 25% số người trên 40 tuổi không có triệu chứng bị hẹp ống sống thắt lưng đáng kể.
Nhắc lại giải phẫu,
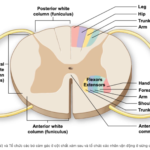
Các thành phần giải phẫu quan trọng của cột sống thắt lưng , cùng bao gồm năm đốt sống thắt lưng, từ L1 đến L5, xương cùng, các đĩa đệm, dây chằng vàng, các khớp gian mấu, các lỗ ra của rễ thần kinh cột sống thắt lưng, các rễ thần kinh sống, và chùm đuôi ngựa.
Ống tủy trung tâm bình thường ở người trưởng thành, có đường kính dọc giữa ít nhất là 13 mm. Hẹp tương đối khi đường kính ống tủy từ 10 đến 13 mm; bệnh nhân có thể có triệu chứng hoặc không. Hẹp tuyệt đối xảy ra ở đường kính dưới 10 mm, và bệnh nhân thường có triệu chứng.
Phân loại
Về mặt giải phẫu, ta chia hẹp ống sống thắt lưng thành ba dạng:
- Hẹp trung tâm: là dạng phổ biến nhất, thường do thoát vị đĩa đệm, phì đại dây chằng vàng và phì đại diện mỏm khớp.
- Hẹp ở ngách bên xảy ra tại nơi rễ thần kinh rời khỏi ống sống.
- Hẹp lỗ liên hợp: nơi rễ thần kinh thoát ra ngoài qua lỗ ghép.
Phân loại này rất quan trọng trong định hướng điều trị, đặc biệt là khi quyết định phẫu thuật giải ép.
Nguyên nhân.
Có thể chia nguyên nhân thành nguyên nhân bẩm sinh và mắc phải.
- Bẩm sinh, (nguyên phát) thường do ống sống có kích thước nhỏ, cấu trúc bất thường từ lúc sinh, tuy nhiên khá hiếm gặp, các triệu chứng đầu tiên xuất hiện ở bệnh nhân ở độ tuổi 30.
- Mắc phải, (thứ phát), là nguyên nhân chính, thường liên quan đến thoái hóa cột sống, phì đại dây chằng vàng, thoát vị đĩa đệm, trượt đốt sống, và vôi hóa dây chằng dọc sau.
Đáng lưu ý, hiện tượng phì đại dây chằng vàng và phì đại diện mỏm khớp sau, là đặc điểm điển hình của quá trình thoái hóa và góp phần đáng kể vào việc làm hẹp lòng ống sống.
Cơ chế bệnh sinh.
Sự hẹp của ống sống dẫn đến tăng áp lực lên rễ thần kinh và mạch máu nuôi, làm giảm tưới máu thần kinh, gây nên đau, dị cảm, và yếu cơ.
Lưu ý là duỗi cột sống có thể làm giảm 20% diện tích mặt cắt ngang lỗ liên hợp, và giảm thể tích ống tủy trung tâm lên tới 67%.
Trong quá trình đi lại, tư thế đứng thẳng làm lòng ống sống hẹp lại do hiện tượng ưỡn lưng, khiến triệu chứng nặng lên, đây là cơ sở của hội chứng đau cách hồi thần kinh.
Lâm sàng.
Các triệu chứng lâm sàng thường tiến triển chậm, bao gồm:
- Đau vùng thắt lưng, thường âm ỉ, mạn tính.
- Đau lan xuống mông, mặt sau đùi, bắp chân, một hoặc hai bên.
- Tê bì, dị cảm, cảm giác “kiến bò”, thường xuất hiện khi đứng lâu, đi bộ, giảm khi nghỉ ngơi hoặc cúi người ra trước.
- Yếu cơ chi dưới, rối loạn kiểm soát cơ tròn, nhất là khi tổn thương tiến triển.
Dấu hiệu đặc trưng nhất là đau cách hồi thần kinh – nghĩa là bệnh nhân chỉ đi được một đoạn ngắn rồi phải dừng lại vì đau hoặc tê chân, và cảm giác này giảm khi cúi người hoặc ngồi xuống. Đây là dấu hiệu quan trọng giúp phân biệt với đau cách hồi do thiếu máu động mạch chi dưới, vốn không giảm khi cúi.
Khám lâm sàng.
Khám thần kinh có thể phát hiện:
- Giảm hoặc mất phản xạ gân gót.
- Yếu nhẹ một số nhóm cơ như gập lưng bàn chân hoặc duỗi bàn chân.
- Cảm giác giảm nhẹ ở vùng chi phối thần kinh.
- Dấu La déc thường âm tính, khác với thoát vị đĩa đệm cấp.
Tuy nhiên, trong nhiều trường hợp, triệu chứng khá mờ nhạt hoặc không đặc hiệu, nên cần cận lâm sàng hỗ trợ.
Lâm sàng có thể chia bệnh nhân thành các mức độ::
- Nhẹ: có thay đổi trên hình ảnh học nhưng chưa có triệu chứng.
- Trung bình: có triệu chứng khi đi lại, đứng lâu.
- Nặng: đau thường xuyên, yếu chân, rối loạn tiểu tiện.
Về Cận lâm sàng.
X quang cho thấy hẹp khe khớp, vôi hóa, trượt đốt sống, thoái hóa.
Trong một số trường hợp cần khảo sát cấu trúc xương kỹ hơn, như khi chuẩn bị phẫu thuật, có thể dùng xi ti scan.
Tuy nhiên, chẩn đoán chính xác phải dựa vào em rai , phương tiện tối ưu để đánh giá mô mềm, dây chằng, đĩa đệm, và mức độ chèn ép thần kinh. em rai có thể xác định vị trí, mức độ hẹp, đánh giá sự phù nề rễ thần kinh, thoát vị kèm theo.
Phân độ theo hình ảnh học.
Có nhiều hệ thống phân độ hẹp ống sống, thường dựa trên khoảng không gian còn lại trong ống sống trên em rai.
Hệ thống phân độ Lurie xác định mức độ hẹp vùng trung tâm theo 3 mức dựa trên các hình ảnh T2 W cắt ngang, thành các mức:
- Không hẹp,
- Hẹp nhẹ: hẹp nhỏ hơn hoặc bằng 1 phần 3 kích thước bình thường,
- Hẹp vừa: hẹp từ 1 phần 3 đến 2 phần 3 kích thước bình thường,
- Hẹp nặng: hẹp lớn hơn 2 phần 3 kích thước bình thường.
Schizas và cộng sự chia hẹp ống sống thắt lưng thành 7 mức độ dựa trên hình ảnh T2 W cắt ngang.
Các mức độ chính:
- Độ A : Không hẹp hoặc hẹp nhẹ): vẫn thấy rõ dịch não tuỷ, phân bố không đều. Có 4 phân độ từ A 1 đến A 4) tùy vị trí và tỷ lệ rễ thần kinh.
- Độ B , (Hẹp vừa): Rễ thần kinh lấp đầy túi, nhưng vẫn phân biệt được; còn ít dịch não tuỷ dạng hạt.
- Độ C, (Hẹp nặng): Không thấy rõ rễ thần kinh và dịch não tuỷ; túi cùng có tín hiệu xám đồng nhất.
- Độ D, (Hẹp rất nặng): Tương tự độ C, nhưng mỡ ngoài màng cứng phía sau bị bít tắc.
Phân biệt với bệnh lý khác
Cần phân biệt hẹp ống sống thắt lưng với nhiều tình trạng khác gây đau lưng và/hoặc đau chân, như (thoát vị đĩa đệm, bệnh mạch máu ngoại biên, các bệnh lý khớp háng và khớp gối, hội chứng đau cân cơ, các khối u cột sống, bệnh thần kinh ngoại biên…).
Bảng sau so sánh đau cách hồi do mạch máu chi dưới và do thần kinh, trong đó:
- đau cách hồi mạch máu không giảm khi cúi người, có thể có dấu hiệu thiếu máu như lạnh chân, mạch yếu.
- Siêu âm Doppler động mạch chi dưới có thể hỗ trợ chẩn đoán phân biệt.
Điều trị.
Quyết định lựa chọn phương pháp điều trị cho hẹp ống sống thắt lưng phụ thuộc vào nhiều yếu tố, bao gồm:
- Mức độ nghiêm trọng của triệu chứng: Đau và hạn chế chức năng ảnh hưởng đến chất lượng cuộc sống của bệnh nhân như thế nào.
- Đáp ứng với điều trị bảo tồn: Liệu các phương pháp điều trị không phẫu thuật có mang lại hiệu quả giảm đau và cải thiện chức năng hay không.
- Kết quả chẩn đoán hình ảnh: Mức độ và vị trí hẹp ống sống.
- Sức khỏe tổng thể và các bệnh lý nền của bệnh nhân: Các yếu tố nguy cơ phẫu thuật.
- Sự lựa chọn và ưu tiên của bệnh nhân: Sau khi được cung cấp đầy đủ thông tin về các lựa chọn điều trị, lợi ích và rủi ro tiềm ẩn.
- Thời gian đã mắc bệnh và tiền sử các đợt đau lưng trước đó.
- Các dấu hiệu thần kinh tiến triển (ví dụ: yếu chân nghiêm trọng, rối loạn chức năng ruột hoặc bàng quang , hội chứng đuôi ngựa).
Điều trị bảo tồn:
Là bước đầu tiên, bao gồm:
- Thuốc giảm đau, thuốc giãn cơ, kháng viêm.
- Tiêm corticoid ngoài màng cứng: có thể giúp giảm đau tạm thời trong vài tuần.
- Vật lý trị liệu: dùng sóng ngắn, hồng ngoại, kéo giãn cột sống, điện xung giảm đau.
- Phục hồi chức năng: là trọng tâm trong điều trị lâu dài. Tập trung vào các bài tập tăng cường cơ bụng , cơ lưng, cải thiện tư thế, duy trì tư thế hơi cúi lưng, tránh ưỡn.
- Ngoài các phương pháp điều trị y tế, bệnh nhân hẹp ống sống thắt lưng có thể thực hiện một số biện pháp tự chăm sóc để giúp giảm triệu chứng, bao gồm:
- Duy trì tư thế đúng: Tránh các tư thế gây duỗi quá mức cột sống thắt lưng.
- Thực hiện các bài tập vật lý trị liệu được hướng dẫn thường xuyên tại nhà: Tập trung vào các bài tập gập, tăng cường cơ bụng và cơ lưng.
- Sử dụng nhiệt hoặc lạnh: Chườm nóng hoặc lạnh có thể giúp giảm đau và co thắt cơ.
- Tránh các hoạt động làm trầm trọng thêm triệu chứng: Điều chỉnh hoạt động hàng ngày và nghề nghiệp để giảm căng thẳng lên cột sống thắt lưng.
- Giảm cân ,(nếu thừa cân hoặc béo phì): Giảm tải trọng lên cột sống.
- Sử dụng các thiết bị hỗ trợ: Ví dụ như gậy hoặc khung tập đi để giảm áp lực lên cột sống khi đi bộ.
- Ngủ ở tư thế gập người: Ví dụ như tư thế bào thai với một chiếc gối giữa hai đầu gối.
- Bỏ thuốc lá: Hút thuốc có thể làm giảm lưu lượng máu đến cột sống và làm chậm quá trình lành thương.
2. Điều trị phẫu thuật:
Phẫu thuật thường được cân nhắc cho những bệnh nhân có triệu chứng hẹp ống sống thắt lưng dai dẳng, gây ảnh hưởng đáng kể đến chất lượng cuộc sống và không đáp ứng với các phương pháp điều trị bảo tồn. khi mà:
- Bệnh không đáp ứng sau hơn 3 đến 6 tháng điều trị nội khoa tích cực.
- Có yếu cơ rõ rệt, rối loạn tiểu tiện, hoặc ảnh hưởng sinh hoạt nghiêm trọng.
- Hình ảnh em rai cho thấy chèn ép nặng, đặc biệt rễ thần kinh hoặc đuôi ngựa.
Các loại phẫu thuật phổ biến bao gồm:
- Phẫu thuật cắt bản sống giải ép , (laminectomy): Loại bỏ một phần hoặc toàn bộ bản sống phía sau của đốt sống để mở rộng ống sống và giảm áp lực lên các cấu trúc thần kinh.
- Phẫu thuật cắt bỏ mỏm khớp, (facetectomy): Loại bỏ một phần mỏm khớp bị phì đại gây hẹp lỗ liên hợp.
- Phẫu thuật cắt cung sau, (laminotomy): Chỉ loại bỏ một phần nhỏ của bản sống, thường được thực hiện khi hẹp ở một bên. Trong nhiều trường hợp, phẫu thuật cắt bản sống giải ép có thể kết hợp với cắt bỏ mỏm khớp để giải nén toàn diện hơn.
- Phẫu thuật thường giúp giảm nhanh các triệu chứng đau chân và cải thiện chức năng.
Sau phẫu thuật, cần tiếp tục tập Phục hồi chức năng .
- Tập đứng và đi lại sớm trong vòng 24 đến 48 giờ sau mổ.
- Tập vận động cơ thân mình từ tuần đầu.
- Tránh nâng vật nặng và ngồi lâu trong 6 tuần đầu.
- Giáo dục bệnh nhân duy trì lối sống năng động, vận động nhẹ nhàng và đúng tư thế.
Tái khám định kỳ để theo dõi tiến triển, ngừa biến chứng tái hẹp do xơ hóa hoặc mất vững cột sống.
Vai trò nhóm đa chuyên khoa:
Việc điều trị hẹp ống sống thắt lưng cần sự phối hợp của:
- Bác sĩ nội khoa: để kiểm soát bệnh nền.
- Ngoại thần kinh – chấn thương chỉnh hình: để chỉ định và thực hiện phẫu thuật.
- Phục hồi chức năng – Vật lý trị liệu: đảm nhận điều trị bảo tồn và phục hồi sau mổ hiệu quả.
- Điều dưỡng – Kỹ thuật viên: hướng dẫn tập luyện, tư thế, giáo dục sức khỏe.
Để Kết luận,
Hẹp ống sống thắt lưng là một bệnh lý thoái hóa mạn tính, tiến triển chậm nhưng ảnh hưởng lớn đến chức năng vận động. Điều trị bảo tồn – đặc biệt là phục hồi chức năng – đóng vai trò trung tâm trong quản lý bệnh. Phẫu thuật mang lại kết quả tốt nhưng cần được chỉ định đúng và kết hợp điều trị sau mổ hiệu quả.
Điều quan trọng là không vội mổ khi chưa có chỉ định rõ ràng, và đừng quên: “Tập đúng , tập đều , tập sớm có thể tránh được phẫu thuật!”.
Biên tập bởi minh đạt rehab, dựa trên bài viết trên trang phục hồi chức năng online.
Cám ơn bạn đã xem video này, nếu thấy hữu ích, hãy like và chia sẻ nó cho mọi người.