|
Hãy nghe bài viết
Getting your Trinity Audio player ready...
|
Đại tràng thần kinh ((NEUROGENIC BOWEL) là sự rối loạn chức năng hệ tiêu hóa bình thường do tổn thương thần kinh hoặc khiếm khuyết lúc sinh, đặc trưng bởi không kiểm soát sự thải phân khỏi cơ thể.
Đại tràng thần kinh có thể là một rối loạn ảnh hưởng nhiều đến chức năng ở các bệnh nhân mắc các bệnh như tổn thương tủy sống (TTTS), đột quỵ, chấn thương sọ não, xơ hóa rải rác, nứt đốt sống bẩm sinh, đái tháo đường, …
Xem thêm Bàng quang Thần kinh
I. Nhắc lại giải phẫu- sinh lý đường tiêu hóa
Chức năng chính của đường tiêu hóa là cung cấp cho cơ thể nước, các chất dinh dưỡng và chất điện giải. Thức ăn được sơ chế ở miệng, tiêu hóa ở dạ dày và được xử lý thêm ở ruột non. Các sản phẩm tiêu hóa cuối cùng sau đó được hấp thu ở ruột non và phần đầu của đại tràng. Đại tràng là trung tâm chứa đựng và xử lý các chất thải khi thức ăn di chuyển qua đường tiêu hóa. Đại tràng có vai trò hấp thu nước, chất điện giải, và các axit béo chuỗi ngắn từ phân. Nó cũng hỗ trợ sự phát triển các vi khuẩn có lợi, bài tiết chất nhầy để bôi trơn phân, và đẩ phân ra khỏi cơ thể qua trực tràng và hậu môn.
Đại tràng thực chất là một ống kín được bít ở đầu trên bởi van hồi-manh tràng và ở đầu tận bởi cơ vòng hậu môn. Nó gồm những cơ vân được sắp xếp thành lớp cơ vòng ở trong và lớp cơ dọc ở ngoài. Giữa nhưng lớp này là đám rối Auerbach và Meissner, làm một phần của phân bố thần kinh nội tại của đại tràng. Ở phía tận cùng của đại tràng, ở trực tràng các lớ cơ trơn dày lên tạo thành cơ vòng trong hậu môn (internal anal sphincter; IAS). Cơ vòng ngoài hậu môn (external anal sphincter; EAS) gồm một dải cơ vân tròn và là một phần của sàn chậu (đáy chậu; pelvic floor). Đại tràng và các cơ sàn chậu nhận sự phân bố thần kinh từ hệ phó giao cảm, giao cảm và thần kinh thân thể.
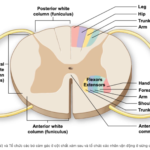
Hình: Ruột có ba hệ thần kinh: thân thể (somatic), tự động (giao cảm và phó giao cảm) và nội tại (intrinsic).
Sự phân bố thần kinh:
- Sự phân bốphó giao cảm đến ruột gồm cả phân bố từ phần trên (dây thần kinh lang thang, vagus) và vùng cùng (dây thần kinh chậu). Nói chung, gia tăng trương lực phó giao cảm kích thích thành ruột.
- Phân bố giao cảm đến ruột đi qua dây thần kinh hạ vị qua các hạch mạc treo tràng trên, mạc treo tràng dưới, và tạng (celiac). Kích thích giao cảm làm thư giãn thành ruột, van hồi-manh tràng và cơ vòng trong hậu môn.
- Phân bố thần kinh thân thể đi theo dây thần kinh thẹn (S2-S4), đến các cơ sàn chậu và cơ vòng ngoài hậu môn.
- Phân bố nội tại của ruột được cấp bởi đám rối cơ ruột (Auerbach), nằm giữa các lớp cơ và có vai trò chủ yếu là vận động, và đám rối dưới niêm mạc (Meissner), có vai trò chính là cảm giác. Kích thích đám rối cơ ruột gia tăng hoạt động của ruột gồm tăng lực và tốc độ co bóp. Đám rối dưới niêm mạch đóng một vai trò quan trọng trong điều hòa các vận động của ruột, cũng như sự bài tiết các dịch ruột.

Hình: Các mức thần kinh và đường đi của hệ thần kinh giao cảm, phó giao cảm, và thân thể phân bố cho đại tràng và hậu môn-trực tràng.
Có hai loại vận động xảy ra ở đường tiêu hóa và có vai trò quan trọng như nhau: vận động nhào trộn, nhằm khuấy trộn các chất trong ruột và tạo thuận sự tiêu hóa hấp thu, và vận động nhu động để đẩy khối phân đến trực tràng ra ra ngoài khi sự tiêu hóa hấp thu hoàn tất. sự điều hòa những vận động này xảy ra qua ba cơ chế: kiểm soát hóa học qua các chất dẫn truyền thần kinh và các hormon (như là chất P, gastrin, cholecystokinin), kiểm soát thần kinh qua các phản xạ ruột (như phản xạ dạ dày-ruột, phản xạ trực tràng- ruột), và kiểm soát cơ ruột.
Hoạt động giữ và thải phân:
- Giai đoạn giữ (continence)
Sự giữ phân là do hoạt động trương lực của cơ vòng trong hậu môn (dưới tác động giao cảm) và góc nhọn của ống trực tràng- hậu môn bởi đai mu-trực tràng. Khi ho hoặc làm nghiệm pháp Valsava, cơ vòng ngoài hậu môn co phản xạ (phản xạ giữ) và đai mu-trực tràng ngăn cản sự thải phân.
- Sự thải phân (đại tiện, defecation):
Quá trình thải phân bình thường bắt đầu khi phân được đẩy đến trực tràng bởi nhu động. Khối phân kéo căng cơ mu-trực tràng cũng như thành trực tràng, kích thích thôi thúc (urge) thải phân. Sự thư giãn chủ ý của cơ vòng ngoài hậu mon và cơ mu- trực tràng làm thẳng trực tràng-hậu môn, để cho phân đi qua. Phân được đẩy ra ngoài qua sự kết hợp nhu động liên tục và tăng áp lực ổ bụng qua co cơ thành bụng, cơ hoành, cơ nâng hậu môn kết hợp nín thở (Valsava).
(Các hoạt động phản xạ:
- Co cơ nhu động đẩy phân suốt đại tràng đến trực tràng
- Phản xạ dạ dày-ruột: hoạt động đại tràng tăng lên sau khi ăn 30-60 phút.
- Phản xạ trực tràng- trực tràng: khi phần trực tràng ở trên của khối phân co và thành ruột ở phía dưới giãn đẩy khối phân tiếp tục đi xuống.
- Phản xạ trực tràng- hậu môn: xảy ra khi phân làm căng trực tràng và cơ vòng trong hậu môn giãn khởi phát thôi thúc thải phân có ý thức.
- Phản xạ giữ: xảy ra khi cơ vòng ngoài và cơ mu-trưc trạng co để giữ phân.)
Hình: A: Đại tiện được ngăn chặn bởi trương lực tĩnh của cơ vòng trong hậu môn và cơ mu-trực tràng (puborectalis) cũng như do tác động cơ học của góc nhọn hậu môn trực tràng. B: Để bắt đầu đại tiện, cơ mu-trực tràng và cơ vòng ngoài hậu môn thư giãn trong khi áp lực trong ổ bụng tăng lên do hiệu quả Valsalva (tạo thuận bởi tư thế ngồi xổm). Cơ nâng hậu môn giúp làm giảm góc hậu môn trực tràng để mở ống tận hậu môn để nhận được các khối phân. C: Phản xạ trong trực tràng làm cho cơ cơ vòng trong hậu môn thư giãn và trực tràng co bóp đẩy xuống, giúp trục xuất khối phân qua ống hậu môn.
II. Phân loại rối loạn
2.1. Các tổn thương trên tủy (trên cầu não)
- Đặc điểm: rối loạn chức năng vỏ não với các đường dẫn truyền bên dưới bình thường, nhưng không có kiểm soát tự ý.
- Xử trí: thiết lập chương trình đường ruột tương tự như bệnh nhân TTTS.
2.2 Đại tràng thần kinh vận động trên (Upper motor neuron bowel; UMNB)
- Vị trí tổn thương: tổn thương hệ thần kinh trung ương giữa cầu não và nón tủy,
- Đặc điểm: đặc trưng bởi sự “co cứng” vì hoạt động thành ruột quá mức. Nhu động đẩy bị giảm, tăng phản xạ giữ vì co cứng cơ sàn chậu, không thể thư giãn có chủ ý cơ vòng ngoài hậu môn. Hậu quả là phân bị giữ lại.
- Xử trí: cần kích thích cơ học hoặc hóa học để khởi phát thải phân phản xạ. Điều kiện thuận lợi là phân khuôn mềm.
2.3. Đại tràng thần kinh vận động thấp (lower molor neuron bowel; LMNB)
- Nguyên nhân: do các tổn thương ở nón tủy hoặc thấp hơn.
- Đặc điểm: đặc trưng với đại tràng “nhẽo” (thư giãn), không có nhu động phản xạ do tủy sống, sự đẩy phân chậm chỉ do đám rối cơ ruột, gia tăng thời gian di chuyển dẫn đến gia tăng hút nước, làm cho phân khô, tròn hơn. Cơ vòng ngoài hậu môn giảm hoặc mất trương lực. Hậu quả: giữ phân, táo bón, khó thải phân.
- Xử trí: Mục đích là tạo phân chắc được giữ lại giữa các lần chăm sóc và dễ dàng lấy ra bằng tay.
III. Lượng giá
3.1. Hỏi bệnh
- Chế độ ăn uống, chất lỏng và chất xơ, các hoạt động, thuốc men.
- Chăm sóc ruột: số lần, thời gian, kỹ thuật thải phân, và đặc tính của phân (độ chắc …).
- Các hoạt động liên quan trước đại tiện: thời gian trong ngày, ảnh hưởng của tư thế, các loại thực phẩm kích hoạt đại tiện, hiệu quả của thuốc đường ruột hoặc kỹ thuật tạo thuận.
- Chức năng ruột trước khi bị bệnh.
- Khả năng ngăn ngừa bài phân trong các hoạt động Valsalva (cười, hắt hơi, ho), chảy máu.
- Tác động của tình trạng đại tràng thần kinh lên công việc, du lịch, sự tương tác với người khác, và các hoạt động sinh hoạt hàng ngày.
- Tiền sử bệnh: mang thai, chấn thương sản khoa, phẫu thuật đường tiêu hóa hoặc hậu môn trực tràng, chấn thương tầng sinh môn hoặc tủy sống, bệnh thần kinh, tiểu đường, điều trị phóng xạ, bàng quang thần kinh, bất lực.
3.2. Khám lâm sàng
- Khám bụng: nhìn xem có thoát vị, trướng bụng; sờ các khối, đau, phát hiện các cục phân cứng trong ruột bên phải (thường không có).
- Nhìn hậu môn: khối cơ vòng niệu đạo ngoài (teo nhẽo trong tổn thương thần kinh vận động thấp), hở lỗ cho thấy tiền sử ruột bị quá căng giãn và chấn thương do chế độ đường ruột.
- Khám hậu môn và trực tràng bằng tay: trương lực và sức co chủ ý của cơ vòng ngoài, trương lực của cơ vòng trong, phản xạ da hậu môn (mất gợi ý tổn thương thần kinh thấp), phản xạ hành hang, phản xạ đóng hậu môn (thường nhanh rõ khi rút ngón tay ra).
- Vận động chức năng: đánh giá dáng đi, thời gian cần thiết để thay đổi vị trí và di chuyển, khả năng thao tác quần áo để chuẩn bị cho vệ sinh
3.3. Xét nghiệm chẩn đoán
- Các xét nghiệm labo cần cân nhắc nếu nghi ngờ bệnh lý đường tiêu hóa: công thức máu, điện giải, cấy phân, phân tích phân tìm trứng và ký sinh trùng, thăm dò tìm độc tố vi khuẩn Clostridium difficile trong phân.
- Các thăm dò về giải phẫu nếu nghi ngờ tổn thương hoặc tắc nghẽn dường tiêu hoá: Nội soi; hình ảnh học (chụp X quang thuốc xổ bari, chụp cắt lớp vi tính (CT), chụp cộng hưởng từ (MRI), sinh thiết; điện cơ đồ (EMG), đo áp lực; trực tràng động học (Rectodynamics); đồ thị thải phân (Defecography).
- Đánh giá sự giữ phân của hậu môn: test giữ bằng truyền nước muối vào trực tràng; test giữ quả cầu rắn nghiệm giữ
IV. Xử trí: thiết lập Chương trình ruột
Một chương trình đường ruột (bowel program) là một kế hoạch điều trị cá nhân hóa chi tiết nhằm phòng ngừa đại tiện không tự chủ, giải phóng phân hiệu quả và phòng ngừa các biến chứng do rối loạn chức năng đại tràng do thần kinh (như táo bón, tắc phân, tiêu chảy…). Các thành phần của một chương trình đường ruột gồm thức ăn, dịch uống, bài tập, thuốc và chăm sóc đường ruột (bowel care). Chăm sóc đường ruột là phương thức được chỉ định để tháo phân được tiến hành bởi người chăm sóc hoặc bệnh nhân.
Mục đích của chương trình đường ruột nên bao gồm những điều sau:
(i) Thải phân đều đặn mỗi ngày hoặc mỗi hai ngày
(ii) Thải phân cùng một thời điểm trong ngày (sáng hoặc chiều)
(iii) Thải phân hoàn toàn mỗi lần chăm sóc
(iv) Phân mềm, tạo khuôn, nhiều
(v) Hoàn tất chương trình đường ruột trong vòng nửa giờ đồng hồ (nhiều nhất là 1 giờ)
4.1. Các cân nhắc ban đầu:
- Xác định chức năng ruột trước khi bị bệnh: thời gian đi đại tiện trong ngày, số lần
- Giảm thiểu các thuốc làm giảm nhu động ruột, chẳng hạn như ma túy, thuốc kháng cholinergic, và chống trầm cảm ba vòng.
- Bắt đầu với ruột trống (rỗng)
- Nếu đang bị táo bón, có thể lấy phân bằng tay hoặc dùng thuốc nhuận tràng / hụt thẩm thấu có thể nhưng không nên sử dụng kéo dài.
4.2. Kiểm soát độ đặc của phân:
- Lý tưởng là phân mềm, tạo khuôn tốt; phân cứng có thể dẫn đến bệnh trĩ, áp xe, hoặc tắc phân; phân không tạo khuôn có thể gây các tai nạn ruột.
- Chế độ ăn uống là yếu tố quyết định đến độ đặc của phân và là một phần quan trọng của chương trình đường ruột hiệu quả. Để đạt được điều này, thức ăn cần chứa đủ các chất xơ (fiber) với mục tiêu cần đạt 15 g chất xơ/ngày (tăng lên từ từ dựa trên lượng chất xơ trước khi bị bệnh và sự dung nạp của bệnh nhân). Chất xơ là những thành phần khó tiêu của thực vật, chủ yếu là carbonhydrate. Chất xơ giúp tạo khối và làm phân dễ di chuyển dọc theo đại tràng, gia tăng vận động ruột. Các nguồn chất xơ như là trái cây có vỏ cứng hoặc hạt (ví dụ, táo, chà là, quả sung nho, mận khô, nho khô), chuối, cà rốt, cám, ngũ cốc, rau, vỏ khoai tây, ngô và đậu nấu chín. Các thức ăn béo và các sản phẩm từ sữa có thể làm giảm tính di động ruột.
- Lượng chất lỏng cũng cần đảm bảo đầy đủ cho chương trình đại tiện. Có thể tính lượng dịch uống vào bằng 1 ml chất lỏng / kcal nhu cầu năng lượng + 500 ml / ngày hoặc 40ml / kg trọng lượng cơ thể + 500 ml / ngày
- Thuốc:
- Được sử dụng tuỳ theo bệnh nhân nếu không kiểm soát được độ đặc của phân bởi chế độ ăn uống
- Thuốc đầu tay là thuốc làm mềm phân ngăn ngừa hình thành các phân cứng.
4.3. Thời gian
- Chăm sóc ruột định kỳ tại cùng một thời gian ít nhất một lần mỗi 2 ngày (một số bệnh nhân có thể cần chương trình hàng ngày; một số có thể đi mỗi ba ngày nhưng không để quá lâu có thể dẫn đến tắc phân và quá dãn trực tràng trong trường hợp dài hạn).
- Thiết lập các chương trình tại thời điểm thuận tiện cho bệnh nhân và người chăm sóc (nếu cần), có tính đến thời điểm đại tiện trước lúc bệnh.
- Tận dụng lợi thế của phản xạ dạ dày-ruột (chương trình ruột khoảng 30 phút sau khi ăn hoặc đồ uống có chứa cafein nóng).
4.4. Kỹ thuật và tư thế
- Tư thế tối ưu là ngồi thẳng đứng nghiêng người ra trước, gập gối háng (có thể dùng bệ chân để đưa đầu gối cao hơn hông một chút).
- Nếu không thể dùng tư thế ngồi thẳng, tư thế tốt thứ hai là nằm nghiêng bên trái.
- Kỹ thuật Valsalva (co cơ bụng …) để ép phân ra.
- Kích thích ruột bằng tay
- Có thể được thực hiện với thuốc đạn.
- Tạo điều kiện cho đại tiện phản xạ qua tăng nhu động ruột và thư giãn cơ vòng ngoài hậu môn.
Đưa ngón tay đeo găng, bôi trơn vào trực tràng và di chuyển nó theo chuyển động quay tròn nhẹ nhàng trong khi vẫn giữ tiếp xúc niêm mạc cho đến khi thành ruột thư giãn (30 giây đến 2 phút),
- Nếu được, bắt đầu 20 phút sau khi dùng thuốc đạn.
- Lấy phân bằng tay: Được sử dụng nếu kích thích bằng tay không thành công. Cần cẩn thận không làm quá căng cơ vòng hoặc tổn thương trực tràng- hậu môn (Nếu bệnh nhân dễ bị rối loạn phản xạ tự động (AD), có thể dùng Lidocaine gel để giảm đau cho bệnh nhân.)
4.5. Thay đổi chương trình
- Mỗi lần chỉ nên thay đổi một yếu tố của chương trình (như chế độ ăn uống hay hoặc tần số hoặc thời gian chăm sóc ruột).
- Đợi 3-5 chu kỳ để đánh giá kiểu đại tiện trước khi thực hiện thay đổi tiếp theo.
V. Một số thuốc hỗ trợ Chương trình đường ruột
Có năm nhóm thuốc chính được sử dụng để thay đổi thói quen đại tiện: các thuốc làm mềm phân, các thuốc kích thích đại tràng, các chất kích thích (tiếp xúc) đại tràng, các chất tạo khối, và các chất kích thích vận động (prokinetic). Tuy vậy, các thuốc làm mềm phân ngăn ngừa sự hình thành các cục phân cứng và là thuốc chọn lựa đầu tiên làm cho việc thải phân dễ dàng hơn.
Các thuốc đạn glycerin và bisacodyl (Dulcolax) có thể là những thuốc hỗ trợ có ích trong một chương trình được ruột. các thuốc xổ (enema) không nên sử dụng đều đặn trong một chương trình đường ruột, tuy nhiên có thể có ích để làm sạch ruột trước khi bắt đầu chương trình đường ruột hoặc điều trị tắc phân.
Bảng: Một số thuốc hỗ trợ chương trình đường ruột
| Thuốc | Cơ chế hoạt động | Biệt dược | Hàm lượng | Liều lượng | Lưu ý |
| Docusate natri | Làm mềm phân surfactant | Colace, Docusil | 100 mg | 1-2 v, ngày 2 lần | Không gây quen |
| Senna | Kích thích đại tràng | Senokot | 187 mg | 2 v, ngày 4 lần | Tác dụng sau 6-12 giờ |
| Bisacodyl | Chất kích thích đại tràng | Dulcolax, Danalax, Bisacodyl | 5 mg | 2 v ngày | Tác dụng sau 6-12 giờ |
| Bột psyllium | Tạo khối | Metamucil | 3,4 mg/muỗng | 1 muỗng | uống với nhiều nước, tác dụng sau 12-24 giờ |
| Metoclopramie | Prokinetic
(Kích thích vận động) | Primperan, Reglan | 10 mg | 1 viên, ngày 3 lần |
VI. Các biến chứng của đại tràng thần kinh
6.1 Tắc phân
- Ảnh hưởng đến 80% bệnh nhân bị tổn thương tủy sống 5 năm sau chấn thương.
- Có thể biểu hiện bằng tiêu chảy, khởi phát rối loạn phản xạ tự động (AD), hoặc dẫn đến thủng tạng.
- Xử trí:
- Phòng ngừa với thuốc làm mềm phân, chế độ ăn uống, chất lỏng,
- Lấy phân bằng tay kết hợp với thuốc nhuận tràng hoặc thụt tháo
Nếu lập lại liên tục kết hợp với AD thì có thể chỉ định mở thông manh tràng hoặc đại tràng.
6.2. Ăn mòn niêm mạc bề mặt do chấn thương
- Là nguyên nhân phổ biến nhất của chảy máu màu đỏ tươi sau khi TTTS.
- Phân đặc trưng bởi những vệt máu
- Điều trị bảo tồn
6.3. Trĩ
- Gây ra bởi sự gia tăng áp lực trực tràng liên quan với những gắng sức kéo dài để thải phân cứng
- Nặng lên bởi thuốc đạn, thụt tháo, hay kích thích bằng tay.
- Điều trị:
- Phòng ngừa với thuốc làm mềm phân hoặc đệm gel hoặc không khí để hỗ trợ sàn chậu và phân bố đều áp lực trên toàn bộ nền chậu.
- Kích thích bằng tay thường xuyên để giảm thiểu thời gian để hoàn thành chăm sóc ruột.
Điều trị triệu chứng với thuốc mỡ steroid và tại chổ
Tư vấn phẫu thuật: Chỉ định khi không đáp ứng với điều trị bảo tồn; chảy máu nhỏ giọt vào bồn cầu ; khó vệ sinh…
6.4. Sa trực tràng
- Liên quan với quá dãn cơ vòng do sự di chuyển của phân cứng và rất lớn thứ phát sau tổn thương thần kinh vận động thấp.
- Điều trị:
- Tránh đè ép và kéo dãn đường ruột mất trương lực.
- Làm mềm phân với chế độ ăn uống hoặc thuốc.
Tránh kỹ thuật Valsalva (tăng áp lực ổ bụng).
- Lấy phân bằng tay nhẹ nhàng nếu cần để bảo vệ các tổ chức.
- Mở thông đại tràng tạm thời để ruột quá dãn lấy lại trương lực.
6.5. Chảy máu trực tràng
- Nguyên nhân thường gặp bao gồm chấn thương bề mặt sau chấn thương và bệnh trĩ.
- Xem xét và loại trừ các nguyên nhân khác, nếu có chỉ định (ví dụ ,. ung thư đại trực tràng).
6.6. Đầy hơi, trướng bụng
- Có thể trầm trọng ở những bệnh nhân bị loạn đồng vận hậu môn trực- tràng (tăng trương lực cơ vòng ngoài hậu môn khi căng dãn trực tràng).
- Xử trí:
- Tăng tần số của chương trình đại tiện (thời gian giữa chương trình ngắn lại).
- Tránh các loại thực phẩm tạo hơi (ví dụ như đậu).
Thoát hơi bằng tay.
- Thuốc chống đầy hơi (có chứa Simethicone).
6.7. Phình đại tràng (Megacolon)
Minhdatrehab biên soạn và dịch thuật
- Tài liệu tham khảo:
Manual of Physical Medicine and Rehabilitation, Christopher M. Brammer, M. Catherine Spires, Hanley & Belfus, 2002. - Physical Medicine&Rehabilitation. Randall L. Braddom; 4th ed, Elsevier Inc, 2011.
- The rehabilitation of People With Spinal Injury, 2th ed, Blackwell Science Inc, 2000.