(Clinical Guide: A Comprehensive Approach to Neck Pain)
Đau vùng cổ là một trong những lý do phổ biến nhất khiến bệnh nhân đến khám PHCN, với tỷ lệ hiện mắc khoảng 10–20% và tỷ lệ tái phát cao. Phần lớn trường hợp là lành tính và đáp ứng tốt với điều trị bảo tồn.
Một tiếp cận hệ thống giúp:
- Nhận diện sớm bệnh lý nguy hiểm
- Tránh lạm dụng MRI/X-quang
- Tối ưu hóa phục hồi chức năng
ĐỌC THÊM: ĐAU CỔ: CHẨN ĐOÁN VÀ XỬ TRÍ
1. PHÂN LOẠI THEO MỨC ĐỘ
| Phân loại | Đặc điểm lâm sàng | Hướng xử trí |
| Grade I | Đau nhẹ, ít ảnh hưởng chức năng | Giáo dục, duy trì vận động |
| Grade II | Đau ảnh hưởng sinh hoạt, không dấu thần kinh | PHCN tích cực |
| Grade III | Đau kèm dấu rễ thần kinh (tê, yếu, giảm PX) | Đánh giá thần kinh, cân nhắc MRI |
| Grade IV | Nghi ngờ bệnh lý nghiêm trọng (u, nhiễm trùng, gãy, bệnh lý tuỷ cổ) | Chuyển chuyên khoa/cấp cứu |
💡 Điểm nhấn lâm sàng (Clinical Pearl):
Phần lớn bệnh nhân thuộc Grade I–II → không cần MRI, không cần can thiệp xâm lấn.
Lượng giá S-Series: Thang đo Chức năng Cổ (CFS), bản tự đánh giá và bản lâm sàng.
Tự lượng giá với S-Neck
2. SÀNG LỌC “CỜ ĐỎ” (RED FLAGS)
Cần loại trừ trước khi điều trị:
- Chấn thương/gãy xương: áp dụng Canadian C-Spine Rule
- Ung thư: sụt cân, đau về đêm, tiền sử ung thư
- Nhiễm trùng: sốt, suy giảm miễn dịch
- Bệnh lý tủy cổ (myelopathy):
- đi không vững
- vụng về bàn tay
- rối loạn cơ vòng
- Nguyên nhân mạch máu:
- Ghi nhớ quy tắc 5D’s: Dizziness (chóng mặt), Diplopia (nhìn đôi), Drop attacks (quỵ ngã), Dysarthria (nói khó), Dysphagia (nuốt khó).
💡 Clinical Pearl:
Đau cổ + dấu thần kinh trung ương → nghĩ tủy trước khi nghĩ đến cơ–xương–khớp.
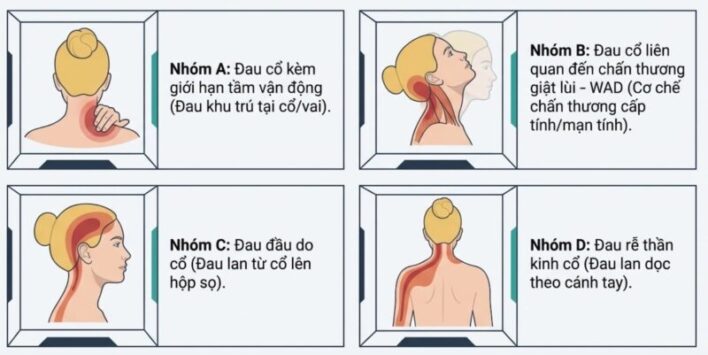
3. PHÂN NHÓM LÂM SÀNG
Dựa trên mô hình dựa trên khiếm khuyết.
Nhóm 1: Đau cổ kèm Hạn chế vận động (Mobility Deficits)
- Đặc điểm: Đau tại chỗ, giảm tầm vận động (ROM), đau tăng ở cuối tầm.
- Ví dụ lâm sàng: Một nhân viên văn phòng 30 tuổi bị “vẹo cổ cấp” sau khi ngủ dậy, cổ nghiêng về một bên, xoay cổ trái gây đau nhói ở khối cơ thang trái.
- Can thiệp: Di động cột sống (Mobilization), bài tập tầm vận động chủ động.
Nhóm 2: Đau cổ kèm Rối loạn điều hợp vận động (Movement Coordination Impairments)
- Đặc điểm: Liên quan đến chấn thương (Whiplash) hoặc đau mạn tính, giảm sức bền cơ cổ sâu, test ổn định khớp kém.
- Ví dụ lâm sàng: Bệnh nhân sau tai nạn xe máy (bị húc từ phía sau), đau cổ âm ỉ kéo dài 3 tháng, thường xuyên thấy “đầu nặng” và mỏi khi ngồi làm việc lâu, mặc dù phim X-quang bình thường.
- Can thiệp: Tập nhóm cơ cổ sâu (Deep Neck Flexors), bài tập kiểm soát vận động (Motor Control).
Nhóm 3: Đau cổ kèm Đau đầu (Cervicogenic Headache)
- Đặc điểm: Đau đầu một bên khởi phát từ vùng chẩm, liên quan đến cử động cổ, hạn chế ROM đốt sống cổ cao (C0-C2).
- Ví dụ lâm sàng: Bệnh nhân than phiền đau nửa đầu sau mỗi lần tập gym hoặc cúi nhìn điện thoại quá lâu. Khám thấy ấn đau điểm bám cơ dưới chẩm và Flexion-Rotation Test (+) bên đau.
- Can thiệp: Di động khớp cổ cao, bài tập cằm (Chin-tuck).
XEM THÊM: ĐAU ĐẦU DO CỔ
Nhóm 4: Đau cổ kèm Đau lan (Radiating Pain / Radiculopathy)
- Đặc điểm: Đau lan xuống tay theo phân bố rễ thần kinh, kèm tê bì hoặc yếu cơ.
- Ví dụ lâm sàng: Bệnh nhân 50 tuổi, đau từ cổ lan xuống mặt ngoài cánh tay đến ngón cái. Test Spurling gây đau chói dọc tay.
- Can thiệp: Kéo giãn cột sống (Traction), trượt dây thần kinh (Neural Gliding), bài tập tăng cường cơ.
XEM THÊM: KHÁM THẦN KINH CHI TRÊN Ở MỨC KHOANH TUỶ VÀ RỄ CỔ
4. CHẨN ĐOÁN HÌNH ẢNH
Nguyên tắc quan trọng:
Không chụp hình ảnh học trong đau cổ cấp (<6 tuần) nếu không có “cờ đỏ”.
Khi nào cần chỉ định?
X-quang
- Chấn thương
- Đau kéo dài >6 tuần
MRI (ưu tiên)
- Nghi ngờ chèn ép rễ hoặc tủy
- Có “cờ đỏ”
CT
- Nghi ngờ tổn thương xương phức tạp
- Nhiễm trùng hoặc khối vùng cổ
Siêu âm
- Tuyến giáp, hạch, mô mềm nông
XEM THÊM: TỰ HỌC CHẨN ĐOÁN HÌNH ẢNH 26: CHẨN ĐOÁN ĐAU CỔ VÀ THẮT LƯNG. PHẦN 2
Cạm bẫy thường gặp:
Thoái hóa cột sống cổ rất phổ biến ở người không triệu chứng. Điều trị không nên dựa đơn thuần vào hình ảnh học.
💡 Clinical Pearl:
“Treat the patient, not the MRI.”
5. Phục hồi chức năng theo các hướng dẫn
🔹 Nguyên tắc chung
- Duy trì hoạt động
- Tránh nghỉ kéo dài
- Exercise là nền tảng
- Kết hợp manual therapy + giáo dục
🔹 Điều trị theo phân nhóm
Giảm tầm vận động (Mobility Deficits)
🎯 Mục tiêu:
- Tăng ROM
- Giảm đau cơ học
Can thiệp:
- Mobilization / manipulation
- Bài tập vận động chủ động (AROM)
- Kéo giãn cơ cổ–vai
👉 Bằng chứng mạnh cho kết hợp manual therapy + exercise
Khiếm khuyết Điều hợp Vận động (Movement Coordination Impairments)
🎯 Mục tiêu:
- Phục hồi kiểm soát vận động
- Giảm nhạy cảm đau
Can thiệp:
- Tập cơ cổ sâu (deep neck flexors)
- Bài tập motor control (chin tuck, cranio-cervical flexion)
- Tập phối hợp cổ – vai – thân
👉 Đây là nhóm cần tập luyện chủ động nhất, không chỉ “xoa bóp”
Đau đầu do Cổ (Cervicogenic Headache)
🎯 Mục tiêu:
- Cải thiện chức năng cổ trên
Can thiệp:
- Manual therapy vùng C0–C2
- Bài tập kiểm soát cổ sâu
- Điều chỉnh tư thế
👉 Kết hợp manual + exercise cho hiệu quả tốt nhất
Bệnh lý rễ cổ (Radiculopathy)
🎯 Mục tiêu:
- Giảm chèn ép rễ
- Cải thiện dẫn truyền thần kinh
Can thiệp:
- Traction (kéo giãn cổ)
- Các bài tập động thần kinh (Neurodynamic exercises)
- Tăng cường cơ cổ–vai
👉 Theo dõi thần kinh sát (yếu cơ, phản xạ)
🔹 Vai trò trung tâm của giáo dục bệnh nhân
Bao gồm:
- Giải thích cơ chế đau (giảm hiện tượng sợ hãi -né tránh)
- Khuyến khích vận động sớm
- Điều chỉnh tư thế làm việc (công thái học)
- Tự quản lý triệu chứng
🔹 Tiến triển và tiên lượng
- Đa số cải thiện trong 4–6 tuần
- Khoảng 30–50% có thể tái phát
- Theo dõi với S-Neck
👉 Vì vậy cần:
- Chương trình tập duy trì
- Can thiệp vào thói quen vận động
🔹 Khi nào cần thay đổi chiến lược?
Cần đánh giá lại nếu:
- Không cải thiện sau 4–6 tuần
- Đau tăng hoặc lan rộng
- Xuất hiện yếu cơ hoặc dấu thần kinh mới
Kết luận
Tiếp cận đau cổ hiệu quả dựa trên:
- Sàng lọc an toàn (red flags)
- Phân nhóm theo chức năng
- Ưu tiên phục hồi chức năng và vận động chủ động
Phần lớn bệnh nhân có thể cải thiện tốt nếu được hướng dẫn đúng, tránh lạm dụng hình ảnh học và can thiệp không cần thiết.
CÂU HỎI TỰ LƯỢNG GIÁ: ĐAU CỘT SỐNG CỔ
💡 Pearl: Motion is lotion.
💡 Pearl: Motion is lotion.
💡 Pearl: Đừng bỏ sót Myelopathy.
💡 Pearl: Đừng bỏ sót Myelopathy.
💡 Pearl: Pain ≠ Weakness.
💡 Pearl: Pain ≠ Weakness.
💡 Pearl: Cluster > Single test.
💡 Pearl: Cluster > Single test.
TÀI LIỆU THAM KHẢO CHÍNH
- APTA CPG 2017
- ACR Appropriateness Criteria – Neck Pain (2021 update).
- Neck Pain and Its Associated Disorders (2008).
- Cochrane