XEM THÊM: GIẢI PHẪU CHỨC NĂNG THÂN MÌNH. PHẦN 1: XƯƠNG VÀ KHỚP
CỘT SỐNG BÌNH THƯỜNG
Cột sống bình thường gồm có bảy đốt sống cổ, mười hai đốt sống ngực (gắn với các xương sườn), năm đốt thắt lưng, và năm đốt sống cùng hợp nhất.
Thân đốt sống
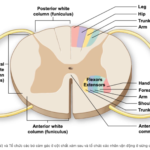
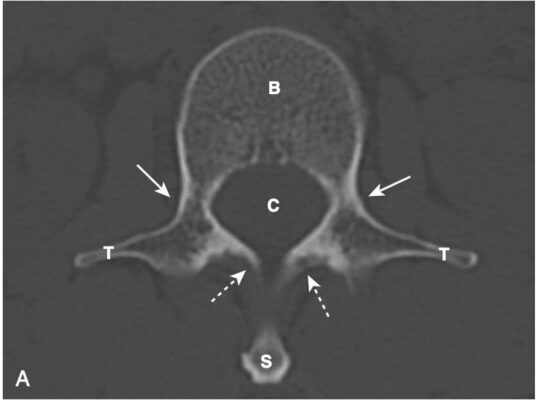
Mỗi đốt sống (hầu hết mọi đốt sống) đều có phần thân bao gồm xương xốp và tủy xương bên trong và phần sau được tạo bởi xương đặc, bao gồm cuống cung, bản cung, các diện khớp nhỏ (facet, mỏm khớp), mỏm ngang và mỏm gai (Hình 1, A).
- Từ mức C3 đến mức L5, các thân đốt sống có hình gần như chữ nhật và có chiều cao trước sau bằng nhau.
- Các bề mặt của các thân đốt sống (end plate, bản tận) của các đốt sống tiếp giáp nhau gần như song song với nhau.
- Các diện khớp nhỏ (facet) của mỏm khớp trên và mỏm khớp dưới được lót bởi lớp sụn, và các khớp diện nhỏ này là khớp hoạt dịch thực sự.
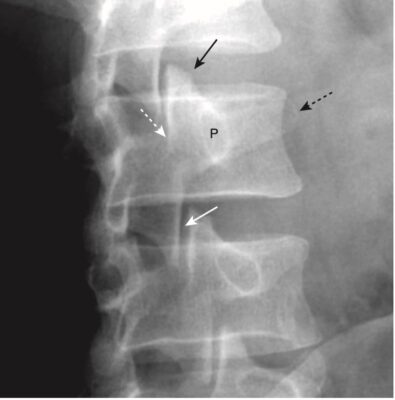
- Trong hình chiếu thẳng, mỗi thân đốt sống hiển thị hai cuống cung hình oval có thể nhìn thấy được ở hai bên của thân đốt sống. Các cuống cung của L5 thường rất khó nhìn thấy ngay cả ở những người bình thường, bởi vì độ ưỡn của cột sống thắt lưng (xem Hình 1, B).
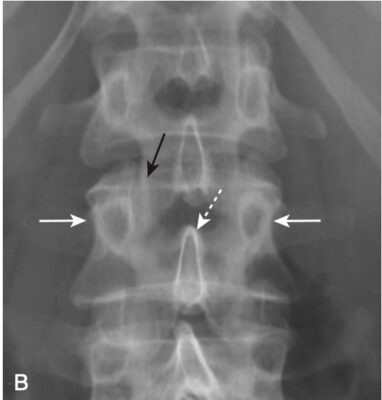
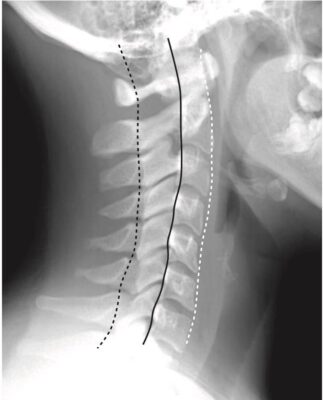
- Ở cột sống cổ, có ba đường cung song song tương xứng với nhau: (1) đường nối các đường giữa bản cung- mỏm gai, (2) đường nối mặt sau của các thân đốt sống, và (3) đường nối mặt trước của các thân đốt sống. Những thay đổi về ba đường cong song song này có thể chứng tỏ sự dịch chuyển ra phía trước hoặc phía sau của toàn bộ hoặc một phần thân đốt sống (Hình 2).
- Trên phim chụp X quang cột sống thắt lưng thông thường ở tư thế chếch, các cấu trúc giải phẫu thường chồng lên nhau, tạo nên một hình bóng giống như phần trước của loài chó sục Scotland, dấu hiệu chú chó Scottie (Scottie dog) nổi tiếng (Hình 3).
Đĩa đệm
- Đĩa đệm có một nhân keo ở trung tâm (nhân nhầy, nucleus propulsus) được bao quanh bởi vòng xơ (annulus fibrosus) bên ngoài. Nhân nhầy nằm lệch về phía sau của đĩa đệm.
- Chiều cao tương đối của đĩa đệm thay đổi ở mỗi đoạn cột sống.
- Ở cột sống cổ, các đĩa đệm có chiều cao tương đương nhau.
- Ở cột sống ngực, chúng thường giảm kích thước một chút so với cột sống cổ nhưng chiều cao bằng nhau.
- Ở cột sống thắt lưng, các đĩa đệm tăng dần chiều cao theo từng khoảng gian đốt kế tiếp nhau, ngoại trừ L5 – S1, có thể bằng hoặc nhỏ hơn một chút so với chiều cao của L4 – L5 trên phim X quang thường quy.
Tuỷ sống và các Dây thần kinh sống
- Tủy sống kéo dài từ hành tủy (medulla oblonggata) đến mức từ L1 đến L2, tận cùng ở nón tuỷ (conus medullaris). Chùm đuôi ngựa (cauda equina) toả dưới nón tuỷ, là một tập hợp các rễ thần kinh, với mỗi rễ thoát ra bên dưới thân đốt sống có tên gọi tương ứng với rễ đó.
- Mỗi lỗ ghép (lỗ gian sống) chứa một dây thần kinh sống, các mạch máu và mỡ.
- Các dây thần kinh sống được đặt tên và đánh số tùy theo vị trí mà chúng thoát ra khỏi ống sống. Từ C1 đến C7 dây thần kinh thoát ra trên các đốt sống tương ứng của chúng. Dây thần kinh C8 thoát ra giữa C7 và T1. Các dây thần kinh còn lại thoát ra bên dưới các đốt sống được đánh số tương ứng.
Các dây chằng cột sống
Các dây chằng của cột sống được trình bày ở bảng 1.
| Dây chằng | Gắn vào |
|---|---|
| Dây chằng dọc trước | Mặt trước của thân đốt sống |
| Dây chằng dọc sau | Mặt sau của thân đốt sống |
| Dây chằng vàng (flavum) | Bản cung của các đốt sống liền kề và nằm ở phần sau của ống sống |
| Dây chằng gian gai | Giữa các mỏm gai |
| Dây chằng trên gai | Đỉnh các mỏm gai |
Hình ảnh MRI cột sống bình thường
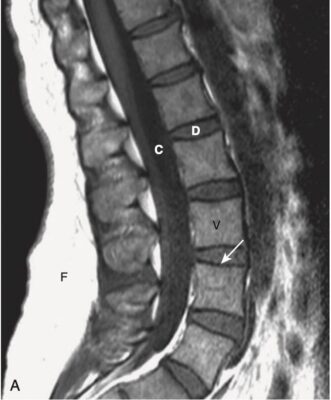
- Trên hình ảnh MRI cột sống đứng dọc T1W, các thân đốt sống, chứa tủy xương, thông thường sẽ có cường độ tín hiệu cao (sáng), các đĩa đệm sẽ có cường độ tín hiệu thấp hơn và dịch não tủy (CSF ) trong túi cùng sẽ có cường độ tín hiệu thấp (tối) (Hình 4, A).
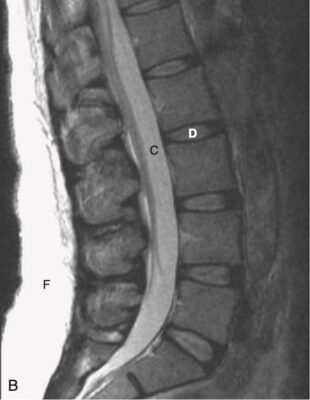
- Trên hình ảnh T2W thông thường, thân đốt sống sẽ có cường độ tín hiệu thấp hơn một chút so với đĩa đệm, trong khi dịch não tủy sẽ sáng (ngược lại của T1) (xem Hình 4, B).
- Xương vỏ có tín hiệu thấp (tối) trên tất cả các chuỗi xung.
ƯU NHƯỢC ĐIỂM CỦA X QUANG THƯỜNG QUY, CỘNG HƯỞNG TỪ VÀ CẮT LỚP VI TÍNH (CT SCAN)
- X quang thường quy vẫn là một phương pháp cận lâm sàng quan trọng để đánh giá một số tổn thương cột sống vì rẻ tiền, nhanh chóng, và có sẵn, thậm chí có thể xách tay nếu cần, và thể hiện tốt giải phẫu xương. X quang thường quy được sử dụng như một phương pháp sàng lọc cho hầu hết các chấn thương cột sống.
- Tuy nhiên, X quang cung cấp rất ít thông tin về các mô mềm quan trọng của cột sống, và chiếu nhiều tia xạ.
- Chụp cộng hưởng từ (MRI), với khả năng phân biệt mô mềm vượt trội, là thăm dò được lựa chọn cho hầu hết các bệnh lý của cột sống vì khả năng hình dung và phát hiện các bất thường trong các mô mềm như tủy xương, tủy sống và đĩa đệm, bên cạnh khả năng hiển thị hình ảnh ở bất kỳ mặt phẳng nào và không tiếp xúc với tia xạ.
- Nhưng MRI có những hạn chế. Phương pháp này vẫn còn tương đối đắt tiền và không phổ biến ở các cơ sở như chụp cắt lớp vi tính hoặc chụp X quang thường quy. Những bệnh nhân có máy tạo nhịp tim và mang một số vật liệu sắt từ bên trong cơ thể (như kẹp phình mạch) bị chống chỉ định chụp, chụp MRI tốn nhiều thời gian và một số bệnh nhân không thể chịu được vì chứng sợ lồng kính trong một số máy quét MRI cường độ cao.
- Chụp cắt lớp vi tính (CT), với khả năng tái tạo hình ảnh ở các mặt phẳng khác nhau và cung cấp nhiều thông tin hơn về các mô mềm, hiện đã bổ sung và trong một số trường hợp, đã thay thế phương pháp chụp X quang thường quy trong đánh giá chấn thương cột sống. CT được sử dụng để xác định mức độ tổn thương ở các bệnh nhân chấn thương cột sống đã được chứng minh bằng X quang thường quy.
- CT cũng được sử dụng để phát hiện các tổn thương xương không nhìn thấy được trên X quang thường quy và để đánh giá các bất thường mô mềm ở những bệnh nhân không thể chụp MRI.
ĐAU LƯNG (VÀ ĐAU CỔ)
- Ước tính gần 80% dân số sẽ bị một vài đợt đau lưng trong cuộc đời của mình. Có nhiều nguyên nhân gây đau lưng, và mối liên hệ giữa giải phẫu và sinh lý gây nên đau lưng trong nhiều trường hợp vẫn còn chưa được rõ.
- Một số nguyên nhân gây đau lưng:
- Căng rách cơ và dây chằng
- Thoát vị đĩa đệm
- Thoái hóa đĩa đệm
- Thoái hoá các khớp hoạt dịch của cột sống
- Gãy xẹp đốt sống do nén, thường do loãng xương
- Chấn thương cột sống
- Bệnh lý ác tính liên quan đến cột sống
- Nhiễm trùng cột sống
- Chúng ta sẽ thảo luận những nguyên nhân trên ngoại trừ chấn thương căng rách cơ và dây chằng.
Thoát vị đĩa đệm
- Chỉ có khoảng 2% bệnh nhân bị đau thắt lưng cấp tính bị thoát vị đĩa đệm. Ở vùng thắt lưng, thoát vị đĩa đệm có thể dẫn đến đau lưng và đau dây thần kinh tọa, trong khi thoát vị đĩa đệm cột sống cổ có thể gây ra bệnh lý rễ và bệnh lý tủy. MRI là thăm dò lựa chọn để đánh giá thoát vị đĩa đệm.
- Vị trí:
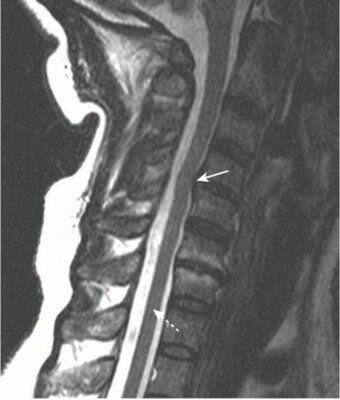
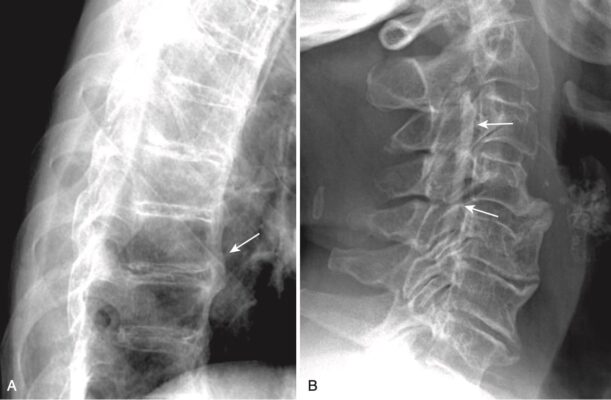
- Ở cột sống cổ, thoát vị đĩa đệm xảy ra thường gặp nhất ở C4-C5, C5-C6 và C6-C7 (Hình 5).
- So với cột sống cổ và cột sống thắt lưng, các đĩa đệm cột sống ngực rất ổn định, một phần là do được bảo vệ bởi khung xương sườn bao quanh.
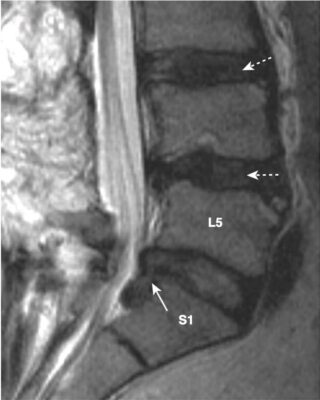
- Phần lớn thoát vị đĩa đệm xảy ra ở ba mức đĩa đệm thắt lưng dưới là L3-L4, L4-L5 (phổ biến nhất) và L5-S1. Hơn 60% trường hợp thoát vị đĩa đệm là sau bên. Vị trí thoát vị quyết định biểu hiện lâm sàng tùy thuộc vào rễ thần kinh nào bị chèn ép.
- Nguyên nhân, diễn tiến:
- Sự thoái hóa hoặc chấn thương các sợi trong vòng xơ bên ngoài của đĩa đệm có thể dẫn đến sự gián đoạn các sợi đó và tạo điều kiện phồng đĩa đệm, có thể có hoặc không kèm theo đau lưng.
- Khi các vòng sợi bị rách, nhân nhầy có thể thoát vị (thường là sau bên) qua một vùng bị yếu của dây chằng dọc sau.
- Chất liệu đĩa đệm thoát vị có thể lồi ra nhưng vẫn còn tiếp xúc với đĩa đệm gốc, hoặc có thể tách ra và lồi hẳn vào vào ống sống (thoát vị có mảnh rời).
- Các triệu chứng là do bởi sự chèn ép các rễ thần kinh cấp tính .
- Hình ảnh học:
- Thoát vị đĩa đệm có thể được hiển thị trên cả CT và MRI.
- CT cho thấy chất liệu đĩa đệm chèn ép rễ thần kinh hoặc túi cùng.
- Trên MRI, đĩa đệm thoát vị thường là phần lồi ra không đối xứng, khu trú của chất liệu đĩa đệm cường độ thấp, vượt ra ngoài giới hạn của vòng xơ (Hình 6).
- Hội chứng sau cắt bản sống (Post Laminectomy syndrome) (còn gọi là hội chứng phẫu thuật thắt lưng thất bại, failed back surgery syndrome) là đau kéo dài ở lưng hoặc chân sau phẫu thuật cột sống. Một số nghiên cứu ước tính tình trạng này xảy ở 40% bệnh nhân sau phẫu thuật. Chụp MRI cột sống có thuốc (Gadolinium) rất hữu ích trong phân biệt nguyên nhân đau là do thoát vị đĩa đệm dai dẳng hoặc tái phát hay là do tạo sẹo.
Bệnh thoái hóa đĩa đệm (DDD)
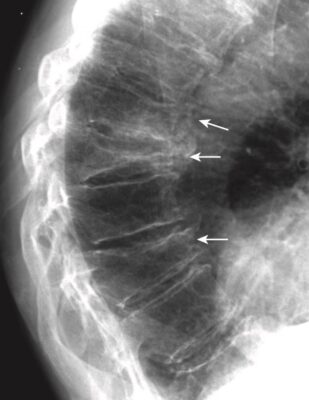
- Với tuổi tác ngày càng cao, nhân nhầy dạng gel bình thường trở nên mất nước và thoái hóa. Quá trình này dẫn đến giảm dần chiều cao của khoang đĩa đệm. Đôi khi, sự khô hoá đĩa dẫn đến giải phóng khí nitơ từ các mô xung quanh đĩa đệm, tạo nên hình ảnh đậm độ khí trong khoang đĩa đệm, gọi là hiện tượng đĩa chân không (vacuum disk phenomenon). Đĩa chân không là một dấu hiệu biểu hiện thoái hoá đĩa đệm giai đoạn muộn (Hình 7).
- Bệnh thoái hóa đĩa đệm trên MRI
- Sự giảm hàm lượng nước trong nhân nhầy dẫn đến cường độ tín hiệu của đĩa thấp hơn trên hình ảnh T2W (xem Hình 6).
- Bệnh thoái hóa đĩa đệm trên phim X quang thường quy
- Có sự thu hẹp khoang đĩa đệm (hẹp khe “khớp”). Bản thân các thân đốt sống cũng có những thay đổi.
- Các mặt thân đốt (bản tận) của các thân đốt sống tiếp giáp với nhau bị xơ cứng (đặc xương). Có các gai xương nhỏ ở rìa của các thân đốt sống tại mỗi khoang đĩa đệm (xem Hình 7).
- Đồng thời, thường có sự thoái hóa của vòng xơ bên ngoài, tạo nên các gai xương lớn hơn ở các bản tận so với các gai xương do thoái hoá nhân đệm.
- Cần lưu ý rằng các gai xương là một dấu hiệu rất thường gặp, tỷ lệ tăng khi tuổi càng tăng, và phần lớn những người có gai xương ở cột sống là không có triệu chứng.
.
Thoái hóa các khớp diện nhỏ (facet)
- Các khớp facet (còn được gọi là khớp liên mỏm hoặc liên mấu, apophyseal joint) là các khớp thực sự, có sụn, lớp màng hoạt dịch và chất hoạt dịch. Do đó, chúng cũng bị thoái hoá khớp, giống như các khớp ngoại biên khác.
- Một số tác giả xem các cấu trúc nhỏ giống khớp ở các cạnh bên của C3 đến T1, được gọi là khớp Luschka (uncovertebral joints, khớp mỏm móc đốt sống), là khớp thực sự, tuy nhiên những tác giả khác không đồng ý. Những “khớp” này cũng là những vị trí thường xuyên tạo gai xương. Các gai xương ở khớp mỏm móc đốt sống thường liên quan đến cả bệnh thoái hóa đĩa đệm và gai xương của khớp liên mỏm.
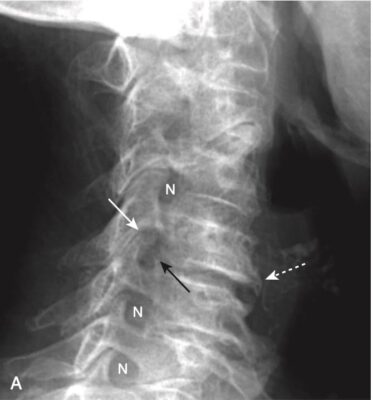
- Ở cột sống cổ, các gai xương ở các khớp mỏm móc đốt sống có thể tạo ra các lồi xương vào trong các lỗ ghép thần kinh hình bầu dục bình thường, có thể thấy được trên phim X quang thường quy chụp chếch (Hình 8, A).
- Thường có một mối liên hệ phức tạp giữa bệnh thoái hóa đĩa đệm và thoái hoá khớp liên mỏm facet và hai bệnh này thường cùng xảy ra. Các gai xương do thoái hoá khớp liên mỏm cũng có thể xâm lấn vào lỗ ghép thần kinh và gây đau rễ.
- Ở cột sống thắt lưng, thoái hóa khớp diện nhỏ có thể gây hẹp và đặc xương các khớp diện nhỏ, thấy rõ nhất với hình chụp chếch. Thoái hoá khớp diện nhỏ dễ nhìn thấy hơn trên phim chụp CT cột sống so với chụp X quang thường quy, và chèn ép dây thần kinh thực sự dễ nhìn thấy hơn trên MRI cột sống (xem Hình 8, B).
Tăng tạo xương Lan tỏa Nguyên phát (vô căn)
- Tăng tạo xương Lan tỏa Nguyên phát (Diffuse Idiopathic Skeletal Hyperostosis, DISH) là một bệnh lý thường gặp đặc trưng bởi sự tạo xương hoặc canxi tại các điểm bám dây chằng (bệnh lý điểm bám dây chằng, enthesopathy).
- Bệnh thường ảnh hưởng đến nam giới trên 50 tuổi, có thể xảy ra ở bất kỳ đốt sống nào, nhưng thường gặp nhất ở cột sống ngực thấp và / hoặc cột sống cổ thấp.
- Thông thường, bệnh nhân DISH than phiền về tình trạng cứng lưng, nhưng họ có thể không đau hoặc chỉ đau lưng nhẹ.
- X quang cột sống thường quy là đủ để chẩn đoán DISH.
- DISH được biểu hiện bằng sự vôi hóa/cốt hoá dày, bắc cầu của dây chằng dọc trước hoặc đôi khi là dây chằng dọc sau (Hình 9).
- Sự cốt hoá này được thấy dọc theo mặt trước hoặc mặt trước của ít nhất bốn thân đốt sống liền kề. Không giống như bệnh thoái hóa đĩa đệm, khoang đĩa đệm và các khớp diện nhỏ (thường) được bảo tồn. Cốt hoá bắt cầu trong DISH hơi tách ra khỏi thân đốt sống (xem Hình 9, A).
- Không như viêm cột sống dính khớp, có thể trông giống như DISH ở cột sống, các khớp cùng cụt trong trường hợp DISH thì bình thường.
- Cốt hoá dây chằng dọc sau (Ossification of the posterior longitudinal ligament, OPLL) thường xuất hiện với DISH và được nhìn thấy rõ hơn trên CT và MRI. Tình trạng này có thể gây chèn ép tủy sống, đặc biệt là ở cột sống cổ, do ống sống bị thu hẹp (xem Hình 9, B).
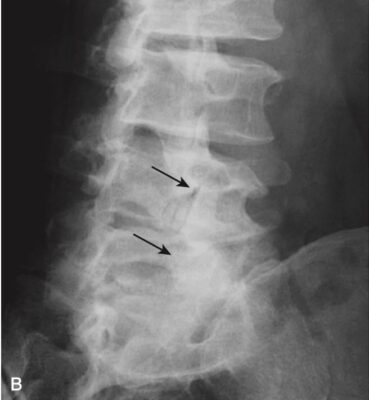
Gãy đốt sống do nén (gãy xẹp đốt sống)
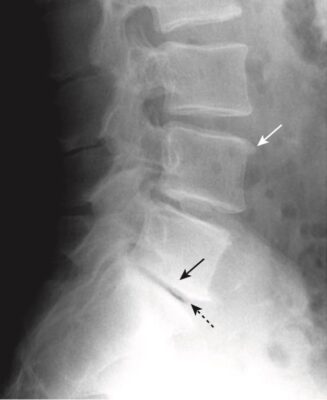
- Các gãy do nén đốt sống thường gặp, ảnh hưởng đến nữ nhiều hơn nam, và thường là thứ phát sau loãng xương. Chúng có thể không có triệu chứng hoặc có thể gây đau ở vùng giữa ngực hoặc vùng thắt lưng trên và thường hết đau sau 4 đến 6 tuần. Đôi khi chúng được phát hiện lần đầu tiên vì thấy gù nhiều hơn, hoặc giảm chiều cao chung của cơ thể.
- X quang cột sống thường quy thường là thăm dò chẩn đoán hình ảnh được lựa chọn đầu tiên. MRI có thể được sử dụng để phân biệt gãy xẹp do loãng xương với bệnh lý ác tính. MRI và quét xương hạt nhân có thể giúp xác định thời gian gãy do nén, điều mà X quang thường quy không thực hiện được.
- Gãy xẹp do loãng xương thường ảnh hưởng đến các mặt trước và mặt trên của thân đốt sống mà không ảnh hưởng đến phần thân sau. Thường có sự chênh lệch chiều cao giữa mặt trước và mặt sau của cùng một thân đốt sống quá 3 mm. Hoặc là, phần thân bị xẹp thường ngắn hơn> 20% so với thân đốt sống trên hoặc dưới.
- Kiểu gãy do nén này tạo ra một biến dạng hình nêm (hoặc chêm, wedge-shaped) làm nổi rõ đường cong gù của cột sống ngực (còn được gọi là bướu của bà goá, dowager’s hump) và làm tăng độ ưỡn ở cột sống thắt lưng (Hình 10).
- Gãy xẹp đốt sống do loãng xương thường không có triệu chứng thần kinh kèm theo vì vết gãy chỉ ảnh hưởng đến phần trước của thân đốt sống, cách xa tủy sống.
Hẹp ống sống
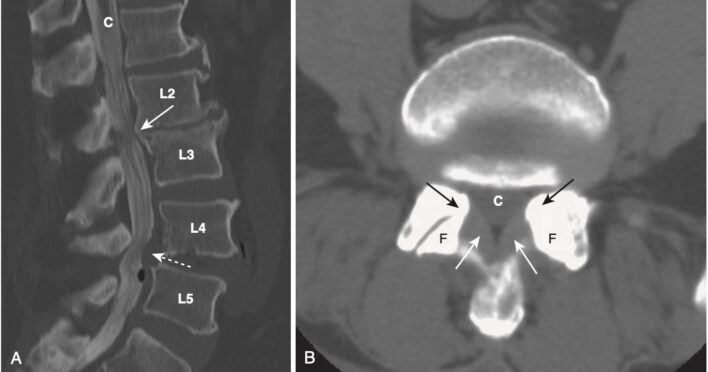
- Hẹp ống sống (spinal stenosis) đề cập đến sự thu hẹp của ống sống hoặc lỗ ghép thần kinh thứ phát do các bất thường về mô mềm hoặc xương, bẩm sinh hoặc mắc phải. Các nguyên nhân mắc phải như các thay đổi do thoái hóa thường gặp hơn các nguyên nhân bẩm sinh.
- Các bất thường về mô mềm có thể dẫn đến hẹp ống sống bao gồm phì đại dây chằng vàng, lồi đĩa đệm và cốt hoá dây chằng dọc sau (OPLL).
- Các bất thường về xương có thể dẫn đến hẹp ống sống bao gồm hẹp ống sống bẩm sinh, các gai xương, thoái hóa khớp diện nhỏ hoặc trượt đốt sống (spondylolisthesis). Một ống sống có kích thước ở mức bình thường nhỏ có thể bị hẹp khi bất kỳ lý do nào kể trên làm hẹp thêm ống sống.
- Hẹp ống sống thường gặp nhất ở các vùng cổ và thắt lưng và có thể dẫn đến đau rễ, bệnh lý tủy hoặc đau cách hồi do thần kinh (neurogenic claudication) ở vùng thắt lưng. Đau cách hồi do thần kinh là đau và dị cảm từng cơn lan xuống chân; nặng nề hơn khi đứng hoặc khi đi và giảm khi gập cột sống, nằm ngửa hoặc ngồi xổm.
- X quang thường quy thường là phương pháp thăm dò đầu tiên để đánh giá hẹp ống sống, nhưng MRI là thăm dò được lựa chọn vì ngoài bất thường về xương còn phát hiện các bất thường mô mềm gây hẹp ống sống.
- Các phát hiện trên chụp X quang thường quy có thể bao gồm đường kính trước sau (AP) của ống sống nhỏ hơn 10 mm, thoái hoá khớp liên mỏm, và trượt đốt sống (Hình 11).
- Mặc dù CT đánh giá rất tốt các bất thường về xương, nhưng MRI là chẩn đoán hình ảnh được lựa chọn để đánh giá hẹp ống sống thắt lưng.
Lược dịch có chỉnh sửa từ: Learning Radiology: RECOGNIZING THE BASICS. William Herring, MD, FACR.3rd EDITION. Elsevier Inc 2016.