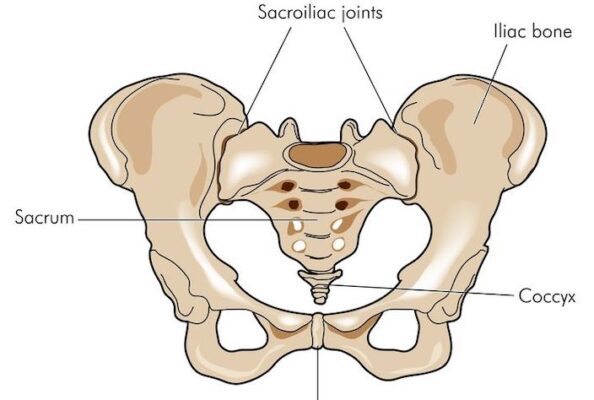
Giới thiệu: Khớp cùng chậu (Sacroiliac joint, SIJ) có thể là nguồn gốc gây đau vùng thắt lưng. Chẩn đoán lâm sàng đau xuất phát từ khớp cùng chậu vẫn là một vấn đề khó khăn.
Bài viết trình bày các nghiệm pháp thường được sử dụng trong thăm khám khớp cùng chậu, bao gồm:
- Các nghiệm pháp kích thích đau:
- Tách (Distraction test)
- Đẩy mạnh đùi (Thigh thrust test)
- Test ép (Compression test)
- Test Patrick (FABER)
- Test Gaenslen
- Các nghiệm pháp sờ:
- Test cúi người ở tư thế đứng (Standing flexion test)
- Test Gillet
- Test nằm sấp của Shimpi (Shimpi Prone test)
Bên cạnh các nghiệm pháp, cần lưu ý thực hiện khám cơ xương khớp đầy đủ (nhìn, sờ, vận động) và phân tích dáng đi cũng như đo lường chiều dài chi dưới.
XEM THÊM: KHÁM KHỚP HÁNG. PHẦN 2: ĐO LƯỜNG VÀ CÁC TEST ĐẶC BIỆT
Các nghiệm pháp kích thích đau (provocative test)
Các nghiệm pháp kích thích đau thường được sử dụng để xác định nguồn gây đau có xuất phát từ khớp cùng chậu hay không.
Một số lưu ý chung:
- Nên lặp lại kỹ thuật từ ba đến sáu lần
- Nghiệm pháp dương tính nếu tái tạo các triệu chứng đau ở khớp cùng chậu
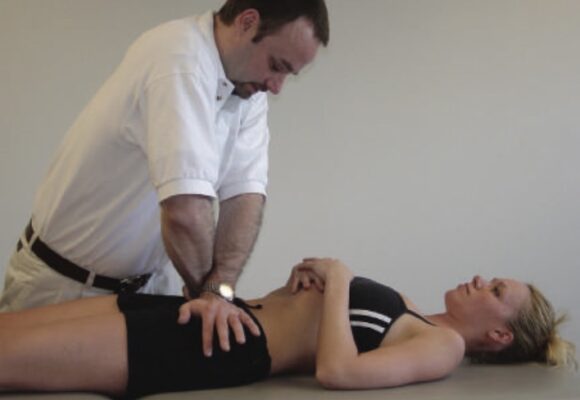
Nghiệm pháp Tách (distraction),
- Còn được gọi là Grapping test.
- Nghiệm pháp này kéo căng các dây chằng thắt lưng cùng trước (bụng, ventral) và bao khớp trong khi tạo lực ép lên các dây chằng cùng chậu sau (dorsal).
- Bệnh nhân nằm ngửa với hai chân duỗi, hai tay có thể đặt dưới thắt lưng để nâng đỡ cột sống và duy trì độ ưỡn thắt lưng. Người khám đặt hai bàn tay lên mặt trước và trong của hai gai chậu trước trên (ASIS) của bệnh nhân với hai tay bắt chéo, khuỷu tay duỗi, tạo một lực đẩy xuống dưới và ra ngoài (Hình 2).
- Độ nhạy 60%
- Độ đặc hiệu 81%
Nghiệm pháp đẩy mạnh đùi (Thigh thrust test)
- Nghiệm pháp này tác động một lực xé (shear stress) từ trước ra sau lên khớp cùng chậu.
- Bệnh nhân nằm ngửa, hai chân duỗi thẳng. Người khám đứng bên cạnh bệnh nhân đối bên được thử, đặt chân được thử thành gập háng 90 độ, gập gối và đặt một bàn tay dưới khớp cùng chậu của bên đó. Tạo một lực ép dọc lên đầu gối, qua xương đùi, về phía khớp cùng chậu được thử (Hình 3).
- Độ nhạy 88%
- Độ đặc hiệu 69%

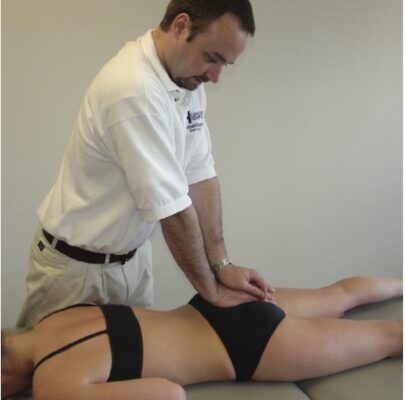
Nghiệm pháp nén ép (Compression test, Approximation test)
- Nghiệm pháp này tạo một lực ép qua khớp cùng chậu.
- Bệnh nhân nằm nghiêng về bên không có đau, hai háng gập 45 độ, hai gối gập 90 độ. Người khám đứng phía sau bệnh nhân, đặt tay lên phía trước mào chậu phía trên (Hình 4) và tạo lực ép dọc xuống.
- Độ nhạy 69%
- Độ đặc hiệu 69%

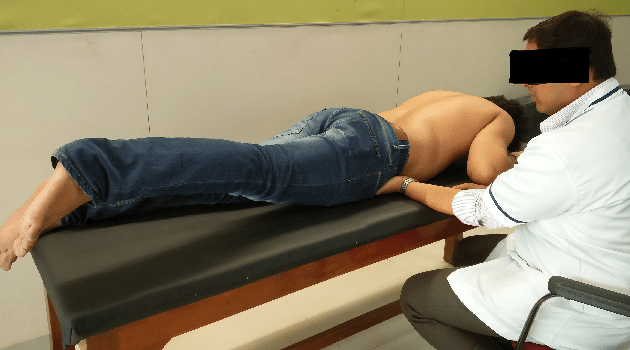
Nghiệp pháp đẩy mạnh xương cùng (Sacral Thrust test)
- Bệnh nhân nằm sấp, người khám đặt hai bàn tay chồng lên nhau ở mức S2 (Hình 5) và áp dụng một lực ép hướng ra trước.
- Độ nhạy 63%
- Độ đặc hiệu 75%
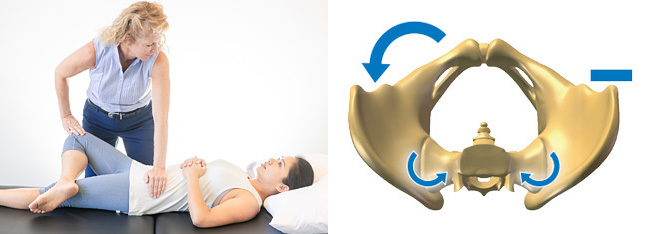
Nghiệm pháp Patrick
- Còn được gọi là nghiệm pháp FABER (viết tắt của gấp/Flexion, dạng/ABduction, và xoay ngoài/External Rotation)
- Bệnh nhân nằm ngửa, người khám đặt bàn chân của bên được thử lên gối bên kia sao cho háng gập 45 độ và gối gập 90 độ. Một tay người khám đặt lên gai chậu trước trên bên kia để cố định xương chậu (Hình 6). Tạo một lực ép xuống nhẹ tăng dần lên gối bên được thử (để tăng dạng và xoay ngoài háng).
- Nghiệm pháp dương tính khi đau ở khớp cùng chậu (cần loại trừ đau khu trú ở háng)
- Độ nhạy 69%
- Độ đặc hiệu 16%
Nghiệm pháp Gaenslen
- Nghiệm pháp này tạo một lực xoắn lên khớp cùng chậu.
- Bệnh nhân nằm ngửa, kéo và cố định chân không được thử về phía ngực, trong khi cẳng chân của bên được thử đưa ra khỏi mép giường. Người khám tạo lực ép lên đầu dưới xương đùi, làm tăng duỗi háng (Hình 7).
- Độ nhạy 53%
- Độ đặc hiệu 71%
Nghiệm pháp Yeoman (tương tự nghiệm pháp căng thần kinh đùi)
Bệnh nhân nằm sấp, đầu gối gập khoảng 90 độ và người khám nâng đùi bệnh nhân lên để quá duỗi khớp háng. Nếu đau ở khớp cùng chậu chứng tỏ bệnh lý dây chằng cùng chậu trước. Nếu đau, dị cảm ở trước đùi có thể chứng tỏ căng thần kinh đùi.
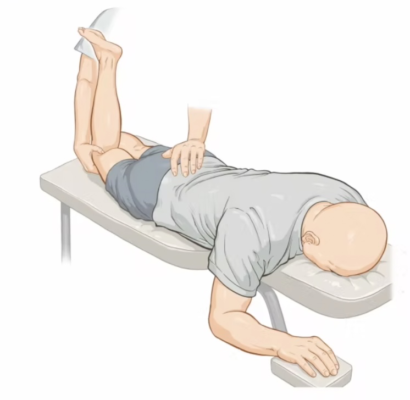
Nâng chân thẳng chủ động
Bệnh nhân nằm ngửa, nâng thẳng một chân lên khoảng 20 cm so với mặt giường. Kết quả dương tính khi đau phía sau đai chậu bên này hoặc bên kia, gợi ý RLCN KCC. Thử nghiệm này thường dương tính trong đau vùng chậu sau sau khi mang thai, trong đó chuyển động quá mức tại KCC được cho là có vai trò nhất định.
CÁC NGHIỆM PHÁP SỜ KHỚP CÙNG CHẬU SIJ
Các nghiệm pháp sau đây thuộc nhóm các nghiệm pháp sờ khớp cùng chậu, nhằm xác định rối loạn chức năng khớp cùng chậu.
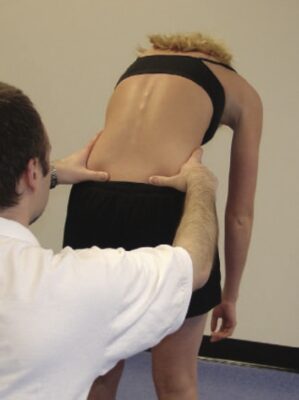
Nghiệm pháp cúi người ở tư thế đứng (Standing flexion test)
- Bệnh nhân đứng thẳng, người khám ở phía sau bệnh nhân và đặt hai ngón tay cái lên gai chậu sau trên (PSIS). Yêu cầu bệnh nhân từ từ cúi người về phía trước, trong khi người khám quan sát các ngón tay cái đặt trên PSIS (Hình 9).
- Nghiệm pháp dương tính nếu ngón cái không ở cùng một mức trong quá trình bệnh nhân cúi gập người và / hoặc khi kết thúc động tác. Bên có chuyển động lớn hơn (về phía đầu) là bên bị bất thường và phát hiện này chứng tỏ rối loạn chức năng khớp cùng chậu.
- Độ nhạy 17%
- Độ đặc hiệu 78%
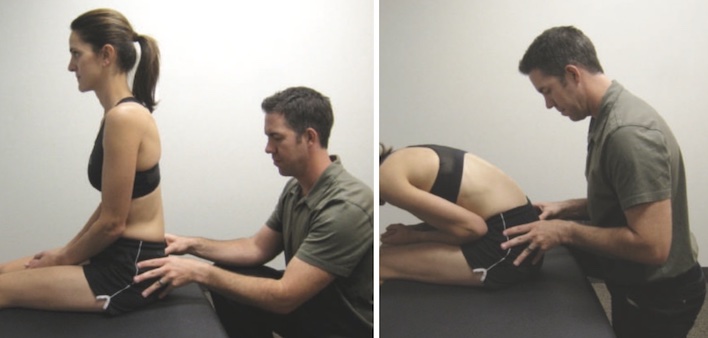
- Một nghiệm pháp tương tự nhưng được thực hiện với bệnh nhân ở tư thế ngồi thẳng chân được gọi là Nghiệm pháp cúi người ở tư thế ngồi (sitting flexion test) (hình 10).
Nghiệm pháp Gillet
- Nghiệm pháp này còn được gọi là Stork test, Marching test.
- Bệnh nhân đứng thẳng, người khám đứng và sờ gai chậu sau trên (PSIS) của bên được đánh giá. Ngón cái tay kia đặt trên mỏm gai S2. Sau đó, bệnh nhân nâng chân của bên được thử lên để gập háng 90 độ (Hình 11).
- Trong chức năng khớp cùng chậu bình thường, PSIS sẽ hạ xuống thấp dưới mức S2. Nếu điều này không xảy ra hoặc PSIS chỉ hạ xuống ở mức tối thiểu, nghiệm pháp dương tính và điều này chứng tỏ rối loạn chức năng khớp cùng chậu.
- Độ nhạy 43%
- Độ đặc hiệu 68%
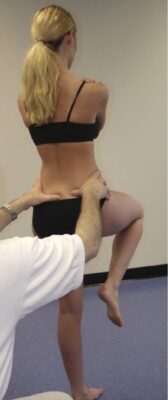
Nghiệm pháp nằm sấp Shimpi
- Bệnh nhân nằm sấp. Người khám đặt một bàn tay bên dưới một gai chậu trước trên (ASIS) của bệnh nhân và yêu cầu bệnh nhân duỗi quá chân được thử lên 15 độ (Hình 11).
- Nghiệm pháp được xem là dương tính nếu ASIS của bệnh nhân bị nâng lên khỏi bàn tay của người khám (được đặt bên dưới). Nếu áp lực của ASIS lên bàn tay người khám tăng lên, nghiệm pháp là âm tính.
- Độ nhạy 82%
- Độ đặc hiệu 77%
Giá trị của các nghiệm pháp khám khớp cùng chậu
Kết hợp các nghiệm pháp kích thích đau
Thật khó để xác định rằng đau xuất phát từ khớp cùng chậu bằng cách sử dụng chỉ một nghiệm pháp vì có thể dẫn đến dương tính giả hoặc âm tính giả. Sử dụng kết hợp nhiều nghiệm pháp có thể làm tăng độ chính xác của chẩn đoán.
Laslett và cộng sự đã kết hợp một số nghiệm pháp kích thích đau (bao gồm tách, đẩy mạnh đùi, Gaenslen, nén ép, đẩy mạnh xương cùng). Độ nhạy và độ đặc hiệu của >= 3 trong số 5 phép thử SIJ dương tính lần lượt là 94% và 78%. Theo Laslett và cộng sự, các nghiệp pháp gây đau có giá trị trong chẩn đoán lâm sàng đau khớp cùng chậu. Ngoài ra, nếu tất cả các nghiệm pháp này đều âm tính, có thể loại khớp cùng chậu là nguyên nhân gây đau.
Nghiên cứu của van der Wurff và cộng sự kết hợp 5 nghiệm pháp tách, nén ép, đẩy mạnh đùi, Patrick và Gaenslen. Độ nhạy và độ đặc hiệu khi kết hợp các nghiệm pháp này lần lượt là 0,85 và 0,79. Theo van der Wurff và cộng sự, kết hợp ba hoặc nhiều test dương tính có thể xác định nguồn gốc của cơn đau xuất phát từ khớp cùng chậu.
Giá trị của các nghiệm pháp sờ
Một vấn đề khi đánh giá vận động của khớp cùng chậu là khớp này thực tế rất ít vận động, do đó khó xác định khi thăm khám. Kibsgard và cộng sự đã đánh giá tầm vận động của khớp cùng chậu trong khi đứng bằng một chân. Tác giả đo được vận động xoay tối đa là 0,5 độ, dịch chuyển không được phát hiện, và theo tác giả vận động khớp cùng chậu không thể sờ được và bản thân nghiệm pháp sờ không cung cấp thông tin quan trọng trong thăm khám lâm sàng.
Một vấn đề khác là tính thay đổi của các phát hiện giữa các người khám. Ngoài ra, sự khác biệt về chiều dài chi dưới có thể ảnh hưởng đến khớp cùng chậu và làm sai lệch tính khách quan của nghiệm pháp.
Soleimanifar và cộng sự đã thực hiện so sánh các nghiệm pháp kích thích đau với các nghiệm pháp sờ trên 50 bệnh nhân. Nghiên cứu không tìm thấy mối liên hệ đáng kể nào giữa hai nhóm nghiệm pháp này. Tương tự, Robinson và cộng sự đã kết luận rằng các nghiệm pháp sờ có giá trị thấp hơn so với các nghiệm pháp kích thích đau.
Kết luận
Vị trí giải phẫu của khớp cùng chậu và thiếu ‘tiêu chuẩn vàng’ chẩn đoán khiến việc khám và chẩn đoán rối loạn chức năng khớp cùng chậu gặp nhiều khó khăn. Hầu hết các nghiệm pháp khám lâm sàng khớp cùng chậu đều có độ tin cậy và giá trị hạn chế nếu sử dụng đơn lẻ, trong khi kết hợp nhiều nghiệm pháp (bao gồm các nghiệm pháp kích thích đau khớp cùng chậu) là một phương pháp đáng tin cậy và có thể được sử dụng thay cho các thủ thuật chẩn đoán khớp cùng chậu xâm lấn không cần thiết.