|
Hãy nghe bài viết
Getting your Trinity Audio player ready...
|
Tiếng Anh:
- Achilles Tendinopathy
Từ đồng nghĩa
- Viêm gân Achilles
- Bệnh lý gân gót
Mã ICD-10:
- M76.6: viêm gân Achilles
- S96.8: Tổn thương các cơ và gân khác ở tầm cổ chân và bàn chân
BỆNH LÝ
Định nghĩa
Bệnh lý gân Achilles là một thuật ngữ chung được sử dụng để mô tả một nhóm các rối loạn gân gót bao gồm viêm gân và bệnh lý cạnh gân, với các triệu chứng lâm sàng tương tự như đau, sưng và suy giảm chức năng gân Achilles.
Bệnh lý gân có thể cấp tính hoặc mạn tính (kéo dài hơn 12 tuần). Hai phân loại giải phẫu bao gồm tại điểm bám (tại điểm nối gân gót- xương gót) và tại phần giữa gân (2 – 6 cm phía trên điểm bám của gân Achilles vào xương gót).
Nguyên nhân
Bệnh lý gân Achilles thường liên quan đến chấn thương do sử dụng quá mức mặc dù gân có thể chịu tải trọng khá cao.
- Bệnh lý gân Achilles có liên quan đến 50% các chấn thương liên quan đến thể thao. 75% trường hợp đứt gân Achilles xảy ra ở nam giới trung niên khi chơi thể thao. Bệnh lý gân Achilles có thể ảnh hưởng đến 9% người tập chạy, và khiến 5% vận động viên chuyên nghiệp kết thúc sự nghiệp của họ.
- Có tới 4% người trưởng thành hoạt động có thể bị thoái hóa gân không có triệu chứng và thường liên quan đến các hoạt động chạy nhảy.
Ngoài các hoạt động thể thao, còn có các yếu tố bên trong và bên ngoài khác góp phần phát triển tình trạng này.
- Các yếu tố nội tại bao gồm tuổi tác, giới tính, các bệnh hệ thống (tiểu đường, bệnh khớp và rối loạn chuyển hóa), các bất thường về sinh cơ học (gân gót căng quá mức, bàn chân quay sấp, chênh lệch chiều dài chân, bàn chân lõm và/hoặc biến dạng bàn chân vẹo trong) và béo phì.
- Các yếu tố bên ngoài bao gồm thuốc (fluoroquinolones), quá tải cơ học và các lỗi tập luyện như tập luyện trên đồi quá mức và khả năng hấp thụ sốc kém.
Giải phẫu bệnh/sinh lý học
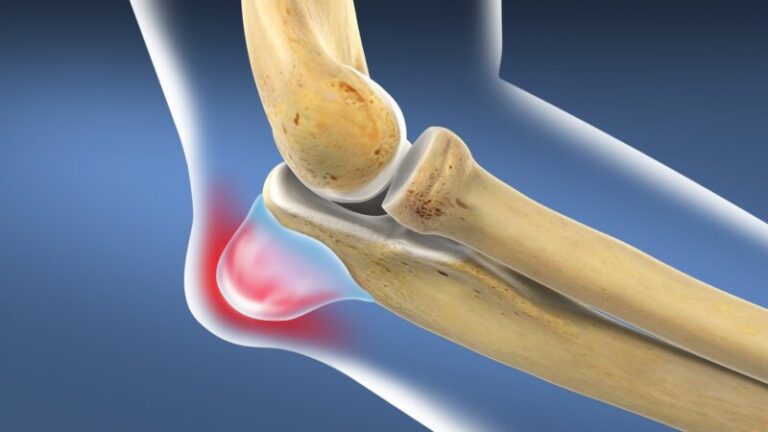
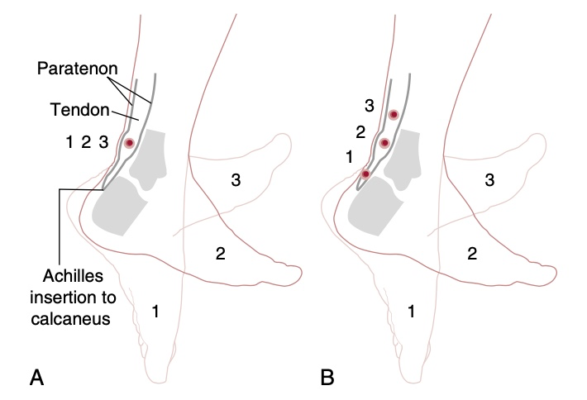
Gân Achilles bắt nguồn từ phức hợp cơ bụng chân – cơ dép và bám tận vào xương gót. Gân gót là gân mạnh nhất và lớn nhất trong cơ thể. Gân gót không có lớp bao hoạt dịch thực sự mà được bao quanh bởi một lớp tế bào mô đệm mỡ (fatty areolar tissue) gọi là mô quanh gân (paratenon). Cấp máu cho gân gót xuất phát ở phía trên từ các nhánh trong cơ và ở phía dưới từ các mạch trong xương gót. Có một vùng vô mạch tương đối từ 2 đến 6 cm phía trên chỗ bám tận lên xương gót dễ bị thoái hoá và chấn thương (hình 1). Có thể chia phân bố mạch máu cho gân gót làm 3 vùng: chỗ nối gân – cơ, dọc theo gân, và tại chỗ bám tận gân – xương. Phân bố mạch máu nhiều nhất ở đoạn trên, và ít nhất ở đoạn giữa gân.
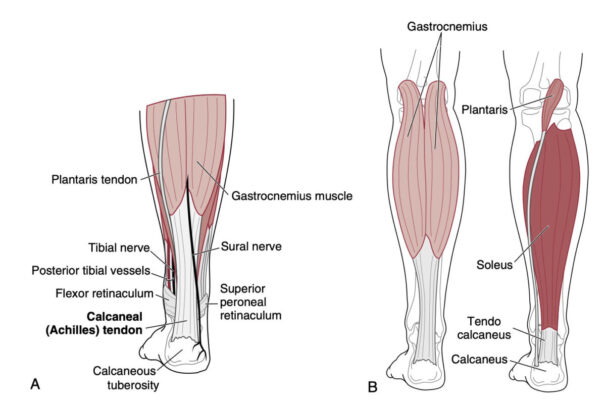
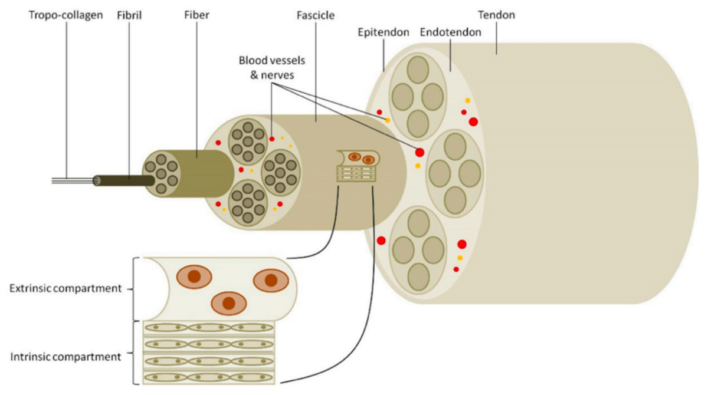
Về mặt mô học, gân gót bao gồm các nguyên bào gân và tế bào gân (tenocyte) (90-95%), tế bào sụn (5-10%) và một số tế bào hoạt dịch. Chất nền ngoại bào được tạo thành từ glycosaminoglycan, proteoglycan và glycoprotein. Collagen chiếm 70-80% trọng lượng khô của gân và bao gồm chủ yếu là loại I (95%), loại III, V và XII. Elastin chiếm 2% trọng lượng khô; tuy nhiên, gân có thể bị kéo căng đến 200% trước khi bị đứt. Gân về cơ bản là được tạo bởi mô liên kết sợi dày đặc chủ yếu là các sợi collagen. Các sợi Collagen kết hợp với nhau tạo thành các sợi gân nhỏ (fibril), các sợi nhỏ kết hợp thành sợi gân (fiber), các sợi kết hợp với nhau để tạo thành các bó (fascicle) được bao quanh bởi một mô cơ chất (endotenon) mang nguồn cung cấp máu, dây thần kinh và bạch huyết.
Trong bệnh lý gân Achilles, gân trở nên dày lên, có màu nâu và không đều. Ở mức độ tế bào, có sự tăng sản nguyên bào sợi (tendinosis) thân của gân đi kèm với phản ứng viêm của mô quanh gân, tăng nồng độ glycosaminoglycans, mất tổ chức của các sợi collagen và tân sinh mạch. Trong bệnh lý gân Achilles mạn tính, có sự gia tăng nồng độ collagen loại III, fibronectin, tenascin C, aggrecan và biglycan.
LƯỢNG GIÁ, CHẨN ĐOÁN
Bệnh sử
- Bệnh nhân bị bệnh lý gân Achilles thường phàn nàn về cơn đau âm ỉ, nhức nhối dọc theo gân. Bộ ba đau, sưng và giảm chức năng là dấu hiệu của bệnh lý gân gót.
- Đau là triệu chứng chủ yếu, thường liên quan đến chạy, các môn thể thao có tốc độ “cắt” nhanh và các hoạt động thể dục khác. Thông thường, cơn đau xảy ra khi thay đổi hoạt động hoặc lịch trình tập luyện. Ở một số bệnh nhân, cơn đau có thể cải thiện khi tập luyện chi dưới.
- Tiền sử chấn thương cấp tính mà bệnh nhân báo cáo có tiếng “phựt” gợi ý đứt gân Achilles, mặc dù tiếng phựt tương tự có thể xảy ra với rách hoặc đứt gân gót chân, cơ mác, hoặc gân chày sau.
- Cần hỏi thêm tiền sử sử dụng quinolone (như ciprofloxacin), bệnh tiểu đường, bệnh mạch máu collagen, sử dụng steroid đồng hóa hoặc hút thuốc.
Khám lâm sàng
- Nhìn: xem có vết bầm tím hoặc sưng nề nào không.
- Sờ: sờ dọc theo chiều dài của gân để đánh giá đau khi ấn, sự dày lên hoặc khoảng hở bất thường dọc theo gân. Vùng quan trọng là ở đỉnh của đường cong gân Achilles phía trên chỗ bám vào xương gót khoảng 5 cm. Cần phân biệt giữa bệnh lý cạnh gân, tại điểm bám tận, và phần giữa vì can thiệp phục hồi khác nhau. Đau rõ rệt khi ấn là dấu hiệu lâm sàng cổ điển. Thường sờ không phát hiện nóng rõ trừ trường hợp viêm quanh gân (paratenonitis).
- Vận động: Đánh giá vận động gập mu và gập lòng bàn chân. Gân gót thường căng và gây hạn chế gấp mu cổ chân. Mức độ tạo lực gập lòng cổ chân có mối liên hệ tỷ lệ nghịch với đau.
- Dấu hiệu cung đau (painful arc sign) khi vận động cổ chân trong trường hợp viêm, rách gân gót (không có trong viêm quanh gân) (Hình 3).
- Nếu nghi ngờ đứt gân, cần thực hiện nghiệm pháp Thompson để đánh giá sự liên tục của gân gót (Hình 4).
- Đánh giá khác: đánh giá dáng đi và bất thường về sinh cơ học (như chênh lệch chiều dài chân, bàn chân phẳng hoặc vẹo trong, căng cơ hamstrings, yếu cơ chi dưới)
- Khám thần kinh (cảm giác, phản xạ …) bình thường.
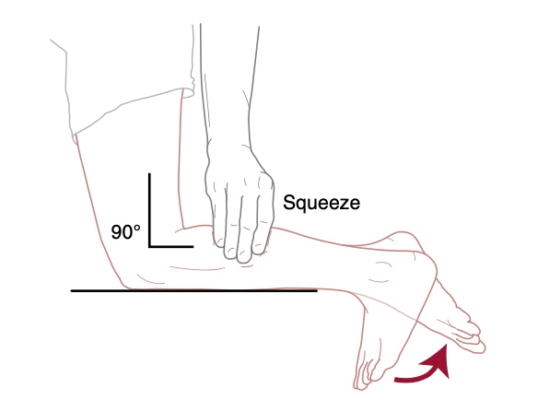
Ảnh hưởng chức năng
Các hoạt động chịu trọng lượng, như chạy và nhảy, thường bị ảnh hưởng. Nhảy hoặc các vận động cắt nhanh thường không thể thực hiện được. Các hoạt động thể dục không tác động mạnh, như đạp xe cũng có thể gây triệu chứng. Bệnh nhân có thể than phiền đau trong hoạt động di chuyển hàng ngày, như đi lại hoặc lên xuống cầu thang. Có thể phân loại mức độ dựa trên mức độ nghiêm trọng của các triệu chứng.
- Độ 1: Khó chịu ở gân vào buổi sáng, hết ngay sau khi thức dậy.
- Độ 2: Đau trong các hoạt động thể thao không ảnh hưởng đến hiệu suất.
- Độ 3: Cơn đau cản trở hiệu suất.
- Độ 4: Đau ngăn cản việc tham gia thể thao.
Một số thang đo lượng giá có thể được sử dụng là:
- Đau: VAS, NRS,
- Lượng giá gân Achilles của Viện Thể thao Victoria – Achilles (VISA-A)
- Đo lường khả năng của bàn chân và cổ chân (FAAM, Foot and Ankle Ability Measure )
- Thang đo chức năng chi dưới (LEFS)
Cận lâm sàng
Xét nghiệm
- Nếu nghi ngờ có quá trình viêm toàn thân, có thể xét nghiệm công thức máu, tốc độ máu lắng, protein phản ứng C, yếu tố dạng thấp và nồng độ kháng thể kháng DNA.
Chẩn đoán hình ảnh
Hầu hết các vấn đề của gân Achilles có thể được chẩn đoán qua hỏi bệnh sử và khám lâm sàng cẩn thận. Hình ảnh học giúp khẳng định chẩn đoán, trợ giúp trong lập kế hoạch phẫu thuật hoặc loại trừ các chẩn đoán khác.
- X quang thường quy thường bình thường. Đôi khi có can xi hoá trong gân hoặc chỗ bám tận. X quang có thể loại trừ bệnh khớp viêm (ăn mòn) hoặc biến dạng Haglund (lồi xương phía sau gót chân).
- Siêu âm là thăm dò hình ảnh nhanh, rẻ tiền và cho phép đánh giá động. Có thể xác định độ dày của gân gót và kích thước khoảng hở (mất liên tục) nếu rách hoàn toàn. Siêu âm có thể không phát hiện được rách một phần.
- MRI không được sử dụng để đánh giá động, nhưng vượt trội trong phát hiện rách một phần và đánh giá các giai đoạn thoái hoá khác nhau. MRI có thể được sử dụng để theo dõi lành gân khi nghi ngờ rách một phần tái lại và để lập kế hoạch phẫu thuật.
Các phát hiện điển hình trên MRI và siêu âm bao gồm mô quanh gân dày lên, cấu trúc gân không đồng nhất và tăng sinh mạch ở mặt bụng của gân trên siêu âm tăng cường Doppler màu và MRI cản quang. Bệnh lý gân Achilles giai đoạn đầu có thể biểu hiện với sự gia tăng chất dịch xung quanh gân. Sự gia tăng mạch máu ở mặt lưng của gân có thể chỉ ra một vết rách một phần, tình trạng này có thể tiến triển, trừ khi được xử trí thích hợp.
Chẩn đoán phân biệt
- Biến dạng Haglund (xương gót)
- Viêm bao hoạt dịch sau gót (đau trước gân gót)
- Đứt gân Achilles
- Gãy xương chày do mỏi xương
- Rách bên trong cơ bụng chân
- Bệnh lý rễ thần kinh S1
ĐIỀU TRỊ
Ban đầu
Mục tiêu điều trị ban đầu là giảm đau và giảm viêm, đảm bảo quá trình lành của gân cơ bị tổn thương.
- Biện pháp:
- PRICE:
- Bảo vệ:
- Nghỉ ngơi tương đối, thay đổi hoạt động, tránh các hoạt động mạnh gây đau, sai lầm tập luyện, điều chỉnh dụng cụ hoặc môi trường tập.
- Chườm lạnh: 15 – 20 phút, hai hoặc ba lần mỗi ngày)
- PRICE:
- Thuốc: Các thuốc chống viêm không steroid hoặc thuốc giảm đau. Nghiên cứu so sánh NSAID đường uống và giả dược cho thấy không có bằng chứng rõ ràng về việc quay trở lại hoạt động nhanh hơn, nhưng các thuốc này giúp giảm đau.
- Thay đổi lối sống, giảm cân (chế độ ăn).
Phục hồi chức năng
Quá trình phục hồi chức năng tập trung vào cải thiện sinh học của gân và mô liên kết quanh gân bị tổn thương và hồi phục các chức năng. Kết quả chức năng tốt thường có thể đạt được trong hầu hết các trường hợp sau 3 tháng điều trị không phẫu thuật ở những bệnh nhân tuân thủ điều trị với tình trạng rách gân nhẹ đến trung bình.
Dụng cụ:
- Ở giai đoạn cấp có thể cần sử dụng nạng nách để đi lại không chịu trọng lượng lên chân đau hoặc bó bột/ nẹp cổ chân ở tư thế gập lòng bàn chân 10 -15 độ.
- Sau giai đoạn cấp cần tăng tiến chịu trọng lượng đến mức dung nạp được.
- Có thể sử dụng miếng đệm gót chân đơn giản (0,4 – 1 cm) để giảm lực tải lên gân gót.
- Có thể sử dụng nẹp chỉnh hình để kiểm soát lực tải hoặc điều chỉnh tư thế bàn chân.
Vật lý trị liệu:
- Các phương thức vật lý như siêu âm trị liệu, điện di ion và siêu âm dẫn thuốc có thể chỉ định để giảm đau, viêm, và tăng tham gia tập luyện.
- Không nên chỉ định kích thích điện do tăng co cơ do kích thích bên ngoài có thể kéo gân ra xa nhau hơn, có khả năng biến rách một phần thành rách hoàn toàn.
- Một số liệu pháp vật lý có thể có hiệu quả và đang còn nghiên cứu như sóng xung kích ngoài cơ thể, sóng siêu âm xung, laser công suất thấp, Oxy cao áp. Liệu pháp sóng xung kích ngoài cơ thể (ESWT) được cho là bắt đầu một quá trình sửa chữa nhằm thúc đẩy tế bào gân, sự tăng sinh, tổng hợp collagen, tân sinh mạch và giảm đau. Mặc dù an toàn và dung nạp tốt, nhưng hiệu quả của liệu pháp này với bệnh lý gân gót vẫn chưa được nghiên cứu đầy đủ.
Tập luyện
- Bài tập trị liệu cần phải hướng tới chuỗi vận động hoàn chỉnh vì suy giảm sức mạnh, sức bền và tính linh hoạt là thường gặp và hầu hết các hoạt động thể thao chi dưới diễn ra dưới dạng các mẫu vận động. Tập kéo dãn cơ bụng chân/cơ dép và làm mạnh cơ ly tâm có kiểm soát để duy trì khả năng vận động và giảm căng cơ và tránh gân cơ bị tách thêm. Hiệu quả của các bài tập làm mạnh cơ ly tâm ở bệnh lý gân Achilles đã được chứng minh trên các nghiên cứu, giảm độ dày bất thường của gân và bình thường hoá cấu trúc của gân, cải thiện đau và chức năng, trở lại khả năng sinh hoạt và thể thao.
- Các bài tập tăng tiến là các bài tập kiểm soát, thăng bằng, nhún nhảy (plyometric). Quay trở lại thể thao hoàn toàn thường đòi hỏi sức mạnh, độ bền và tính linh hoạt bình thường.
- Duy trì thể lực bằng các bài tập chi trên như quay xe đạp tay, tập kháng trở, tập dưới nước toàn thân.
- Chấn thương lặp đi lặp lại khá thường gặp. Trở lại hoạt động bình thường, thường là sau 6 đến 12 tuần, tùy thuộc vào mức độ tham gia (vận động viên chuyên nghiệp hay nghiệp dư), mức độ nghiêm trọng của chấn thương và tình trạng sức khỏe chung.
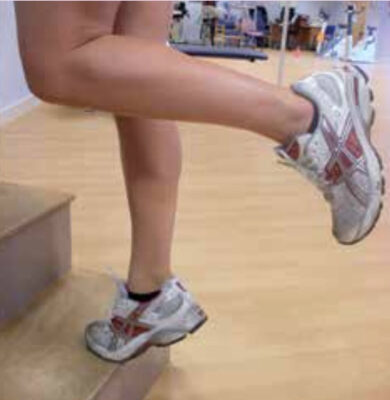

Một số kỹ thuật kéo nắn trị liệu:
- Gaston techniques,
- Active Release Techniques (ART)
Thủ thuật
- Tiêm:
- Không chỉ định tiêm corticoid vì lo ngại gây chết tế bào và yếu gân tiến triển thành đứt gân.
- Hiện có một số liệu pháp tiêm khác nhau, nhưng còn thiếu nghiên cứu chất lượng cao đánh giá kết quả.
- Tiêm hyaluronic acid, Hylan GF-20
- Tiêm huyết tương giàu tiểu cầu (bệnh lý phần giữa gân mạn tính).
- Liệu pháp kích thích tăng sinh (Prolotherapy) (tiêm các chất ưu trương gây viêm hoặc gây xơ hoá) gây ra một quá trình viêm, bắt đầu quá trình chữa lành vết thương của cơ thể và dẫn đến tăng sinh tế bào, lắng đọng collagen và cuối cùng là sửa chữa mô, do đó dẫn đến giảm đau và cải thiện chức năng. Chất thường được sử dụng là dextrose. Hiện vẫn chưa đủ bằng chứng để hỗ trợ các lợi ích lâm sàng của liệu pháp kích thích tăng sinh bằng dextrose. Các tác nhân gây xơ cứng khác cũng đã được sử dụng như polidocanol. Đọc thêm về Prolotherrapy.
- Các kỹ thuật qua da:
- Cắt gân bằng kim qua da (Percutaneous needle tenotomy) là một lựa chọn xâm lấn tối thiểu cho bệnh nhân không đáp ứng với điều trị bảo tồn. Liệu pháp này cũng đã được sử dụng để điều trị các bệnh viêm gân mạn tính khác như bệnh lý lồi cầu ngoài.
- Tương tự với cắt gân bằng kim, kỹ thuật cắt gân bằng siêu âm qua da, sử dụng năng lượng siêu âm để nhũ hóa, cắt bỏ và loại bỏ mô gân bệnh lý. Ví dụ với dụng cụ như Tenex.
- Một phương pháp điều trị mới khác là cạo gân (tendon scraping) qua da dưới hướng dẫn của siêu âm, sử dụng dao mổ hoặc kim để tách tân mạch giữa gân bị ảnh hưởng và lớp mỡ liền kề. Nghiên cứu của Alfredson và cộng sự cho bệnh nhân bị bệnh gân Achilles phần giữa cho thấy hiệu quả giảm đau, chức năng, tỷ lệ biến chứng và trở lại thể thao nhanh hơn khi so sánh với liệu pháp kích thích tăng sinh.
- Một kỹ thuật qua da khác đã được nghiên cứu là rạch cắt gân vi thể có kiểm soát bằng tần số vô tuyến (radiofrequency microtenotomy) ở nhiệt độ thấp (40-70 độ C). Do thiếu các nghiên cứu có chất lượng, chọn lựa điều trị này không được khuyến nghị.
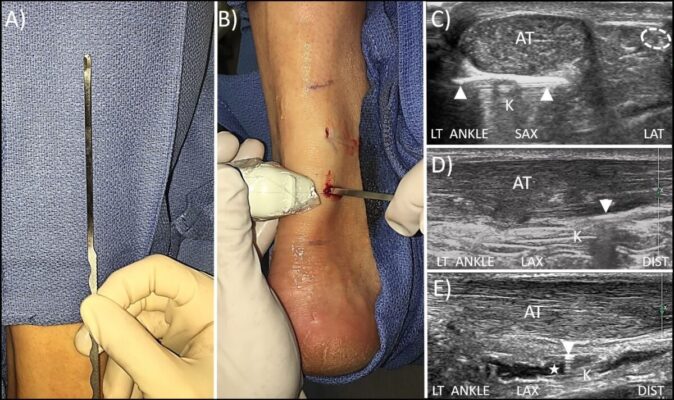
Phẫu thuật
Có thể xem xét phẫu thuật trong trường hợp điều trị bảo tồn thất bại. Phẫu thuật nhằm loại bỏ mô quanh gân bị viêm có triệu chứng và cắt bỏ mô gân thoái hoá bất thường bên trong gân, sau đó khâu gân cơ bình thường còn lại. Một trong những yếu tố ảnh hưởng đến kết quả phẫu thuật là có nguy cơ biến chứng trong quá trình lành vết thương và nhiễm trùng sâu vì vùng này tương đối vô mạch.
Các lựa chọn phẫu thuật bao gồm mổ hở hoặc mổ hở nhỏ. Kết quả phẫu thuật sẽ tốt hơn nếu lấy bỏ tất cả các mô bệnh lý, gân cơ nối lại được và thực hiện phục hồi chức năng sau phẫu thuật thích hợp. Các mục tiêu sau phẫu thuật là giảm teo cơ, và phục hồi sức mạnh, sức bền, tính mềm dẻo và chức năng của cơ tam đầu cẳng chân.
Trong trường hợp nghi ngờ đứt gân, cần tư vấn phẫu thuật. Các kỹ thuật bao gồm mổ nội soi, mổ hở và mổ hở ngắn, với tỷ lệ rách lại tương đương nhau. Mổ khâu qua da có vẻ là một lựa chọn tốt hơn cho các vận động viên với khả năng trở lại hoạt động thể thao cao hơn, nhưng lại có tỷ lệ biến chứng cao hơn.
Tài liệu tham khảo chính:
ESSENTIALS OF PHYSICAL MEDICINE AND REHABILITATION: MUSCULOSKELETAL DISORDERS, PAIN, AND REHABILITATION, FOURTH EDITION. Elsevier, Inc. 2019
CLINICAL ORTHOPAEDIC REHABILITATION: A TEAM APPROACH, FOURTH EDITION. Elsevier, Inc. 2018.
Achilles Tendinopathy, PM&R Knowledge Now.