Sự thông thương đường dẫn khí (airway clearance) là một phần không thể thiếu trong hoạt động của phổi. Một số bệnh lý có thể làm cho các chất nhầy tích tụ trong phổi. Các tình trạng như tổn thương tủy sống mức cao có thể cản trở khả năng ho. Bệnh xơ nang có thể làm tăng độ dày của phân tử chất nhầy và tăng lượng chất nhầy tiết ra. Các bệnh đường hô hấp như hen và viêm phế quản có thể ảnh hưởng đến đường kính của đường thở, do đó ngăn cản sự di chuyển và tống xuất các chất tiết. Bất kể nguyên nhân là gì, người bệnh cần phải có khả năng hít vào phổi đủ một lượng không khí, co cơ hoành và ép lồng ngực để tạo luồng khí cần thiết để tách chất nhầy ra khỏi thành của đường thở và tống xuất ra ngoài. Các kỹ thuật trị liệu có thể làm tăng tốc độ và số lượng dịch chuyển chất nhầy ra khỏi đường hô hấp, làm thông sạch đường thở và do đó cải thiện chức năng phổi.
Các kỹ thuật PHCN hô hấp thường được phối hợp với trị liệu bằng khí dung, thuốc làm loãng đờm, uống nhiều nước, hút đờm dãi bằng dụng cụ nếu không có chống chỉ định.
Các kỹ thuật làm thông sạch đường thở có thể được chia làm các nhóm:
- Các kỹ thuật làm thông đường thở thụ động: các kỹ thuật dẫn lưu tư thế, vỗ rung lồng ngực, rung thành ngực tần số cao bằng dụng cụ/áo đặc biệt
- Các kỹ thuật làm thông đường thở chủ động: tập thở ra áp lực dương (positive expiratory therapy (PEP), kỹ thuật thở chu kỳ chủ động (ACBT), tự dẫn lưu (auto-drainage)
- Các kỹ thuật tống xuất chất tiết: ho và trợ giúp ho, kỹ thuật thở ra mạnh (forced expiratory techniques (FET)
Bài viết sau trình bày các kỹ thuật làm thông đường dẫn khí thụ động và các kỹ thuật giúp tống xuất chất tiết.
Các kỹ thuật làm thông đường thở thụ động
Vỗ và Rung
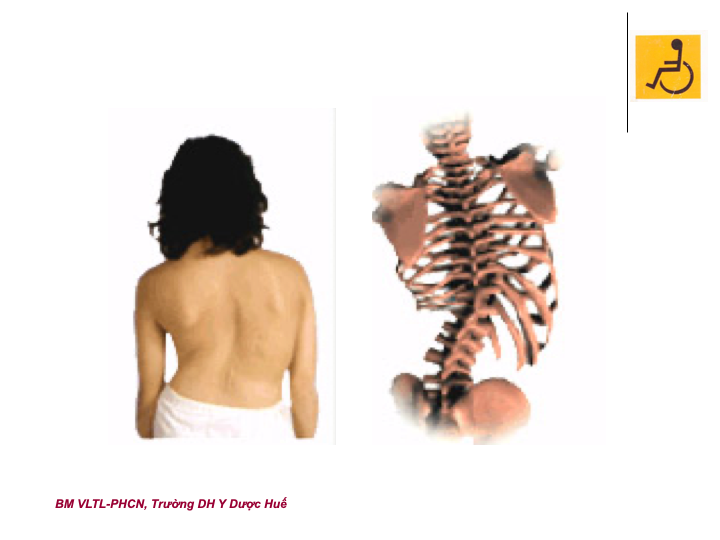
Vỗ được thực hiện bằng cách khum kín bàn tay và vỗ nhịp nhàng lên thành ngực trên các vùng bị ảnh hưởng để huy động chất tiết. Khi vỗ trên thành ngực đúng kỹ thuật sẽ tạo âm thanh “tiếng ngựa phi” và bệnh nhân có cảm giác dễ chịu, không đau. Không nên thực hiện vỗ trên cột sống, dưới cơ hoành, hoặc trên xương ức của bệnh nhân. Đối với trẻ sơ sinh nhỏ, có thể dùng một dụng cụ hình cốc bằng cao su được sử dụng do thành ngực của trẻ rất mỏng manh hoặc chỉ khum bằng 3 ngón tay.
Kỹ thuật rung có thể được thực hiện bằng một dụng cụ để tạo một rung động lên thành ngực, nhằm làm bong các chất tiết khi bệnh nhân thở ra. Rung cũng có thể được thực hiện bằng tay đặt lên thành ngực, sau đó kỹ thuật viên thực hiện một hoạt động rung cánh tay và bàn tay nhanh, truyền rung động lên thành ngực bệnh nhân trong khi bệnh nhân thở ra.
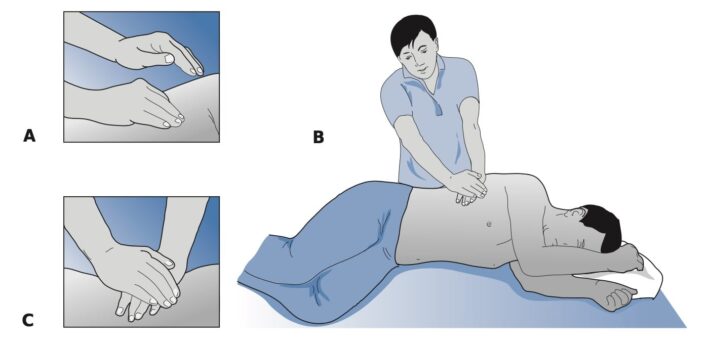
Nên có khoảng nghỉ mỗi 20-30 giây vỗ rung liên tục.
Các kỹ thuật này được sử dụng kết hợp với dẫn lưu tư thế để tăng cường tối đa hiệu quả điều trị.
Sau một buổi vỗ/rung và dẫn lưu tư thế, thường từ 5-15 phút tùy theo tình trạng bệnh nhân, các chất dịch tiết được làm sạch với các kỹ thuật tống xuất như kỹ thuật ho hiệu quả và kỹ thuật thở ra mạnh (FET).
Thuận lợi của kỹ thuật vỗ/rung
- Lựa chọn điều trị thụ động khi bệnh nhân không khỏe hoặc không có khả năng phối hợp với các kỹ thuật làm thông đường thở chủ động hơn như trị liệu thở ra áp lực dương (PEP).
- Trẻ nhỏ chưa đủ lớn tuổi để hợp tác với các kỹ thuật thở kiểm soát khác.
- Có thể được áp dụng trong chăm sóc tích cực để tăng cường di chuyển và lấy bỏ chất tiết.
Nhược điểm của kỹ thuật vỗ rung bằng tay
- Cần hỗ trợ của kỹ thuật viên hoặc người nhà
- Có thể gây khó chịu
- Có thể làm tăng tình trạng giảm oxy máu
- Có thể gây co thắt phế quản ở những bệnh nhân có đường thở quá phản ứng
Các chống chỉ định/cẩn trọng với kỹ thuật vỗ rung
- Loãng xương
- Gãy xương sườn
- Phẫu thuật tim/ngực
- Đau
- Ho ra máu
- Co thắt phế phản
- Bệnh gan
- Ung thư di căn
- Rối loạn đông máu
- Vùng hở da (phẫu thuật, bỏng, vết thương)
- Tràn khí dưới da
Dẫn lưu tư thế
Dẫn lưu tư thế (postural drainage), còn được gọi là dẫn lưu với sự trợ giúp của trọng lực (gravity assisted drainage), là kỹ thuật đặt bệnh nhân ở một tư thế cho phép trọng lực trợ giúp dẫn lưu các chất nhầy từ vùng ngoại vi của phổi đến đường dẫn khí trung tâm. Khi chất nhầy đến được đường dẫn khí trung tâm có đường kính lớn hơn, ho sẽ hiệu quả hơn.
Đặt ở một tư thế phải duy trì ít nhất 5 – 10 phút, nếu người bệnh bị ứ đọng nhiều đờm thì thời gian dẫn lưu cần lâu hơn. Nếu phải dẫn lưu ở nhiều tư thế khác nhau, tổng thời gian một lần dẫn lưu không nên quá 30 -40 phút, tránh làm bệnh nhân bị mệt.
Phối hợp dẫn lưu tư thế với kỹ thuật vỗ, rung lồng ngực và tập thở để tăng hiệu quả đào thải đờm.
Các tư thế dẫn lưu
Phụ thuộc vào góc giải phẫu của thuỳ và phân thuỳ phổi cần dẫn lưu, bệnh nhân có thể được đặt ở tư thế ngồi, nằm sấp, nằm ngửa, nằm nghiêng hoặc đầu thấp 15 đến 30 độ.
Hiệu quả lên sự thông thoáng đường dẫn khí và khạc chất tiết là do kết hợp giữa dẫn lưu được trợ giúp bằng trọng lưc và cải thiện thông khí (Lannefors & Wollmer 1992, Zack et al 1974).
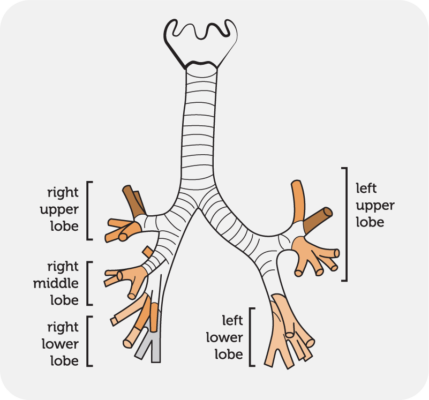
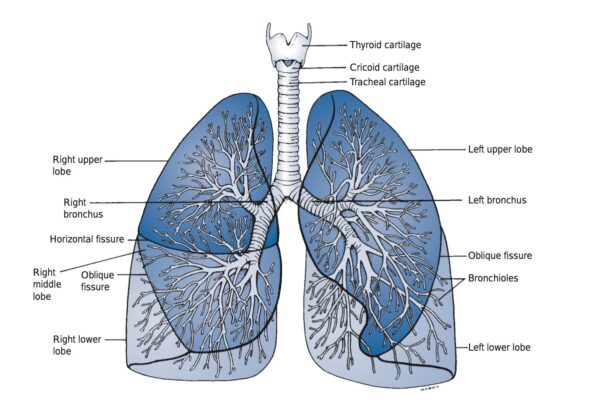
.
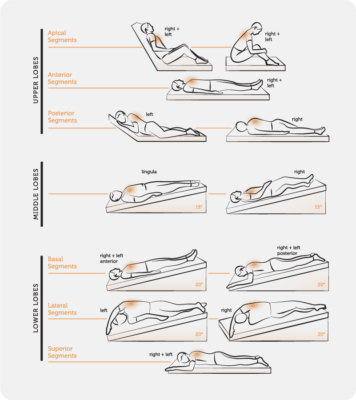
| Thuỳ | Phân thuỳ | Tư thế |
|---|---|---|
| Thuỳ trên | Phân thuỳ đỉnh Phân thuỳ sau a) Phải b) Trái Phân thuỳ trước | Ngồi thẳng Nằm ngang nghiêng sấp sang trái 45 độ, ngực và đầu tựa lên gối. Nằm nghiêng sấp sang phải 45 độ, với gối chồng lên để nâng hai vai 30 cm so với mặt phẳng ngang. Nằm ngửa hai gối gập. |
Thuỳ Lưỡi | Phân thuỳ Trên Phân thuỳ Dưới | Nằm ngửa và nghiêng ¾ sang phải, đặt gối dưới bên phải từ vai đến hông Ngực nghiêng xuống (đầu dốc) một góc 15 độ |
| Thuỳ Giữa | Phân thuỳ Ngoài Phân thuỳ Trong | 4&5 Nằm ngửa và nghiêng ¾ sang trái, đặt gối dưới bên phải từ vai đến hông Ngực nghiêng xuống (đầu dốc) một góc 15 độ |
| Thuỳ Dưới | Phân thuỳ đỉnh Phân thuỳ đáy trong (tim) Phân thuỳ Đáy Trước Phân thuỳ Đáy Ngoài Phân thuỳ Đáy Sau | Nằm sấp với gối dưới bụng. Nằm nghiêng bên phải với ngực nghiêng xuống dưới (đầu dốc) một góc 20 độ Nằm ngửa với hai gối gập và ngực nghiêng xuống dưới (đầu dốc) một góc 20 độ Nằm nghiêng sang bên đối diện với ngực nghiêng xuống dưới (đầu dốc) một góc 20 độ Nằm sấp đặt gối dưới hông và ngực nghiêng xuống dưới (đầu dốc) một góc 20 độ |
Source: Pryor J and Prasad S (eds) (2008): Physiotherapy for Respiratory and Cardiac Problems (4th ed). Edinburgh: Churchill Livingstone, p 167
Các chống chỉ định và các cẩn trọng với đặt đầu thấp:
- Suy tim
- Tăng huyết áp trầm trọng
- Phù não
- Phình động mạch chủ và phình mạch não
- Chướng bụng
- Ho ra máu
- Tim mạch không ổn định
- Trào ngược dạ dày-thực quản / phẫu thuật dạ dày-thực quản
- Phẫu thuật gần đây hoặc chấn thương ở đầu hoặc cổ
- Sau phẫu thuật bụng / lồng ngực
- Khó thở nặng
- Đau xoang / đau đầu dữ dội
Một số lưu ý
Cho đến những năm 1990, dịch tiết quá mức ở phổi thường được xử lý bằng dẫn lưu tư thế và kỹ thuật vỗ rung bằng tay. Gần đây, có nhiều kỹ thuật thay thế khác chủ động hơn đã được nghiên cứu và áp dụng có hiệu quả. Bên cạnh đó, những tư thế đầu thấp trong dẫn lưu tư thế có thể không thoải mái, gây mệt và có thể gây ra hoặc làm nặng lên tình trạng trào ngược dạ dày-thực quản. Các tư thế dẫn lưu tư thế được điều chỉnh, chẳng hạn như nằm nghiêng (mà không thấp đầu xuống), đã được thấy là có hiệu quả trong việc làm sạch chất tiết khi so sánh với tư thế nằm đầu thấp. Ngày nay, ở nhiều quốc gia, các tư thế dẫn lưu tư thế được sửa đổi, với việc loại bỏ tư thế đầu thấp, là phương pháp điều trị được chấp nhận.
Dẫn lưu tư thế và các kỹ thuật vỗ rung mất thời gian, cần sự hỗ trợ của người thứ hai và có thể gây khó chịu cho bệnh nhân. Do đó, ít bệnh nhân tuân thủ thực hiện các biện pháp điều trị này lâu dài.
Do đó, đối với những bệnh nhân bị bệnh phổi mạn tính, chẳng hạn như giãn phế quản (ảnh hưởng chủ yếu đến các thuỳ giữa và dưới và đòi hỏi phải đặt tư thế đầu thấp để dẫn lưu tư thế), các phương pháp làm thông đường thở thay thế khác có thể phù hợp hơn. Nên tránh nghiêng đầu xuống đối với những bệnh nhân có trào ngược dạ dày- thực quản. Có thể cân nhắc áp dụng cho những bệnh nhân không có triệu chứng trào ngược nhưng cần theo dõi cẩn thận các triệu chứng và chức năng phổi
Trong một đợt cấp, khi bệnh nhân quá mệt nên khó sử dụng các phương pháp điều trị chủ động hơn (chẳng hạn như tập thở ra áp lực dương- PEP), có thể sử dụng các tư thế dẫn lưu đã được điều chỉnh trong một thời gian ngắn.
Dao động thành ngực tần số cao (High Frequency Chest Wall Oscillation) bằng dụng cụ
Đây là phương pháp tạo rung động hoặc dao động bên ngoài lồng ngực bằng cách sử dụng một loại áo tạo rung chuyên dụng. Áo được khoác lên thành ngực bệnh nhân, sau đó được bơm hơi vừa khít với ngực. Bệnh nhân có thể điều chỉnh áp suất hoặc lực bóp của áo vest, cũng như tần số rung, bằng cách thao tác với các nút điều khiển trên bộ tạo áp suất. Các rung động được tạo ra do sự gián đoạn không liên tục của luồng không khí bên trong máy tạo áp suất xung- hơi. Các rung động được truyền vào áo khoác và qua thành ngực của bệnh nhân để truyền tiếp vào phổi. Hiệu quả là làm tăng luồng khí ở phổi và gia tăng bài tiết chất nhầy. Liệu pháp này có thể được thực hiện trong khi bệnh nhân ngồi thẳng và có thể được thực hiện đồng thời với điều trị bằng khí dung.
Một số kiểu áo tạo rung ở thị trường:
- The Vest (Hill Rom, Inc., St. Paul, MN)
- SmartVest (Electromed, New Prague, MN).

Các kỹ thuật tống xuất chất tiết
Ho có kiểm soát (controlled coughing)
Ho là một trong những cơ chế phòng vệ quan trọng của phổi để tống xuất các vật thể lạ, đờm dãi ra khỏi phế quản. Cơ chế ho bình thường bao gồm hít vào tối đa sau đó nín thở, đóng nắp thanh môn để chặn dòng khí. Tiếp theo, các cơ bụng và ngực co lại để tạo áp lực cao trong phổi. Lúc này trung tâm ho ở não kích hoạt sự mở đột ngột của nắp thanh môn, tạo một dòng khí thở ra mạnh để tống xuất chất nhầy (đàm).
Kỹ thuật ho hiệu quả/ho có kiểm soát
- Ngồi trên ghế hoặc mép giường với cả hai chân trên sàn. Nếu không thể ngồi thẳng, có thể nằm tư thế Fowler (nâng đầu) và gập hai gối.
- Hít vào chậm và sâu bằng mũi. Giữ hơi khoảng 2 giây.
- Hơi cúi người về phía trước.
- Ho hai lần ngắn liên tiếp với miệng mở (lần ho thứ nhất giúp làm bong đờm và lần hai giúp tống đàm ra). Ho vào một tấm giấy lau (hoặc túi hứng)
- Hít vào chậm qua mũi (thở nhanh cho thể đưa chất nhầy trở lại phổi)
- Thư giãn trong vài giây.
- Lặp lại các bước trên nếu cần.
Trợ giúp ho
Những bệnh nhân các cơ hô hấp yếu, như tổn thương tủy sống, loạn dưỡng cơ, nhược cơ … , khó có thể nín hơi và tạo áp lực ho hiệu quả, có thể trợ giúp ho bằng tay hoặc bằng dụng cụ.
Kỹ thuật trợ giúp ho bằng tay:
Cần hướng dẫn người bệnh rõ về kỹ thuật để phối hợp nhịp nhàng.
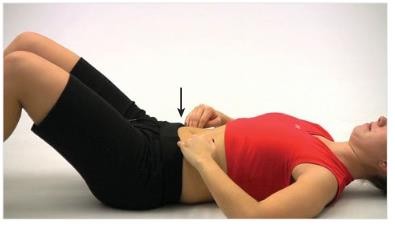
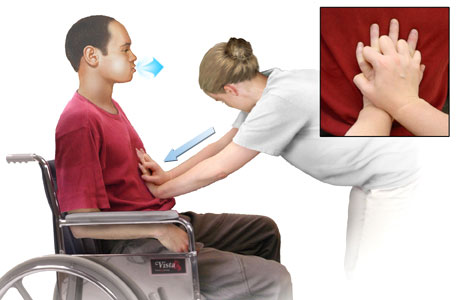
Kỹ thuật đẩy bụng (abdominal thrust):
- Tư thế bệnh nhân ngồi được nâng đỡ vững hoặc nằm tư thế Fowler.
- Người trợ giúp đặt một bàn tay lên vùng thượng vị, bàn tay kia đặt lên trên với các ngón hai bàn tay đan xen nhau, hai khuỷu duỗi thẳng.
- Yêu cầu bệnh nhân hít vào sâu, nín thở.
- Người trợ giúp ra mệnh lệnh “ho”, trong khi người bệnh ho mạnh thì người trợ giúp hỗ trợ bằng cách tác động một lực đẩy mạnh lên vùng thượng vị hướng vào trong và lên trên bằng cách chuyển trọng lượng ra trước, khuỷu tay vẫn duỗi thẳng.
Chống chỉ định kỹ thuật nếu bệnh nhân có bệnh lý ở bụng (như phình động mạch chủ bụng, loét dạ dày xuất huyết), mới phẫu thuật bụng hoặc có thai.
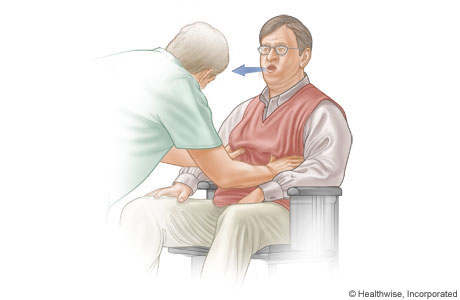
Kỹ thuật ép sườn bên (Lateral costal compression)
Cân nhắc kỹ thuật ép sườn bên nếu không thể dùng kỹ thuật đẩy bụng (như bệnh nhân bụng mỡ nhiều).
Người trợ giúp đặt hai tai ôm phần xương sườn thấp hai bên, ngón cái ở trước, các ngón ở sau. Hỗ trợ bằng ép các xương sườn vào trong và lên trên khi ra mệnh lệnh “ho”
Không sử dụng kỹ thuật này ở bệnh nhân mổ ngực, gãy xương sườn, loãng xương.
Kỹ thuật tự trợ giúp:
Có thể tự trợ giúp ho bằng cách ôm hai tay ép bụng và gập người ra trước khi ho.
Trợ giúp ho bằng dụng cụ:
Một số nhà sản xuất đã đưa ra thị trường những dụng cụ có tác dụng như ho thông thường, nghĩa là tạo một dòng khí đi vào phổi tối đa ở thì hít vào, và một dòng khí xuất ra đột ngột ở thì thở ra.

Kỹ thuật thở ra mạnh (Forced Expiratory Technique, FET),
Với nhiều bệnh nhân bị tổn thương tủy sống, rối loạn chức năng cơ, đường thở không ổn định như COPD, hoặc đau kèm theo ho, rất khó để ho mạnh hiệu quả. Có thể sử dụng kỹ thuật thở ra mạnh để thay thế, giúp tống xuất chất nhầy mà không làm tổn thương đường thở.
Khác với ho bình thường, kỹ thuật thở ra mạnh, hay còn gọi là thở hà hơi (huff technique) là ho với áp lực thấp, áp dụng những cơn ho ngắn với nắp thanh môn mở và thể tích phổi vừa phải.
Kỹ thuật thở hà hơi (“huff”)/thở ra mạnh
- Hướng dẫn ở tư thế ngồi
- Hít vào chậm và sâu bằng mũi. Giữ 2 giây.
- Để thở ra, hãy mở miệng và tạo ra âm thanh “hà” trong họng.
- Hà hơi 2 đến 3 lần khi bạn thở ra
- Thư giãn trong vài giây.
- Lặp lại các bước trên nếu cần.
Khi mới hướng dẫn bước đầu, yêu cầu bệnh nhân hít vào vừa phải và thở ra với lực từ nhẹ đến vừa, dài hơi với nắp thanh môn mở. Nên thay đổi độ dài của tiếng hà hơi và lực co của các cơ thở ra để tối ưu thanh thải chất tiết.
Để tạo điều kiện cho việc mở nắp thanh môn, có thể hướng dẫn bệnh nhân tập hà hơi ra trong khi ngậm một ống nhựa đặt sâu vào miệng ít nhất 4 cm.
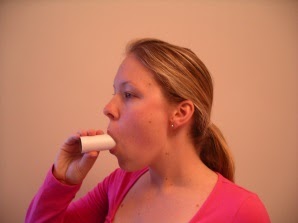
Với bệnh nhân thực hiện tốt, có thể hướng dẫn ba mức hà hơi. Bệnh nhân được hướng dẫn hà lần đầu với lượng hơi hít vào ít, lần hai lượng vừa, và lần ba lượng nhiều để hỗ trợ di chuyển dịch tiết từ đường dẫn khí ngoại vi, qua đường thở trung bình, về phía miệng. Với tất cả các thể tích hít vào này, lực thở ra và thời gian thở ra là như nhau.
Xem thêm video:

MinhdatRehab tổng hợp
Tham khảo thêm: https://bronchiectasis.com.au/