|
Hãy nghe bài viết
Getting your Trinity Audio player ready...
|
- Tên tiếng Anh: Femoral Head Avascular Necrosis (AVN)
- Từ đồng nghĩa: Tiêu chỏm xương đùi, hoại tử chỏm xương đùi do thiếu máu nuôi
- ICD 10: M87: hoại tử xương
BỆNH LÝ
Định nghĩa
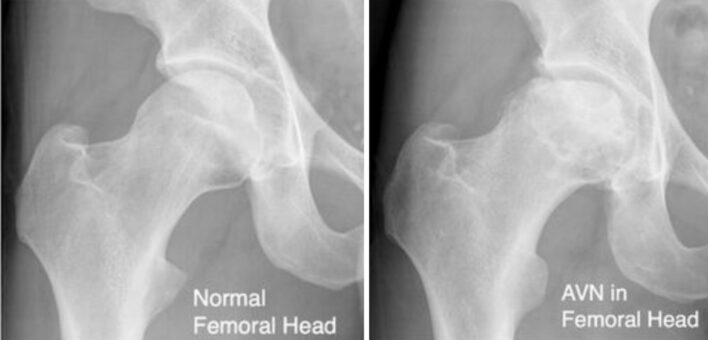
Hoại tử vô mạch chỏm xương đùi là một loại hoại tử xương do gián đoạn cung cấp máu cho đầu trên xương đùi. Thiếu máu cục bộ chỏm xương đùi gây chết tủy và tế bào xương, dẫn đến hoại tử đoạn chỏm xương đùi.
Nhắc lại giải phẫu
Phần lớn lượng máu cung cấp cho chỏm xương đùi đến từ các nhánh mũ trong và ngoài của động mạch đùi sâu, là một nhánh của động mạch đùi (động mạch đùi sâu là nhánh xuyên sâu ở vùng đùi trên). Các động mạch mũ đùi trong và ngoài nối với nhau để tạo thành một vòng mạch quanh cổ xương đùi, từ đó nhiều động mạch nhỏ phân nhánh để tưới máu cho chỏm xương đùi. Một nguồn cung cấp máu trực tiếp khác là từ động mạch của dây chằng tròn. Dây chằng tròn là dây chằng nối chỏm xương đùi với ổ cối. Động mạch dây chằng tròn đi bên trong dây chằng này, sự đóng góp nuôi dưỡng của động mạch này chỉ có ý nghĩa ở trẻ em.
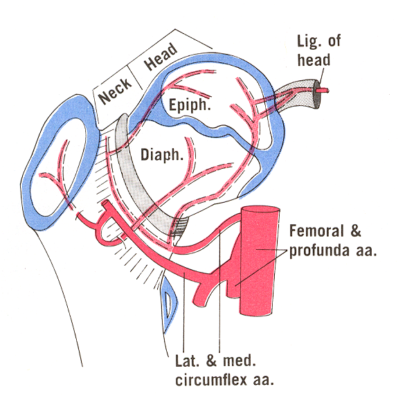
Có hai đường nối thông quan trọng cung cấp lưu lượng máu phụ (mặc dù hạn chế) để hỗ trợ chỏm xương đùi. Một là thông nối hình chữ thập (cruciate anastomosis), giữa động mạch mông dưới và động mạch mũ đùi trong. Hai là thông nối mấu chuyển, giữa động mạch mông trên và động mạch mũ đùi trong/ngoài. Cả động mạch mông trên và mông dưới đều là nhánh của động mạch chậu trong (còn được gọi là động mạch hạ vị), là động mạch chính của khung chậu và cung cấp máu cho một phần của mông và đùi sau.
Chỏm xương đùi khớp nối với ổ cối. Nguồn cung cấp máu cho ổ cối chủ yếu đến từ nhánh ổ cối của động mạch bịt, cùng với góp phần từ các nhánh mu của động mạch bịt và các nhánh sâu của động mạch mông trên.
Do tuần hoàn bàng hệ bị hạn chế, nếu cấp máu cho chỏm xương đùi bị gián đoạn có thể dẫn đến thiếu máu cục bộ. Nếu nguồn cung cấp máu không phục hồi kịp thời, điều này sẽ dẫn đến cái chết dần dần của các tế bào xương, hoại tử, sau đó là xẹp bề mặt khớp và cuối cùng là thoái hóa khớp.
Nguyên nhân
Nhiều nguyên nhân khác nhau có thể dẫn đến tình trạng này.
- Chấn thương: Một trong những nguyên nhân chấn thương thường gặp nhất là gãy cổ xương đùi hoặc trật chỏm xương đùi khỏi ổ cối. Các chấn thương này có thể làm gián đoạn cung cấp máu cho chỏm xương đùi, dẫn đến hoại tử vô mạch. Hoại tử xương là hậu quả của 15% đến 50% trường hợp gãy cổ xương đùi và 10% đến 25% trường hợp trật khớp háng.
- Sử dụng corticoid kéo dài và uống quá nhiều rượu chiếm khoảng 80% các nguyên nhân không do chấn thương.
- Hoại tử xương liên quan đến corticoid là nguyên nhân phổ biến thứ hai của hoại tử xương nói chung, sau chấn thương. Mặc dù có bằng chứng chứng minh mối tương quan giữa việc sử dụng corticoid và hoại tử xương, sinh lý bệnh chính xác vẫn chưa rõ ràng và có thể do nhiều yếu tố. Nguyên nhân rất có thể là kết hợp của nhiều yếu tố như thuyên tắc mỡ, phì đại tế bào mỡ dẫn đến tăng áp lực trong xương, rối loạn chức năng tế bài nội mô, tăng lipid máu và sự bất thường của nhóm tế bào gốc của tủy xương; tất cả đều góp phần gây thiếu máu cục bộ và dẫn đến hoại tử xương.
- Tương tự như vậy, hoại tử xương do rượu gây ra vẫn chưa được hiểu rõ nhưng rất có thể bắt nguồn từ sự phì đại và tăng sinh tế bào mỡ trong tủy xương, thay đổi nồng độ lipid huyết thanh, tắc mạch máu, tăng áp lực và sau đó là giảm sự tưới máu trong xương.
- Các bệnh lý:
- Bệnh hồng cầu hình liềm có thể dẫn đến hoại tử xương. Các tế bào hồng cầu cứng và biến dạng cản trở lưu thông máu dẫn đến thiếu máu cục bộ và nhồi máu xương, thường gặp ở chỏm xương đùi.
- Các bệnh lý viêm mạn tính và tự miễn (như bệnh lupus ban đỏ hệ thống, viêm khớp dạng thấp) được biết là có liên quan đến hoại tử xương chỏm xương đùi. Nguy cơ phát triển tình trạng này ở những bệnh nhân này thường là do điều trị corticoid lâu dài, mặc dù đã có báo cáo về các trường hợp ở những người chưa từng sử dụng steroid.
- Những nguyên nhân khác ít gặp hơn, đáng chú ý là bệnh Legg – Calve – Perthes (hoại tử chỏm xương đùi ở trẻ em). Bệnh mạch máu thứ phát sau bệnh tiểu đường, cũng như tổn thương trực tiếp từ các tác nhân gây độc tế bào cũng có liên quan đến hoại tử xương đùi.
Dịch tễ học
- Nhìn chung, tình trạng này phổ biến ở nam giới hơn nữ giới (3/1 đến 5/1).
- Độ tuổi trung bình khi điều trị là 33 đến 38 tuổi.
- Chiếm khoảng 10% trường hợp thay khớp háng ở Mỹ.
sinh lý bệnh
Các cơ chế sinh lý bệnh gây hoại tử vô mạch chỏm xương đùi đôi khi không rõ ràng và thường được cho là do nhiều yếu tố. Dù yếu tố thúc đẩy là gì, kết quả về cơ bản là các tế bào xương và tủy xương bị chết đi do lưu lượng máu đến xương dưới sụn của chỏm xương đùi bị giảm hoặc mất. Sự chết tế bào này cuối cùng sẽ dẫn đến xẹp chỏm xương đùi và kéo theo đó là thoái hóa khớp nếu không được điều trị hiệu quả ngay từ giai đoạn đầu.
LƯỢNG GIÁ, CHẨN ĐOÁN
Bệnh sử và khám lâm sàng
Ban đầu bệnh nhân có thể không có triệu chứng. Dần dần, bệnh nhân thường khai đau ở khớp háng và có thể lan xuống vùng bẹn và/hoặc đùi. Đau thường tăng lên khi thực hiện các hoạt động như đi bộ, leo cầu thang và giảm bớt khi nghỉ ngơi. Bệnh nhân vẫn có cảm giác đau, ngay cả khi không cử động.
Khám lâm sàng có thể phát hiện hạn chế tầm vận động, đau khi sờ vùng khớp háng, đau khi dạng và xoay trong khớp háng.
Cận lâm sàng
Hình ảnh học
Xác định bệnh sớm có thể giúp cải thiện kết quả. Chẩn đoán thường là kết hợp biểu hiện lâm sàng với hình ảnh học thích hợp. Chẩn đoán hình ảnh có thể bao gồm chụp X-quang, xạ hình xương và chụp cộng hưởng từ (MRI).
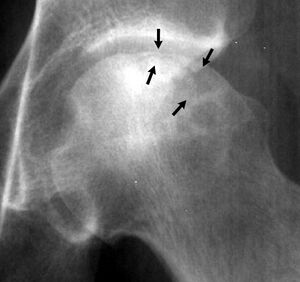
- Chụp X quang phim phẳng thường thu được ở hai mặt phẳng, sử dụng cả phim thẳng và nghiêng (chân chếch). X quang có thể thấy hình ảnh tăng thấu quang dưới màng cứng, đó là “dấu hiệu lưỡi liềm” bệnh lý, cho thấy sự đổ sụp của lớp xương dưới màng cứng.
- Xạ hình xương: Sự hấp thụ Technetium-99m có thể hiển thị một “dấu hiệu bánh rán” (“donut sign”), là một vòng tăng hấp thụ xung quanh một trung tâm lạnh hơn. Dấu hiệu này thể hiện tăng tốc độ luân chuyển xương tại ranh giới, nơi xương phản ứng gặp xương chết.
- MRI là tiêu chuẩn vàng để chẩn đoán hoại tử xương. Mặc dù cả chụp X-quang và xạ hình xương đều có thể hỗ trợ chẩn đoán, nhưng hai kỹ thuật này đều không nhạy và đáng tin cậy bằng chụp cộng hưởng từ. MRI có thể thấy được những thay đổi của tủy xương, kích thước/vị trí của vùng hoại tử, tác động lên sụn ổ cối, độ sâu của xẹp, v.v.; điều này cực kỳ hữu ích khi xác định tiên lượng của bệnh nhân và lập kế hoạch chăm sóc.
Xét nghiệm
Nên thực hiện các xét nghiệm để giúp loại trừ các nguyên nhân gây đau vùng hông khác cũng như đánh giá các yếu tố bệnh lý kèm theo ở những bệnh nhân nghi ngờ bị hoại tử xương. Các xét nghiệm có thể bao gồm: công thức máu, và điện di hemoglobin (bệnh hồng cầu hình liềm), bilan lipid, tốc độ lắng hồng cầu, protein phản ứng C (CRP), yếu tố dạng thấp (RF), kháng thể kháng nhân (ANA), anti-CCP (viêm khớp dạng thấp). Viêm khớp dạng thấp và bệnh hồng cầu hình liềm là hai tình trạng có thể thúc đẩy sự phát triển của hoại tử xương ở chỏm xương đùi và có thể gây đau vùng hông ngay cả khi không bị hoại tử xương.
Sinh thiết
- Thường không cần thiết vì chẩn đoán có thể được thực hiện chính xác dựa trên hình ảnh học và biểu hiện lâm sàng.
- Tuy nhiên, nếu sinh thiết được thực hiện, các phát hiện mô học đặc trưng sẽ là hoại tử bè xương và hoại tử tủy tạo máu mà không có bằng chứng về viêm, tế bào ung thư hoặc nhiễm trùng huyết.
Phân Giai đoạn:
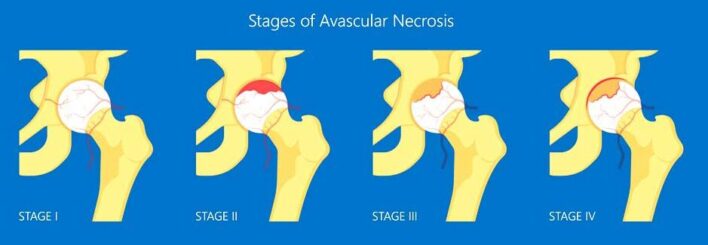
Phân giai đoạn theo Ficat
- Giai đoạn I: Không triệu chứng; xác định bằng cộng hưởng từ
- Giai đoạn II: Các thay đổi X quang;
- Xơ hoá, thiểu xương, nang dưới sụn
- Giai đoạn III: Hẹp khe khớp; Mất đường cong tròn
- Giai đoạn IV: Xẹp xương dưới sụn
Hệ thống phân giai đoạn của Steinberg gồm bảy giai đoạn:
| Giai đoạn | Các đặc điểm |
| 0 | X quang, xạ hình xương và MRI bình thường |
| I | X quang bình thường, xạ hình xương và/ hoặc chụp cộng hưởng từ bất thường |
| IA Nhẹ (ảnh hưởng dưới 15% chỏm xương đùi). IB Trung bình (ảnh hưởng từ 15% đến 30% chỏm xương đùi) IC nặng (ảnh hưởng hơn 30% chỏm xương đùi) | |
| II | Thay đổi nang và xơ cứng của chỏm xương đùi |
| IIA Nhẹ (ảnh hưởng dưới 15% chỏm xương đùi) IIB Trung bình (ảnh hưởng từ 15% đến 30% chỏm xương đùi) IIC Nặng (ảnh hưởng hơn 30% chỏm xương đùi) | |
| III | Xẹp dưới sụn (dấu hiệu lưỡi liềm) mà không làm dẹt chỏm xương đùi |
| IIIA Nhẹ (ảnh hưởng dưới 15% chỏm xương đùi) IIIB Trung bình (ảnh hưởng từ 15% đến 30% chỏm xương đùi) IIIC Nặng (ảnh hưởng đến hơn 30% chỏm xương đùi) | |
| IV | Dẹt chỏm xương đùi/ xẹp chỏm xương đùi |
| IVA Nhẹ (ảnh hưởng dưới 15% chỏm xương đùi) IVB Trung bình (ảnh hưởng từ 15% đến 30% chỏm xương đùi) IVC Nặng (ảnh hưởng hơn 30% chỏm xương đùi) | |
| V | Hẹp khe khớp và/hoặc các thay đổi ổ cối |
| VA nhẹ VB Trung bình VC Nặng | |
| VI | Bệnh khớp thoái hóa tiến triển |
Chẩn đoán phân biệt
Các triệu chứng của hoại tử vô mạch chỏm xương đùi trùng lặp với các nguyên nhân khác và cần chẩn đoán phân biệt.
- Hội chứng phù tủy xương (bone marrow edema syndrome, BMES), hay còn gọi là chứng loãng xương thoáng qua, thường xảy ra do phản ứng với chấn thương, tăng hoạt động thể chất hoặc thoái hoá khớp. Tình trạng này biểu hiện như cơn đau vùng khớp háng khởi phát nhanh, đôi khi không do chấn thương, thường tự giới hạn và khỏi trong vòng một năm. Chụp cộng hưởng từ thường có ý nghĩa đối với chứng phù tủy xương lan rộng.
- Gãy xương dưới sụn, thường xảy ra khi gãy xương sau chấn thương nhẹ ở người cao tuổi, trong bối cảnh loãng xương dẫn đến suy yếu xương dưới sụn.
Các chẩn đoán phân biệt khác:
- Hội chứng đau vùng phức hợp
- Viêm màng hoạt dịch
- Ung thư xương
- Viêm tủy xương
- Thoái hóa khớp
- Loãng xương
- Chấn thương mô mềm
Điều trị / Xử lý
Điều trị hoại tử vô mạch chỏm xương đùi thay đổi từ bảo tồn đến xâm lấn, phụ thuộc vào nhiều yếu tố, và mỗi bệnh nhân cần được đánh giá riêng biệt để xác định giải pháp tối ưu. Các yếu tố cần xem xét bao gồm tuổi của bệnh nhân, mức độ đau/khó chịu, vị trí và mức độ hoại tử, các bệnh kèm và đặc biệt là mặt khớp có bị xẹp xuống hay không. Các phương pháp điều trị được thực hiện tốt nhất ở giai đoạn trước khi mặt khớp bị xẹp và bao gồm cả các lựa chọn phẫu thuật cũng như không phẫu thuật. Nếu không được điều trị, hoại tử chỏm xương đùi có thể dẫn đến gãy xương dưới sụn chỉ trong vòng 2 đến 3 năm.
Các quyết định điều trị nên dựa trên giai đoạn của các tổn thương nhưng chủ yếu dựa trên sự hiện diện hay không của xẹp chỏm. Nói chung, các phương pháp điều trị không phẫu thuật hoặc giải ép trong lõi (core decompression) có thể có hiệu quả đối với các tổn thương trước khi xẹp, có kích thước nhỏ đến trung bình, không có triệu chứng và có triệu chứng. Các tổn thương có kích thước trung bình đến lớn hơn có thể được điều trị bằng ghép xương hoặc phẫu thuật cắt chỉnh xương. Nếu đã xảy ra tình trạng xẹp chỏm xương đùi hoặc ảnh hưởng đến ổ cối, phẫu thuật thay khớp được chỉ định.
Điều trị bảo tồn
Hiện vẫn không có đồng thuận về điều trị bảo tồn.
Các phương pháp bao gồm vật lý trị liệu, hạn chế mang vật nặng, cai rượu, ngừng điều trị bằng corticoid, thuốc giảm đau và một số loại thuốc nhắm mục tiêu.
Mặc dù các tổn thương nhỏ không có triệu chứng có thể tự khỏi, hầu hết đều tiến triển và cần điều trị. Thuốc giãn mạch, statin, bisphosphonat và thuốc chống đông đã được sử dụng nhằm cố gắng tái thông mạch máu chỏm xương đùi với các kết quả khác nhau.
- Thuốc giãn mạch, bao gồm iloprost (PGI2), nhằm giảm áp lực trong xương, cho phép tăng lưu lượng máu.
- Statin có tác dụng giảm sự biệt hóa của tế bào gốc thành tế bào mỡ, nhằm mục đích giảm áp lực nội mô để tưới máu tốt hơn.
- Thuốc chống đông máu, chẳng hạn như enoxaparin được sử dụng để ngăn chặn sự tiến triển của hoại tử xương do tăng đông máu và các biến cố huyết khối tắc mạch.
- Các bisphosphonate, ức chế hoạt động của hủy cốt bào làm giảm quá trình tiêu xương.
Phục hồi chức năng
Phục hồi chức năng có thể hỗ trợ trong giai đoạn bảo tồn nhằm tránh làm nặng hơn khớp háng bị bệnh.
Các mục tiêu/biện pháp của phục hồi chức năng trong hoại tử vô khuẩn chỏm xương đùi bao gồm:
- Giáo dục: Về phòng ngừa, loại bỏ hoặc giảm thiểu các yếu tố nguy cơ như hút thuốc lá, uống rượu bia quá mức, béo phì và corticosteroid
- Giảm chịu trọng lượng lên chân đau: sử dụng nạng hoặc dụng cụ trợ giúp đi lại khác giúp làm giảm tải lên khớp háng bị tổn thương, tránh làm tổn thương trầm trọng hơn.
- Duy trì và/hoặc phục hồi tầm vận động: Bắt đầu với các bài tập tầm vận động thụ động và chủ động của khớp háng. Bổ sung các bài tập kéo dãn nếu cần thiết.
- Tăng cường sức mạnh cơ: Trong giai đoạn tiếp theo, kết hợp các bài tập làm mạnh cơ, tập trung vào cơ vùng khớp háng, đùi và các cơ gốc thân (cốt lõi).
- Duy trì/tăng tiến sức bền, điều hợp: Tiếp theo là các bài tập sức bền, điều hợp trong giai đoạn nâng cao (như đạp xe trên xe đạp tĩnh, các bài tập thăng bằng cho chi dưới).
Vận động trị liệu sau phẫu thuật cũng là một thành phần quan trọng để phục hồi sau phẫu thuật, giúp bệnh nhân mau chóng trở lại chức năng và giảm thiểu các biến chứng sau phẫu thuật.
Phẫu thuật
Các giải pháp phẫu thuật tuỳ theo mức độ và kích thước của tổn thương.
- Giải nén trong lõi (core depression) là phẫu thuật khoan lấy bỏ mô bị ảnh hưởng từ bên trong chỏm xương đùi để giảm áp lực và tăng tưới máu, và là biện pháp can thiệp phổ biến nhất trong các giai đoạn trước khi xẹp chỏm, cho các tổn thương có kích thước nhỏ đến trung bình có triệu chứng. Liệu pháp tế bào đã được sử dụng hỗ trợ cho giải nén trong lõi và đã được báo cáo là an toàn và cho kết quả lâm sàng tốt hơn so với giải nén trong lõi đơn thuần.
- Ghép xương là phương pháp điều trị thay thế cho các tổn thương có kích thước lớn hơn và không bị xẹp sớm. Mảnh ghép xương có thể được lấy từ một bộ phận khác trên cơ thể bệnh nhân (ghép tự thân), từ một bộ phận khác trên cơ thể bệnh nhân cùng với mạch máu nguyên vẹn (ghép xương có mạch máu) hoặc từ một người khác thông qua ngân hàng xương (ghép đồng loại). Ghép xương có mạch máu có lợi ích khác là mang một nguồn cung cấp máu mới có thể cải thiện quá trình tái tạo mạch máu của xương và có khả năng hồi sinh vùng hoại tử.
- Đục xương chỉnh trục là lấy bỏ các phần xương để thay đổi sự phân bố trọng lượng của khớp sang phần xương khỏe mạnh, không bị tổn thương, nhằm giúp xương lành hoặc trì hoãn tiến triển.
- Nếu tổn thương lan rộng, chỏm xương đùi đã bị xẹp và / hoặc có ảnh hưởng đến ổ cối, thay khớp háng bán phần hoặc toàn phần là phẫu thuật lựa chọn.
Tiên lượng
Tiên lượng của hoại tử chỏm xương đùi phụ thuộc vào nhiều yếu tố. Một là thời điểm chẩn đoán. Chẩn đoán càng sớm thì các biện pháp phòng ngừa càng hiệu quả và tiên lượng càng tốt.
Các yếu tố tiên lượng xấu bao gồm bệnh ở giai đoạn muộn tại thời điểm chẩn đoán, tổn thương phần chỏm ngoài (ngược với phần chỏm trong), ảnh hưởng nhiều hơn một phần ba phần chịu trọng lượng của chỏm xương đùi (được xác định bằng MRI) và tuổi trên 50.