Tên tiếng Anh: Fibular/Peroneal Neuropathy
Mã ICD-10;
- G57.3: Tổn thương dây thần kinh khoeo ngoài
- (Lesion of lateral popliteal nerve/ Peroneal nerve palsy)
- G57.9: Bệnh đơn thần kinh chi dưới không xác định
- M21.37: Bàn chân rũ (drop foot)
ĐẠI CƯƠNG
Bệnh lý dây thần kinh mác/dây thần kinh kheo ngoài là bệnh lý thần kinh do chèn ép thường gặp nhất ở chi dưới.
Nhắc lại giải phẫu
Dây thần kinh mác chung là một dây thần kinh lớn chi phối cho chi dưới. Nó là một trong hai nhánh chính của dây thần kinh tọa (nhánh kia là thần kinh chày) và nhận các sợi từ các ngành sau của các rễ thần kinh từ L4 đến S2. Dây thần kinh mác chung tách dây thần kinh chày ở phía dưới mặt sau đùi gần hố khoeo. Sau khi tách khỏi dây thần kinh chày, nó tiếp tục chạy xuống đùi, chạy phía sau dưới đến cơ nhị đầu đùi (phân nhánh vận động cho đầu ngắn của cơ nhị đầu đùi), và bắt chéo ra ngoài đến đầu cơ bụng chân ngoài qua vách gian cơ sau. Sau đó, dây thần kinh này tiếp tục đi ngang ra ngoài, vòng quanh cổ xương mác. Trước khi đến đầu xương mác, nó phân nhánh cảm giác (bì cẳng chân ngoài) để phân bố cảm giác cho da mặt trên ngoài cẳng chân. Gần đầu xương mác, dây thần kinh mác chung chia thành hai nhánh tận, dây thần kinh mác nông (superficial peroneal nerve, SPN) và dây thần kinh mác sâu (deep peroneal nerve , DPN).
Dây thần kinh mác nông chi phối khoang ngoài của cẳng chân, còn dây thần kinh mác sâu chi phối khoang trước của cẳng chân và mu bàn chân.
- Dây thần kinh mác nông chủ yếu là dây thần kinh cảm giác, phân bố cho:
- Về vận động: Khoang ngoài
- Cơ mác dài
- Cơ mác ngắn
- Về cảm giác:
- Trước ngoài cẳng chân, hầu hết mu bàn chân
- Về vận động: Khoang ngoài
- Dây thần kinh mác sâu chủ yếu là vận động, phân bố cho:
- Về vận động: Khoang trước
- Cơ chày trước
- Cơ duỗi ngón cái dài
- Cơ duỗi các ngón dài
- Cơ mác ba
- Về cảm giác
- Khoảng kẽ ngón thứ nhất mu chân.
- Về vận động: Khoang trước
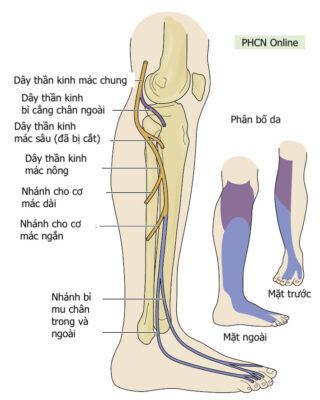
Hình 1: Phân bố cảm giác và vận động của dây thần kinh mác chung (màu tím) và mác nông (xanh).
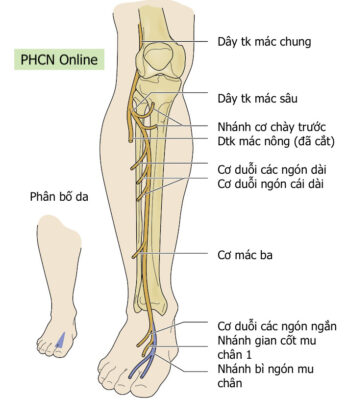
Hình 2. Phân bố cảm giác và vận động của Dây thần kinh mác sâu
XEM THÊM: GIẢI PHẪU CHỨC NĂNG HỆ THẦN KINH: ĐÁM RỐI THẮT LƯNG CÙNG
Nguyên nhân
Dây thần kinh mác chung dễ bị tổn thương nhất khi nó đi quanh cổ xương mác (hình). Có nhiều nguyên nhân tổn thương dây thần kinh mác do chấn thương hoặc không chấn thương. Các nguyên nhân thường gặp là:
- Chấn thương đầu gối
- Trật khớp gối: Tổn thương dây thần kinh mác chung có thể xảy ra ở 40% bệnh nhân.
- Chấn thương trực tiếp, chấn thương xuyên thấu hoặc vết rách: nhất là ở quanh cổ xương mác
- Gãy xương mác, đặc biệt là ở đầu trên xương mác
- Các yếu tố nguy cơ giải phẫu:
- chèn ép dây thần kinh mác chung có thể xảy ra do dải xơ ở nguyên uỷ của cơ mác dài
- Đè ép từ bên ngoài
- Nẹp/bó bột/băng ép quá chặt
- Thói quen bắt chéo chân
- Nằm giường kéo dài (những bệnh nhân hôn mê hoặc những người được đặt nội khí quản trong thời gian dài)
- Tư thế trong khi gây mê và phẫu thuật: do kéo căng dây thần kinh, nhất là phẫu thuật khớp háng (lưu ý đệm các chỗ lồi xương như đầu xương mác)
- Các khối u, hạch thần kinh
- Tổn thương do thầy thuốc (sau mổ ở háng, gối, cổ chân …).
- Một số bệnh toàn thân có thể gây ra bệnh lý dây thần kinh mác chung, bao gồm:
- Đái tháo đường
- Các tình trạng viêm
- Bệnh tế bào thần kinh vận động
- Sụt cân, bệnh chán ăn (trạng thái quá gầy) do mất lớp mỡ dưới da ở mức này làm dễ chèn ép dây thần kinh.
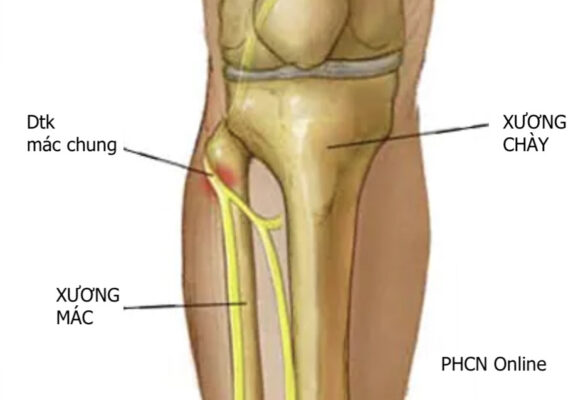
Hình 3: Vị trí chèn ép thường gặp
Dịch tễ học.
Bệnh lý dây thần kinh mác chung là bệnh lý đơn dây thần kinh phổ biến nhất ở chi dưới và là bệnh lý thần kinh khu trú thường gặp thứ ba, sau bệnh lý dây thần kinh giữa (hội chứng ống cổ tay) và các bệnh lý dây thần kinh trụ. Chấn thương dây thần kinh mác chung thường gặp ở bệnh nhân trẻ tuổi chơi thể thao (ví dụ: bóng đá) và bệnh nhân lớn tuổi bị chấn thương nặng (như tai nạn giao thông) ở quanh gối (xảy ra ở 16 đến 40 % bệnh nhân sau trật khớp gối).
LƯỢNG GIÁ, CHẨN ĐOÁN
Triệu chứng
Bệnh thần kinh mác thường biểu hiện bằng bàn chân rũ cấp tính (hình 4), nhưng đôi khi có thể xảy ra từ từ trong vài ngày đến vài tuần. Bàn chân rũ có thể hoàn toàn hoặc một phần, thường kèm theo tình trạng vấp chân, hoặc té ngã là than phiền chính.
Tê hoặc rối loạn cảm giác thường xảy ra ở mặt dưới ngoài của cẳng chân và mặt mu của bàn chân, trong khi đau ít gặp. Khi có đau, đau thường khu trú quanh đầu gối và được ghi nhận là sâu và không rõ ràng. Khi đau nổi bật và có tính chất kiểu đau thần kinh, cần xem xét khả năng chấn thương kéo căng phần mác của dây thần kinh tọa.

Hình 4: Bàn chân rũ (mềm)
Khám lâm sàng
Cần thực hiện thăm khám thần kinh đầy đủ ở hai chân, bao gồm nhìn chung, sờ, đánh giá cảm giác, vận động, phản xạ. Thường gặp kết hợp tổn thương nhánh thần kinh mác sâu và nông, với nhánh sâu thường bị nặng hơn, đặc biệt với các tổn thương ở đầu xương mác.
Nhìn:
- Bàn chân thường ở tư thế gập lòng do bàn chân rũ.
- Có thể có teo cơ phần trước cẳng chân nếu diễn tiến kéo dài.
Sờ:
- Giảm trương lực cơ liên quan.
- Dấu hiệu Tinel cũng là một dấu hiệu lâm sàng đánh tin cậy để định vị vùng kích thích hay chèn ép dây thần kinh. Gõ dọc theo đường đi của dây thần kinh, đặc biệt là quanh cổ xương mác. Dương tính khi bệnh nhân có cảm giác kim châm hoặc dị cảm ở khi gõ.
Khám cơ lực:
- Cơ lực duỗi gối bình thường: do dây thần kinh đùi chi phối.
- Cơ lực gấp gối tương đối bình thường, do đầu dài của cơ nhị đầu đùi và cơ bán gân, bán màng còn nguyên vẹn (dù đầu ngắn có thể bị yếu). Nếu gập gối yếu, cần nghi ngờ tổn thương dây thần kinh tọa.
- Yếu cơ vặn ngoài bàn chân tương ứng với tổn thương dây thần kinh mác nông.
- Nếu lực cơ vặn ngoài mạnh nhưng gấp mu chân rất yếu, gợi ý có tổn thương khu trú ở dây thần kinh mác sâu.
- Đánh giá cơ lực dạng háng có thể giúp phân biệt bệnh dây thần kinh mác với bệnh lý rễ L5 ở những bệnh nhân bị bàn chân rũ.
Khám cảm giác:
- Giảm cảm giác ở mặt trên ngoài cẳng chân (Hình 1) gợi ý một tổn thương ở cao hơn đầu xương mác (nghĩa là dây thần kinh mác chung). Đánh giá cơ vặn trong bàn chân, để loại trừ tổn thương đồng thời của dây thần kinh chày (nghĩa là tổn thương ở dây thần kinh tọa), tốt nhất với bàn chân gập mu nhẹ.
- Giảm hoặc rối loạn cảm giác ở phần dưới ngoài cẳng chân và hầu hết mu bàn chân gợi ý ảnh hưởng đến dây thần kinh mác nông hoặc phần này của dây thần kinh tọa (Hình 1).
- Trường hợp ảnh hưởng đến dây thần kinh mác sâu, có giảm cảm giác hoặc dị cảm dọc theo khoảng kẽ thứ nhất của bàn chân (Hình 2).
Khám phản xạ:
- Phản xạ gân xương bình thường, trừ khi ảnh hưởng đến thần kinh tọa (phản xạ gân gót, S1).
Các hạn chế chức năng
- Hạn chế chức năng thường gặp nhất là do bàn chân rũ. Điều này có thể dẫn đến thường xuyên bị vấp, ngã và thay đổi dáng đi bằng cách vỗ bàn chân, đi quét vòng hoặc dáng đi bước cao. Những sai lệch về dáng đi này đòi hỏi nhiều năng lượng khi đi và tăng nguy cơ té ngã.
- Các hoạt động yêu cầu vặn ngoài hoặc gấp mu bàn chân đều có thể bị suy giảm; như đi bộ, chạy hoặc giữ thăng bằng trong khi mặc quần, tắm rửa, các hoạt động thể thao hoặc lái xe ô tô (đặc biệt là với yếu chân phải).
Cận lâm sàng
Chẩn đoán điện:
- Hiện tại, chẩn đoán điện là “tiêu chuẩn vàng” để chẩn đoán khi nghi ngờ bệnh dây thần kinh mác. Thăm dò này có thể giúp phân biệt vị trí và mức độ nghiêm trọng của tổn thương với các nguyên nhân có thể khác của bàn chân rũ.
- Chẩn đoán điện bao gồm cả nghiên cứu dẫn truyền dây thần kinh cảm giác của dây thần kinh mác nông và nghiên cứu dẫn truyền dây thần kinh vận động của dây thần kinh mác chung, mác sâu và mác nông đến các cơ bị suy giảm chức năng, chẳng hạn như cơ chày trước hoặc cơ mác dài.
- Điện cơ kim (EMG), đặc biệt là đầu ngắn của cơ nhị đầu đùi, có thể giúp xác định xem tổn thương có ở trên đầu xương mác hay không.
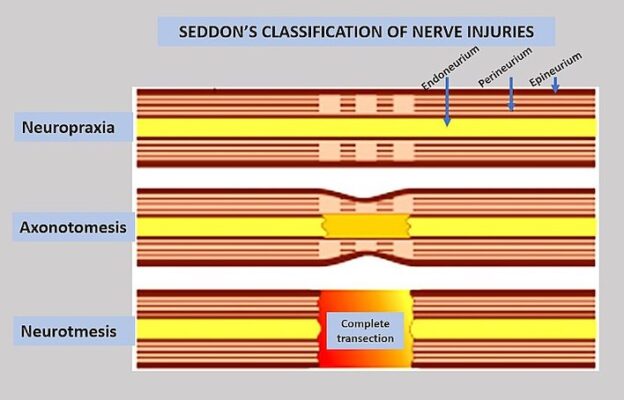
Hình 5: Phân độ Seddon cho tổn thương dây thần kinh
Hình ảnh học:
- Nếu bệnh sử và khám lâm sàng không thể được xác định được nguyên nhân một cách chắc chắn thì chẩn đoán hình ảnh có thể giúp xác định các nguyên nhân gây bệnh lý dây thần kinh mác ít gặp hơn, không do chấn thương. Chẳng hạn là chụp cộng hưởng từ (MRI) dọc theo đường đi của dây thần kinh và/hoặc siêu âm. Diện tích cắt ngang của dây thần kinh mác lớn hơn trong các trường hợp chèn ép khu trú.
- Các nguyên nhân gây bệnh lý dây thần kinh mác không do chấn thương ít gặp là hạch, khối u thần kinh, khối máu tụ (đặc biệt là do thuốc chống đông máu hoặc rối loạn chảy máu), phình động mạch, huyết khối tĩnh mạch, và thoái hoá khớp gối.
Chẩn đoán phân biệt
- Các tổn thương não (ví dụ: đột quỵ), đặc biệt là đường giữa vỏ não
- Các tổn thương tủy sống, hội chứng Brown-Séquard
- Bệnh lý rễ thần kinh thắt lưng cùng, đặc biệt là L5
- Bệnh lý đám rối thắt lưng cùng
- Hội chứng khoang ở cẳng chân (đặc biệt là khoang trước)
- Viêm đa dây thần kinh cấp hoặc bán cấp
- Bệnh tế bào thần kinh vận động (ALS …)
ĐIỀU TRỊ
Ban đầu
Điều trị phụ thuộc vào vị trí tổn thương và các yếu tố tiên lượng trên thăm dò chẩn đoán điện.
- Nếu dự đoán tiên lượng tốt, thì nên chờ đợi sự hồi phục với các biện pháp thích nghi và phòng ngừa tạm thời để giảm thiểu tác động chức năng cho đến khi hồi phục hoàn toàn. Cần loại bỏ áp lực lên vùng bị ảnh hưởng nếu có, và do đó cần lượng giá và sửa đổi các tư thế, hoạt động gây đè ép (như tránh ngồi bắt chéo chân, mặc quần quá bó, sửa đổi thành giường hoặc đệm bảo vệ quanh đầu gối, đặc biệt là khi ngủ,… ). Với giảm lực đè ép, các chấn thương thần kinh do gián đoạn tạm thời (neurapraxia) thường cải thiện đáng kể sau 6 tuần.
- Nếu tổn thương là do kéo căng sợi trục (Axonotmesis), quá trình phục hồi có thể mất nhiều thời gian hơn. Sợi trục mọc lại với tốc độ khoảng 1 mm /một ngày. Các cơ bị mất phân bố thần kinh hoàn toàn cần khoảng 18 tháng để phục hồi do tái phân bố. Tổn thương càng cao, càng có nhiều khả năng dẫn đến kết quả xấu đối với các cơ ở xa. Nếu tiên lượng xấu, thì nên lập kế hoạch thích ứng lâu dài và các chương trình phòng ngừa tại nhà, cũng như có thể cân nhắc phẫu thuật sớm, đặc biệt là ở trẻ em.
- Nếu đau có bản chất bệnh lý thần kinh (ví dụ: nóng rát, ngứa ran hoặc phối hợp với tăng phản ứng đau bất thường), có thể sử dụng các loại thuốc giảm đau thần kinh như thuốc chống động kinh hoặc thuốc chống trầm cảm ba vòng. Bắt đầu thuốc với liều thấp, dùng đều, và tăng liều từ từ; mức độ ổn định là cần thiết để giúp chẹn các kênh natri bất thường của các dây thần kinh bị tổn thương.
Phục hồi chức năng
Tập luyện:
- Tập kéo dãn: Do yếu các cơ gấp mặt mu bàn chân và dẫn đến mất cân bằng cơ, cần kéo dãn các cơ gấp lòng bàn chân mạnh hơn hàng ngày để phòng ngừa co rút. Tương tự, cần kéo dãn các cơ vặn trong bàn chân nếu động tác vặn ngoài bàn chân bị yếu.
- Tập mạnh cơ: Có thể bắt đầu tập sức mạnh khi thử cơ bằng tay lớn hơn ⅗, thường trong vòng vài tháng nếu chấn thương là do chèn ép sợi trục ở đầu xương mác. Có lẽ không nên tập quá mức các cơ mới được tái phân bố thần kinh, nhưng tập mạnh cơ vừa phải thường được dung nạp tốt.
Vật lý trị liệu:
- Có thể xem xét sử dụng kích thích điện cơ chức năng (FES) khi dây thần kinh phục hồi (lưu ý cường độ tránh làm tổn thương thêm).
XEM THÊM: ĐIỆN TRỊ LIỆU: CÁC DÒNG ĐIỆN GÂY CO CƠ
Dụng cụ trợ giúp:
- Nẹp AFO hoặc các đai nâng bàn chân thường được chỉ định để điều chỉnh rối loạn dáng đi và phòng ngừa té ngã. Khi cơ lực cải thiện, có thể bắt đầu đi lại trong nhà không mang AFO trước khi đi ra ngoài trong một quãng đường dài. Nên khuyến cáo bệnh nhân sử dụng AFO bất cứ khi nào cần đi bộ trong thời gian dài.
- AFO có thể là kiểu đơn giản, cổ chân cố định, bán sẵn nếu không kèm theo bệnh lý nào khác. Nẹp này giúp hở bàn chân (foot clearance) ở thì đu của dáng đi với bàn chân rũ. Nếu bệnh lý dây thần kinh mác đơn thuần, thì cảm giác ở lòng bàn chân bình thường, và ít có nguy cơ loét do lực ép giữa da với AFO. Nếu bệnh nhân có biểu hiện tổn thương dây thần kinh chày kèm theo, nên xem xét AFO đúc riêng tùy chỉnh để giảm thiểu lực ép tiếp xúc với da.
- Nếu tiên lượng xấu hoặc khả năng hồi phục lâu dài, AFO trợ giúp gập mu (lò xo) có thể giúp dáng đi bình thường hơn so với AFO cổ chân cố định. AFO trợ giúp gập mu cũng được chỉ định nếu bệnh nhân có nhu cầu lái xe.
- Hầu hết bệnh nhân sẽ có dáng đi vững và an toàn với AFO mà không cần thêm dụng cụ trợ giúp đi lại, chẳng hạn như khung tập đi, nạng hoặc gậy; nhưng có thể cần thiết ở giai đoạn tập luyện ban đầu.
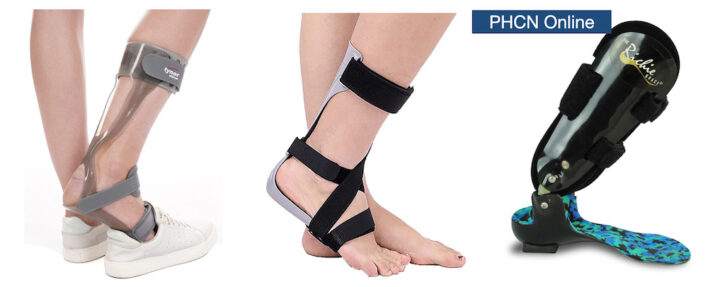
Hình 6. Một số loại nẹp AFO cho bàn chân rũ
XEM THÊM: NẸP CHỈNH HÌNH CỔ – BÀN CHÂN (AFO)
Phẫu thuật
- Khi sự cải thiện chức năng dự kiến không xảy ra hoặc các thăm dò hình ảnh phát hiện các cấu trúc giải phẫu có thể gây chèn ép dây thần kinh, thì có thể cần phải phẫu thuật thăm dò, giảm chèn ép, phẫu thuật cắt dây thần kinh hoặc cắt bỏ các khối u, nang hoạt dịch hoặc hạch hoặc các cấu trúc khác gây tổn thương.
- Với các trường hợp tiên lượng kém, các tổn thương dây thần kinh mác hoàn toàn hoặc gần hoàn toàn, có thể thực hiện phẫu thuật khâu tận – tận, chuyển một số sợi của dây thần kinh chày vào cơ chày trước bị mất phân bố. Một số bệnh nhân cũng được phẫu thuật chuyển gân với các mức thành công khác nhau.
- Bên cạnh các biến chứng nhiễm trùng, chảy máu …, các loại phẫu thuật (chuyển gân, huỷ thần kinh …) cũng có thể làm nặng hơn tình trạng bệnh và chỉ được sử dụng khi đau không chịu đựng được và không đáp ứng với các thuốc giảm đau.
TÀI LIỆU THAM KHẢO CHÍNH
(có chỉnh sửa, bổ sung):
ESSENTIALS OF PHYSICAL MEDICINE AND REHABILITATION: MUSCULOSKELETAL DISORDERS, PAIN, AND REHABILITATION, FOURTH EDITION. Elsevier, Inc. 2019