Phi lộ:
Hôm qua, tôi ngồi hội chẩn online với một nhóm bác sĩ và kỹ thuật viên ở Quảng Nam. Hội chẩn không đi sâu chi tiết từng trường hợp mà chỉ nhằm xác định sự phù hợp của dụng cụ trợ giúp mà nhóm bác sĩ- kỹ thuật viên chỉ định. Mặc dù số trường hợp đưa ra khá nhiều (đến khoảng 20 trường hợp trong một buổi chiều), nhưng để lại ấn tượng trong tôi nhất là một trường hợp bệnh nhân đái tháo đường. Nghe nhóm kể lại là ông bị đau hai chân, đi lại rất khó khăn (tầm vài mét là đã đau không chịu được), phải vịn tường hoặc khung. Hai bàn chân liệt rũ, sưng to, loét chợt rỉ dịch. Tình trạng đó đã một hai năm, và nghe nói bệnh viện đã xét đến cắt cụt nhưng ông vẫn chưa đồng ý. Nhóm quyết định hỗ trợ cho bệnh nhân một chiếc xe lăn của dự án.
Sáng nay, bật máy tính lên định viết một bài viết tiếp theo về thăm khám cột sống cổ mà tôi mới chỉ hoàn thành phần 1, nhưng tâm tư thế nào mà tôi lại giở các cuốn sách về ca lâm sàng ra, và dịch bài về đau và bệnh đa dây thần kinh do đái đường sau đây. Dẫu rằng không hoàn toàn như ca lâm sàng thực tế (và rõ ràng là nhẹ hơn), nhưng cũng mong minh hoạ cho bạn đọc diễn tiến khó vãn hồi của tình trạng tổn thương thần kinh ngoại biên thường gặp này.
Huế, ngày cuối tháng bảy
Bệnh đa dây thần kinh do đái đường (Diabetic polyneuropathy, DPN) là một trong những nguyên nhân phổ biến nhất của đau do bệnh lý thần kinh. Đau có thể là đặc điểm làm bệnh nhân đến khám bệnh, và có thể nặng nề dù bằng chứng tổn thương dây thần kinh ngoại vi tương đối ít ỏi. Đái tháo đường (ĐTĐ) có thể liên quan đến một vài dạng bệnh lý thần kinh hoặc tổn thương thần kinh, bao gồm các bệnh thần kinh khu trú như hội chứng ống cổ tay và bệnh đám rối thắt lưng-cùng. Trong trường hợp lâm sàng này, chúng tôi nhấn mạnh đến DPN, một dạng bệnh lý thần kinh toàn thể có thể được chẩn đoán đến 50% bệnh nhân đái tháo đường, nhưng chúng tôi cũng đề cập sự kết hợp của nó với với bệnh lý thần kinh khu trú ở trên cùng một bệnh nhân. Chúng tôi mô tả một bệnh nhân đái tháo đường týp 2 bị DPN nặng và gây đau liên quan đến việc không tuân thủ đúng mức chế độ điều trị ĐTĐ.
Mô tả trường hợp lâm sàng
Một bệnh nhân nam 58 tuổi, thuận tay phải có tiền sử bị ĐTĐ typ 2 được 3 năm, đang điều trị bằng glyburide, không tuân thủ việc theo dõi đường huyết và miễn cưỡng tham dự các buổi giáo dục chuyên về bệnh đái đường tại phòng khám. Mức đường huyết do con gái lấy mẫu ngẫu nhiên dao động từ 16 đến 31 mmol / L. Không có tiền sử bệnh thận hoặc bệnh võng mạc khi ông đến khám với các triệu chứng bệnh lý thần kinh.
Bệnh nhân mô tả cảm giác như “có miếng đệm” trên lòng bàn chân của mình trong khoảng 1 năm mà đôi khi ảnh hưởng đến thăng bằng. Ông không có cảm giác đau, không mất cảm giác hoặc dị cảm trong những lần đầu tiên đến phòng khám thần kinh. Ông cũng không cho rằng mình bị yếu cơ hoặc mất thăng bằng. Ông bị rối loạn cương dương đã được 1 năm, nhưng không có triệu chứng nào khác về hệ thần kinh tự chủ ngoài chóng mặt hiếm gặp khi đứng. Sức khoẻ trước đây của bệnh nhân tốt. Bệnh nhân có tiền sử gia đình bị ĐTĐ (cha và hai anh trai).
Trong lần khám thần kinh đầu tiên, chức năng tâm thần kinh tốt (ngoài việc phủ nhận các vấn đề sức khỏe), ngôn ngữ và dây thần kinh sọ não bình thường . Bệnh nhân bị teo các cơ bàn tay do thần kinh trụ phân bố và cơ duỗi các ngón ngắn và yếu các cơ bàn tay của thần kinh trụ (bậc 4/5) và cơ duỗi mu ngón chân cái (bậc 4+/5). Ông bị giảm phản xạ gân cơ lan tỏa. Cảm giác đầu tù và sờ nhẹ bị giảm ở phần dưới cẳng và bàn chân, đồng thời mất cảm giác đau (analgesia) và tê (anesthesia) ở các ngón chân. Cảm giác rung mất ở các ngón và cảm giác tư thế vị trí vẫn bình thường. Bệnh nhân gặp khó khăn khi đi gót chân chạm mũi chân (tandem gait) hoặc đứng trên gót chân. Không có dấu hiệu Romberg. Bàn chân không bị loét. Huyết áp tâm thu của ông giảm 25 mmHg khi đứng. Các phát hiện tổng thể của ông cho thấy DPN mức độ trung bình nặng ảnh hưởng đến hệ thần kinh tự chủ và kèm theo bệnh lý dây thần kinh trụ khu trú hai bên.
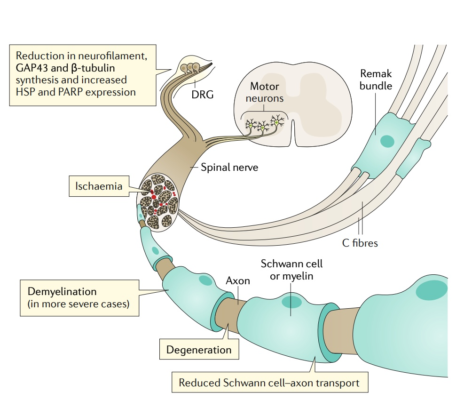
Các nghiên cứu điện sinh lý xác định thời gian tiềm tàng vận động ở ngọn chi (ngoại vi) chi trên kéo dài, tốc độ dẫn truyền vận động chậm lại và biên độ CMAP (điện thế hoạt động cơ toàn phần/Compound Muscle Action Potential) thấp ở dây thần kinh giữa và dây thần kinh trụ. Có sự phân tán theo thời gian(temporal dispersion ) trong phân vùng vận động dây thần kinh trụ. Chỉ có thể ghi lại được các CMAP ở đầu xa xương chày ở biên độ rất thấp trên cơ dạng ngón cái với thời gian tiềm tàng ngọn chi kéo dài. Các CMAP ở thần kinh mác được đo trên cơ duỗi các ngón ngắn bị mất. Điện thế cảm giác chi trên và chi dưới trong các dây thần kinh giữa, trụ, quay, mác nông và hiển ngoài (Sural) bị mất. Điện cơ kim xác định điện thế co giật sợi cơ và sóng nhọn dương ở cơ chày trước và cơ gian cốt mu chân thứ nhất với giảm số lượng các điện thế đơn vị vận động tự phát nhanh, biên độ lớn. Nhìn chung, các phát hiện chỉ ra một bệnh lý đa dây thần kinh vận động và cảm giác trầm trọng với các đặc điểm nổi bật là thoái hóa sợi trục và các đặc điểm kèm theo của mất myelin nguyên phát. Những bất thường về điện sinh lý này nghiêm trọng hơn những phát hiện lâm sàng mà bệnh sử đã gợi ý.
Đọc thêm: Ghi điện cơ trong lâm sàng thần kinh
Các xét nghiệm khác đều bình thường (âm tính), bao gồm công thức máu, phosphatase kiềm, ALT, creatinin, phân tích nước tiểu, điện di protein huyết thanh, tốc độ lắng máu và TSH. Cholesterol của bệnh nhân tăng 5,34 mmol / L (bình thường, <5,20) với triglyceride và HDL bình thường, và LDL tăng ở mức 3,75 mmol / L (bình thường, <3,40). Glucose lúc đói là 13,2 mmol / L và hemoglobin A1C là 0,091 (bình thường, <0,061). CK tăng nhẹ ở mức 490 (bình thường, <195 U / L).
Trong 1-2 năm tiếp theo, sự tuân thủ của bệnh nhân có cải thiện phần nào và bệnh nhân đã được thu xếp một buổi tư vấn với bác sĩ chuyên về đái đường. Các dấu hiệu của bệnh DPN của ông tiếp tục tiến triển với bàn chân rũ hai bên, mất cảm giác ở bàn tay và dưới đầu gối, và dấu hiệu Romberg dương tính. Ông thường vấp ngã trên địa hình mấp mô ở nơi làm việc. Đến năm thứ 2 sau khi được chẩn đoán, ông bị đau nhiều ở chân. Bệnh nhân được chỉ định thuốc Gabapentin và nẹp chỉnh hình cổ-bàn chân. Bốn năm sau lần khám đầu tiên tại phòng khám thần kinh, bệnh nhân cần trị liệu với tổn thương tiền loét nhỏ ở da ở vùng khớp liên đốt xa (PIP) ngón 2 bên phải và ở vùng đầu xương bàn đốt chân.
Mô tả cơn đau
Vào 6 năm sau lần khám đầu tiên (9 năm kể từ ngày chẩn đoán ĐTĐ), ông mô tả cơn đau ở bắp chân và đùi của mình nặng hơn khi nghỉ ngơi sau khi hoạt động. Cơn đau làm ông khó ngủ. Đau tăng lên khi tiếp xúc với lạnh và bao gồm một cảm giác châm chích nhưng mô tả phổ biến nhất là đau nhức khó chịu chứ không như rát bỏng hoặc bóp chặt. Cơn đau liên tục và ông đánh giá mức độ nặng nề là 8/10. Ông có giảm đau phần nào với gabapentin, không dung nạp với pregabalin hoặc amitriptyline, và cũng đã được điều trị bằng morphin tác dụng kéo dài liều thấp (15 mg mỗi 12 giờ).
Bàn luận
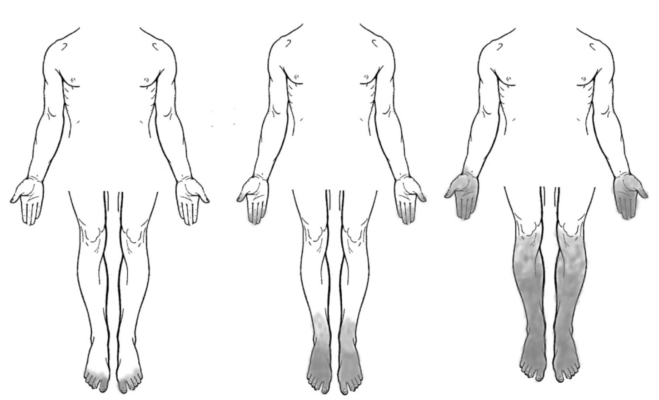
Bệnh nhân này bị dạng DPN tiến triển không giảm trong bối cảnh kiểm soát bệnh ĐTĐ type 2 rất kém. Các đặc điểm sớm nổi bật là mất cảm giác và bệnh lý thần kinh trụ khu trú, về sau là đau, loét da, và cuối cùng là yếu cơ phần ngọn chi tăng tiến ở hai chân. Các đặc điểm điện sinh lý xác định hiện tượng mất sợi trục là nổi bật nhưng cũng có các đặc điểm của mất myelin nguyên phát, hai đặc điểm này thường được nhận thấy trong DPN nặng. Trong bối cảnh tăng đường huyết không được kiểm soát, DPN của ông tiến triển nặng lên trong 6 năm theo dõi. Gabapentin chỉ giúp kiểm soát một phần cơn đau và cuối cùng, bệnh nhân cần sử dụng dạng thuốc phiện liều thấp. Các thay đổi cảm giác tiến triển trong DPN được minh họa ở hình vẽ.
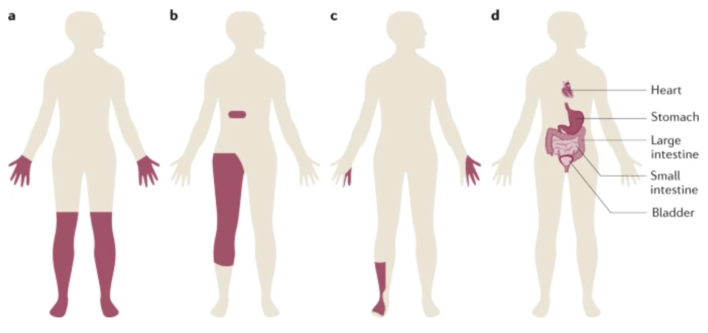
Đau ở DPN
Đau có thể xuất hiện ở bất kỳ giai đoạn nào của DPN. Các triệu chứng có thể bao gồm cảm giác nóng rát khó chịu về đêm, loạn cảm đau (allodynia), cảm giác điện giật, nhưng có thể là đau nhức sâu, như ở bệnh nhân này. Một số bệnh nhân có biểu hiện đau nổi bật trước khi xuất hiện các dấu hiệu của bệnh lý đa dây thần kinh. Trong trường hợp tổn thương mất sợi trục thật sự, điều này chứng tỏ sự thay đổi khả năng bị kích thích, liên quan đến những thay đổi phân tử sớm của sợi trục và tế bào thần kinh cảm giác trong hạch, có thể là nguyên nhân.
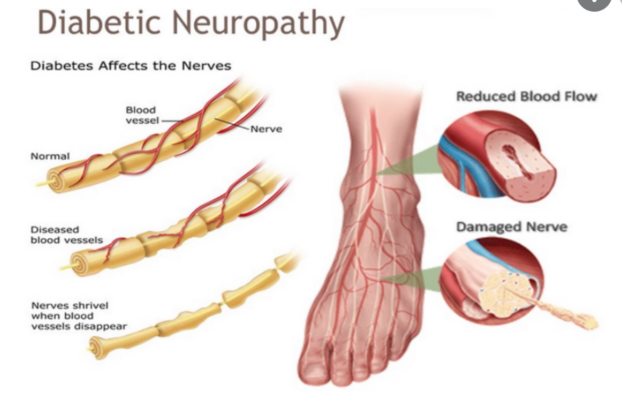
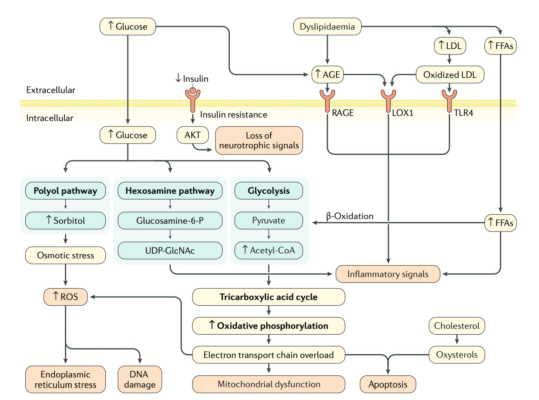
Một số cơ chế đã được xem xét trong cơ chế bệnh sinh của đau thần kinh ở DPN. Các nghiên cứu về đau thần kinh trên các mô hình bệnh ở động vật đã nhanh chóng mở rộng trong thập kỷ qua. Những bất thường xuất hiện ở các tế bào thần kinh ngoại vi do đái đường bao gồm những thay đổi trong sự phân bố của các kênh natri hoặc canxi tạo điều kiện cho việc phát sinh các phóng điện ngoại vị (ectopic discharges) bất thường và khởi phát chuỗi đau. Đặc biệt, các kênh cụ thể liên quan đến DPN trong thí nghiệm bao gồm kênh canxi loại T Cav3.2 (điều chỉnh lên) (1), kênh natri Nav1.3 (điều chỉnh lên), Nav1.7 (điều chỉnh lên, tăng phosphoryl hóa tyrosine), Nav1.6 và Nav1.8 (cả hai đều điều hòa xuống nhưng kèm tăng phosphoryl hóa serine / threonine; Nav 1.6 cũng làm tăng phosphoryl hóa tyrosine) (2); Nav1.9 (điều chỉnh lên) và β3 (điều chỉnh lên) (3, 4).
Tuy nhiên, có sự thay đổi đáng kể giữa các kết quả và kết luận trong các công trình thí nghiệm. Ba mô hình đánh giá chính thường được sử dụng để đánh giá đau trong các mẫu DPN thí nghiệm. Chúng bao gồm độ trễ khi rút chân lại đối với một kích thích nhiệt lên chân sau (thử nghiệm Hargreaves) (5), phản ứng với kích thích cơ học của chân sau bằng một sợi von-Frey tạo lực khi uốn cong được phân độ hoặc một đầu dò được điều khiển bằng điện tử đánh giá lực (Thử nghiệm Randall Selitto) và độ trễ với rút lại liếm đuôi với một tác nhân kích thích nhiệt tác dụng lên đuôi. Tuy nhiên, một cách tiếp cận khác là áp dụng mô hình tiêm formalin lên chân sau trên các mẫu động vật đái đường. Mô hình này tạo ra hai giai đoạn của hành vi đau, giai đoạn thứ hai được phóng đại trong các mẫu bị đái đường (6).
Calcutt (7) đã xem xét một số khó khăn trong việc phân tích các mẫu đau thần kinh, kể ra các thay đổi và sự không nhất quán về kỹ thuật khác nhau. Ví dụ, một kích thích nhiệt lên chân ở chuột có thể đi sâu hơn và kích hoạt các phản ứng hướng tâm từ các sợi trục cảm giác sâu hơn so với các kích thích cơ học rời rạc. Một cân nhắc quan trọng trong mẫu đau DPN là thời gian mắc bệnh đái đường. Ở những con chuột Swiss-Webster lai tạo được nghiên cứu nối tiếp vài tháng về bệnh đái đường, tình trạng tăng đau với nhiệt độ ban đầu và loạn cảm đau với kích thích cơ học được theo sau là mất cảm giác nhiệt và cơ học, phù hợp với mất phân bố ở da ngọn chi khi bệnh thần kinh tiến triển (8).
Những thay đổi của các phân lớp phân tử kênh ion cụ thể có thể xuất hiện trong DPN và giải thích cho các loại hội chứng đau khác nhau. Ví dụ, trong một số mẫu bao gồm phân tích chuột mắc bệnh đái đường ZDF, một mẫu bệnh đái tháo đường týp 2, chứng loạn cảm đau với kích thích cơ học nổi bật hơn chứng tăng cảm giác đau với nhiệt độ (9-11). Trong khi các yếu tố kỹ thuật được thảo luận ở trên có thể giải thích cho những khác biệt này, các tài liệu gần đây chỉ ra (ví dụ) rằng các dạng đồng dạng biến thể ghép nối kênh canxi loại N có nhãn e37a và 337b (12) tạo ra các dạng đau khác nhau. Cũng như vậy, các kênh kali loại A làm làm giảm tình trạng tăng đau với kích thích cơ học nhưng không tác dụng với tăng đau với nhiệt độ.
Công trình gần đây của Chattopadhyay và cộng sự (13) đã chứng minh rằng những con chuột mắc bệnh đái đường do STZ gây ra trong thời gian 6 tuần điều chỉnh lên (upregulate) các kênh Nav1.7 trong các hạch rễ lưng (DRG) và rằng việc cấy dưới da một vector dựa trên virus herpes simplex bộc lộ proenkephalin đã đảo ngược những thay đổi này. Đồng thời có sự đảo nghịch dấu hiệu tăng đau do nhiệt nóng và lạnh và loạn cảm đau với kích thích cơ học. Các tác giả lập luận thêm rằng nồng độ glucose cao (45 mmol / L) tự nó có thể gây ra sự gia tăng Nav1.7 trong các tế bào thần kinh cảm giác của chuột sơ sinh thông qua các hoạt động của PKC (Protein kinase C) phosphoryl hóa và p38. Dobretsov và cộng sự lại lập luận rằng suy giảm tín hiệu insulin trước bệnh đái đường thật sự, chứ không phải là tăng đường huyết, là nguyên nhân gây ra rối loạn chức năng của các sợi trục cảm giác.
Các cơ chế khác của đau thần kinh đặc biệt trong bệnh đái đường đã được nghiên cứu. Một chất đối kháng thụ thể bradykinin B1 (BKB1-R) đã đảo ngược tình trạng tăng đau với nhiệt độ ở hai mẫu đái tháo đường týp 1 ở chuột: chuột mắc bệnh đái đường STZ và chuột BB / Wor-DP (15). Hong và Wiley đã chứng minh rằng đau do bệnh thần kinh đái đường thực nghiệm có liên quan đến những thay đổi trong trình diện của thụ thể VR1 (vanilloid, TRPV1) (tăng lên ở các tế bào thần kinh lớn, giảm ở các tế bào thần kinh nhỏ). Sự gia tăng trong phiên bản tứ phân (tetrameric) của thụ thể TRPV1 trình diện ở màng trong bệnh đái đường thực nghiệm cũng có liên quan đến sự gia tăng độ nhạy của nó thông qua quá trình phosphoryl hóa qua trung gian PKC. PKC có liên quan đến sự hình thành đau trong các mô hình DPN. Ví dụ, sự ức chế PKC cũng làm giảm chứng tăng đau với nhiệt độ ở chuột mắc bệnh đái đường STZ (16), trong khi hoạt hoá PKC làm tăng chứng tăng đau với nhiệt độ (17). Cuối cùng, những thay đổi ở cấp độ sừng sau của tủy sống hoặc cao hơn cũng có thể liên quan đến sự hình thành của đau thần kinh (18, 19). Cụ thể Ramos và cộng sự (19) chứng tỏ những con chuột mắc bệnh đái đường do STZ giai đoạn đầu đã tăng protein COX-2 và hoạt động trong tủy sống kèm theo những bất thường về hành vi đau khi thử nghiệm formalin. Tăng đau với formalin và tăng COX-2 đã được ngăn ngừa bằng điều trị bằng insulin hoặc bằng cách sử dụng một chất ức chế men aldose reductase có khả năng vượt qua hàng rào máu – não để tác động lên sừng sau của tủy sống. Nhìn chung, những phát hiện này chứng tỏ rằng DPN có liên quan đến những thay đổi ở nhiều cấp độ trong hệ thần kinh gây đau, bao gồm các thay đổi của các tế bào thần kinh cảm giác sơ cấp và tín hiệu bất thường qua sừng sau của tủy sống.
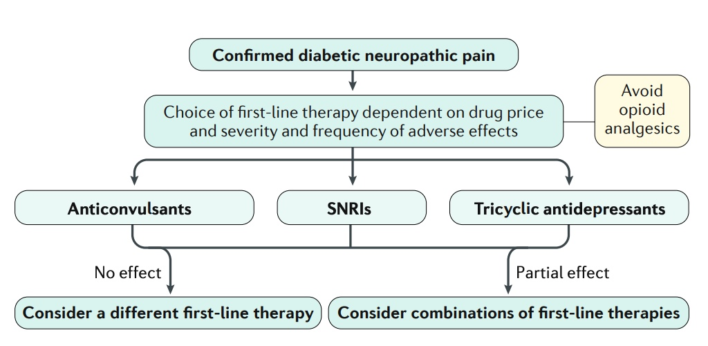
Hiệu quả của các phương pháp giảm đau cho bệnh đa dây thần kinh do đái tháo đường được bàn đến ở bài viết khác. Nói ngắn gọn, có bằng chứng về việc sử dụng thuốc chống trầm cảm ba vòng, gabapentin, pregabalin, dạng thuốc phiện (bao gồm tramadol) và duloxetine. Dạng thuốc phiện và gabapentin có thể có tác dụng hiệp lực (22). Ở những bệnh nhân đái tháo đường phức tạp có bệnh thận và ảnh hưởng đến các hệ cơ quan khác, gabapentin hoặc opioid có thể là những thuốc an toàn nhất được lựa chọn. Liều lượng Gabapentin cần được giảm liều ở bệnh nhân suy thận nhưng nó vẫn có hiệu quả. Gabapentin có thể bắt đầu với liều thấp buổi tối (ví dụ: 300 mg). Các tác dụng phụ bao gồm rối loạn chức năng nhận thức và chóng mặt đặc biệt với liều cao nhất được sử dụng (4000 mg). Opioid cũng có thể gây rối loạn chức năng nhận thức và táo bón.
References
(1) Jagodic MM, Pathirathna S, Nelson MT, et al. Cell-speciic alterations of T-type calcium current in painful diabetic neuropathy enhance excitability of sensory neurons. J Neurosci 2007;27:3305– 3316.
(2) Hong S, Morrow TJ, Paulson PE, Isom LL, Wiley JW. Early painful diabetic neuropathy is associated with diferential changes in tetrodotoxin-sensitive and -resistant sodium channels in dorsal root ganglion neurons in the rat. J Biol Chem 2004;279:29341– 29350.
(3) Craner MJ, Klein JP, Renganathan M, Black JA, Waxman SG. Changes of sodium channel expression in experimental painful diabetic neuropathy. Ann Neurol 2002;52:786–792.
(4) Shah BS, Gonzalez MI, Bramwell S, Pinnock RD, Lee K, Dixon AK. Beta3, a novel auxiliary subunit for the voltage gated sodium channel is upregulated in sensory neurones following streptozocin induced diabetic neuropathy in rat. Neurosci Lett 2001;309: 1–4.
(5) Hargreaves K, Dubner R, Brown F, Flores C, Joris J. A new and sensitive method for measuring thermal nociception in cutaneous hyperalgesia. Pain 1988; 32:77–88.
(6) Calcutt NA, Jorge MC, Yaksh TL, Chaplan SR. Tactile allodynia and formalin hyperalgesia in streptozotocin-diabetic rats: efects of insulin, aldose reductase inhibition and lidocaine. Pain 1996;68: 293–299.
(7) Calcutt NA. Experimental models of painful diabetic neuropathy. J Neurol Sci 2004;220:137–139.
(8) Toth C, Rong LL, Yang C, et al. RAGE and experimental diabetic neuropathy. Diabetes 2008;57:1002–1017.
(9) Brussee V, Guo GF, Dong YY, et al. Distal degenerative sensory neuropathy in a long term type 2 diabetes rat model. Diabetes 2008;57: 1664–1673.
(10) Fox A, Eastwood C, Gentry C, Manning D, Urban L. Critical evaluation of the streptozotocin model of painful diabetic neuropathy in the rat. Pain 1999; 81:307–316.
(11) Romanovsky D, Cruz NF, Dienel GA, Dobretsov M. Mechanical hyperalgesia correlates with insulin deiciency in normoglycemic streptozotocin-treated rats. Neurobiol Dis 2006;24:384–394.
(12) Altier C, Dale CS, Kisilevsky AE, et al. Diferential role of N-type calcium channel splice isoforms in pain. J Neurosci 2007;27:6363–6373.
(13) Chattopadhyay M, Mata M, Fink DJ. Continuous delta-opioid receptor activation reduces neuronal voltage-gated sodium channel (NaV1.7) levels through activation of protein kinase C in painful diabetic neuropathy. J Neurosci 2008;28:6652– 6658.
(14) Dobretsov M, Ghaleb AH, Romanovsky D, Pablo CS, Stimers JR. Impaired insulin signaling as a potential trigger of pain in diabetes and prediabetes. Int Anesthesiol Clin 2007;45:95–105.
(15) Gabra BH, Benrezzak O, Pheng LH, et al. Inhibition of type 1 diabetic hyperalgesia in streptozotocin- induced Wistar versus spontaneous gene-prone BB/Worchester rats: eicacy of a selective bradykinin B1 receptor antagonist. J Neuropathol Exp Neurol 2005;64:782–789.
(16) Ahlgren SC, Levine JD. Protein kinase C inhibitors decrease hyperalgesia and C-iber hyperexcitability in
the streptozotocin-diabetic rat. J Neurophysiol 1994;72:684–692.
(17) Ohsawa M, Kamei J. Possible involvement of spinal protein kinase C in thermal allodynia and hyperalgesia in diabetic mice. Eur J Pharmacol 1999;372:221–228.
(18) Calcutt NA. Potential mechanisms of neuropathic pain in diabetes. Int Rev Neurobiol 2002;50: 205–228.
(19) Ramos KM, Jiang Y, Svensson CI, Calcutt NA. Pathogenesis of spinally mediated hyperalgesia in diabetes. Diabetes 2007;56:1569–1576.
(20) Zochodne DW. Diabetes mellitus and the peripheral nervous system: manifestations and mechanisms. Muscle Nerve 2007;36:144–166.
(21) Vinik A. Clinical review: use of antiepileptic drugs in the treatment of chronic painful diabetic neuropathy. J Clin Endocrinol Metab 2005;90:4936–4945.
(22) Gilron I, Bailey JM, Tu D, Holden RR, Weaver DF, Houlden RL. Morphine, gabapentin, or their combination for neuropathic pain. N Engl J Med 2005;352:1324–1334.
(23) Zochodne DW, Kline GA, Smith E, Hill MD. Diabetic Neurology. New York: Informa, 2010.
Dịch từ:
Case studies in neurological pain. Claudia Sommer, Douglas Zochodne. CAMBRIDGE UNIVERSITY PRESS,2012.
Hình ảnh do người dịch bổ sung