Tình huống
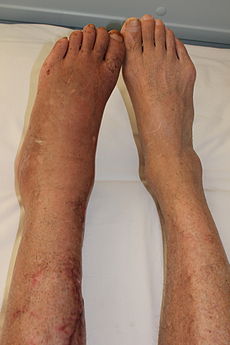
Một nam thanh niên 22 tuổi có biểu hiện sưng và đau dai dẳng ở cổ chân trái hai tháng sau khi anh bị bong gân cổ chân. Trên lâm sàng, bệnh nhân tránh chịu trọng lượng lên chân đau. Toàn bộ bàn chân trái bị sưng, với dị cảm đau rõ và thay đổi cảm giác nhẹ. Màu sắc, nhiệt độ và phân bố lông ở hai bàn chân tương tự nhau. Bệnh nhân khai rằng đôi khi nhận thấy nhiệt độ và đổ mồ hôi ở chân đau khác với phần cơ thể còn lại.
Bàn luận
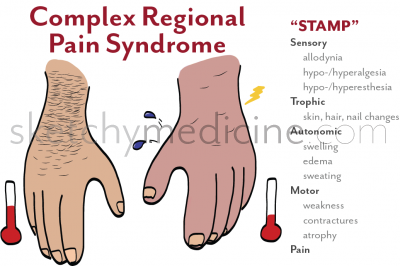
Thuật ngữ Hội chứng Đau Vùng Phối hợp (hoặc phức hợp) (complex regional pain syndrome, CRPS) được đặt ra vào giữa những năm 1990 để mô tả một các hội chứng đau có các biểu hiện chính là đau mạn tính, giảm chức năng và rối loạn chức năng tự chủ. Thuật ngữ này đang dần thay thế những tên gọi khác được sử dụng để mô tả các chứng bệnh như loạn dưỡng giao cảm phản xạ (RSD), causalgia (đau rát bỏng), hội chứng Sudeck và hội chứng vai-bàn tay. Bệnh có thể xảy ra ở mọi lứa tuổi và không phải là hiếm gặp ở trẻ em. Y văn cho thấy tỷ lệ 1-2% CRPS sau khi gãy xương và 2-5% sau chấn thương dây thần kinh ngoại biên.
Có hai loại CRPS. Loại 1 (thường gặp nhất) xảy ra sau một chấn thương với mức độ trầm trọng thay đổi, và đôi khi rất nhẹ đến mức người bệnh không còn nhớ đến nó. Những chấn thương này thường dẫn đến bất động. Trong CRPS loại 2, chấn thương dẫn đến tổn thương một dây thần kinh xác định. Trong cả hai loại, sau chấn thương người bệnh có cảm giác đau không tương ứng với mức độ chấn thương kết hợp với nhiều triệu chứng như dị cảm đau (phản ứng đau với các kích thích bình thường không gây đau, như nước, sờ, rung, vận động ) hoặc tăng cảm đau (hyperalgesia, phản ứng đau quá mức với kích thích gây đau). Hội chứng đau thường kết hợp với các triệu chứng và dấu hiệu của rối loạn chức năng vận mạch, chẳng hạn như thay đổi màu sắc da, tăng hoặc giảm tiết mồ hôi, rụng lông hoặc sưng nề (Bảng 1).

Bảng 1. Định nghĩa của hội chứng đau vùng phức hợp từ Hiệp hội Quốc tế Nghiên cứu về Đau (IASP)
| Những tình trạng đau mà thường: |
| – sau chấn thương – xảy ra khu trú, theo vùng – các dấu hiệu bất thường có xu hướng ở ngọn chi – vượt quá cả về cường độ và thời gian tiến trình dự kiến của sự kiện ban đầu – dẫn đến suy giảm rõ rệt chức năng vận động – kết hợp với sưng nề, bất thường lưu lượng máu ở da, hoặc hoạt động vận mạch trong vùng bị đau ở một thời điểm nào đó trong quá trình bệnh |
| Theo Bruehl et al. (1999). |
Chẩn đoán sớm CRPS rất quan trọng bởi vì can thiệp sớm với vận động, giảm đau đầy đủ và hỗ trợ tâm lý có thể cải thiện tiên lượng đáng kể. Một CRPS giai đoạn mạn có tiên lượng rất kém, và điều trị thường rất khó khăn ở giai đoạn này. Tuy nhiên, sự suy giảm của các triệu chứng có thể xảy ra ở bất kỳ giai đoạn nào.
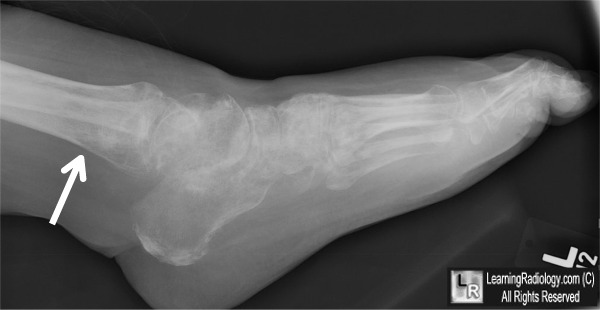
Một yếu tố ảnh hưởng đến chẩn đoán sớm tình trạng này là các dấu hiệu vận mạch trên lâm sàng không liên tục, và sự thiếu vắng dấu hiệu vận mạch tại một lần khám không nhất thiết loại trừ sự hiện diện của nó. Các dấu hiệu cũng có thể thay đổi về mức độ trầm trọng theo thời gian. Dị cảm đau là một dấu hiệu lâm sàng quan trọng, cảnh báo người bác sĩ khám bệnh khả năng của CRPS. Có nhiều tình trạng bệnh biểu hiện theo một cách tương tự và cần xem xét các chẩn đoán phân biệt với tất cả các bệnh nhân (Bảng 2). Một số xét nghiệm có thể trợ giúp chẩn đoán lâm sàng như X quang, có thể cho thấy bằng chứng thiếu xương cục bộ. Ghi nhiệt đồ và xạ hình xương ba pha có thể hiển thị những thay đổi cụ thể và MRI cũng có thể giúp chẩn đoán bằng cách loại trừ các bệnh lý khác như gãy xương do vận động lập lại (stress fracture).
Các biến chứng vận động rất thường gặp ở những trường hợp nặng và chúng có thể thay đổi từ bỏ lơ không sử dụng chi đau, theo cách giống với hiện tượng bỏ lơ (không chú ý, neglect) nhận thức, đến yếu cơ nặng và loạn trương lực cơ (dystonia). Một biến chứng nghiêm trọng khác là sự di chuyển triệu chứng đến các bộ phận khác của cơ thể, thường ảnh hưởng đến các chi khác và ít hơn là các vùng trung tâm như cổ và thân mình.
| Bảng 8.2. Chẩn đoán phân biệt hội chứng đau vùng phức hợp |
| – Gãy xương – Nguyên nhân khác của bệnh thần kinh – Viêm mô tế bào – Viêm khớp nhiễm trùng – Bệnh Lyme – Neurosarcoidosis – Bệnh đa hồng cầu nguyên phát (Polycythaemia vera) – U dây thần kinh ngoại biên – Bệnh Raynaud |
Vật lý trị liệu và hoạt động trị liệu kết hợp với sự hỗ trợ tâm lý là nền tảng của điều trị. Người bệnh có thể đánh giá thấp cố gắng của PHCN vì mong muốn chữa lành bằng thuốc. Chương trình PHCN phụ thuộc vào mức độ trầm trọng của bệnh trạng, nhưng tiếp cận tiêu chuẩn thường sẽ bắt đầu bằng giải cảm giác (desensitisation) bằng sờ nhẹ và sau đó chuyển sang vận động thụ động và chủ động để duy trì tầm vận động. Các bài tập làm mạnh cơ bao gồm chịu trọng lượng có thể bắt đầu dưới sự hỗ trợ của thuốc giảm đau đầy đủ. Điều trị cũng giúp làm giảm những rối loạn khác, như sưng nề hoặc rối loạn nhiệt độ. Các phương pháp vật lý như kích thích điện chức năng thường được sử dụng, nhưng vẫn chưa có đủ bằng chứng cho hiệu quả của chúng. Chương trình phục hồi chức năng tiêu chuẩn nên tiếp cận đến cả các vấn đề xã hội và nghề nghiệp.
Khi sử dụng thuốc giảm đau, bệnh nhân nên nhận biết rằng mục tiêu của thuốc là để khuyến khích tiếp tục vận động chi thể. Các tác dụng của thuốc được chỉ định nên được đánh giá càng khách quan càng tốt. Các thuốc chống trầm cảm và thuốc chống động kinh vẫn là các loại thuốc được sử dụng phổ biến nhất. Các thuốc khác như bisphosphonate đã được thử nghiệm, với pamidronate cho thấy kết quả đầy hứa hẹn đặc biệt là trong CRPS ảnh hưởng đến cổ chân.
Các kỹ thuật xâm lấn như chẹn giao cảm cũng khá phổ biến. Hầu hết các bác sĩ bắt đầu với chẹn giao cảm qua đường tĩnh mạch. Nếu thành công, họ tiến hành chẹn hủy hạch giao cảm. Đánh giá một kỹ thuật như vậy thật khó vì tính không đồng nhất trong biểu hiện của CRPS. Một lần nữa, bệnh nhân nên chấp nhận rằng hội chứng là nhiều hơn chỉ triệu chứng đau và cần sử dụng bất kỳ khoảng thời gian giảm đau có được để cố gắng cải thiện chức năng vùng chi thể bị tổn thương. Một kỹ thuật xâm lấn khác là kích thích rễ lưng cột sống có thể được cung cấp cho những bệnh nhân chọn lọc.
Tham khảo
Bruehl, S., Harden, R. N., Galer, B. S., et al. (1999). External validation of IASP diagnostic criteria for complex regional pain syndrome and proposed research diagnostic criteria. Internation Association for the Study of Pain. Pain 81, 147–154.
Đọc thêm
Marshall, A. T., Crisp, A. J. (2000). Reflex sympathetic dystrophy. Rheumatology 39, 692–695.
Burton, A. W., Hassenbusch, S. J., Warneke, C., et al. (2004). Complex regional pain syndrome: a survey of current practices. Pain Pract 4, 74–83.
Stanton-Hicks, M., Baron, R., Boas, R. (1998). Complex regional pain syndrome: guidelines for therapy. Clin J Pain 14, 155–166.
Dịch từ: Case Studies in Neurological Rehabilitation, Tarek A.-Z. K. Gaber, CAMBRIDGE UNIVERSITY PRESS, 2008. p94-97.
XEM THÊM: HỘI CHỨNG ĐAU VÙNG PHỐI HỢP (CRPS). PHẦN 1: BỆNH LÝ VÀ CHẨN ĐOÁN
Ghi chú của người dịch
- Chúng tôi sử dụng “hội chứng đau vùng phức hợp/phối hợp” chứ không sử dụng thuật ngữ “hội chứng đau vùng phức tạp”, vì lẽ chữ complex ở đây có nghĩa là (a : composed of two or more parts, xuất phát từ danh từ với nghĩa c : a group of obviously related units of which the degree and nature of the relationship is imperfectly known hoặc d : the sum of factors (as symptoms) characterizing a disease or condition (Từ điển Merriam Webster), theo nghĩa tự điển thì dịch là “phối hợp” thì rõ và dễ hiểu hơn, hàm nghĩa là phối hợp đau với các triệu chứng vận mạch, giảm chức năng vận động … (bảng 1).
- Tiêu chuẩn chẩn đoán lâm sàng (tiêu chuẩn Budapest 2011) dựa vào đau và các triệu chứng/dấu hiệu cảm giác, vận mạch, tiết mồ hôi/phù nề, vận động/dinh dưỡng và không có chẩn đoán khác tốt hơn giải thích các dấu hiệu và triệu chứng.
- Ảnh do người dịch bổ sung
Bổ sung:
Một phương pháp điều trị vật lý khá mới đang được nghiên cứu trong điều trị CRPS là Vật lý trị liệu tiếp xúc đau (pain exposure physical therapy, PEPT). Trong PEPT, bệnh nhân được tiếp xúc trực tiếp với các kích thích gây đau (tức là, các hoạt động). Họ được nhấn mạnh lấy lại sinh hoạt hàng ngày bình thường của họ càng sớm càng tốt, mà không cần dùng thuốc, và được hướng dẫn không chú ý đến triệu chứng đau. Đau được giải thích với người bệnh là đã trở thành một ‘dấu hiệu cảnh báo sai’ do rối loạn chức năng lâu dài ở chi bệnh. PEPT kết hợp một chương trình chịu tải tăng tiến (gồm các bài tập thụ động và chủ động) với điều trị hành vi tránh đau (để giảm các hành vi tránh đau và không sử dụng, sợ vận động, bi kịch hóa đau) với mục tiêu gia tăng sự tự tin của người bệnh trong các hoạt động.