Tên tiếng Anh:
Complex Regional Pain Syndrome (CRPS)
Có thể dịch là Hội chứng đau vùng phối hợp hoặc Hội chứng đau vùng phức tạp.
Người dịch sử dụng sử dụng “hội chứng đau vùng phức hợp/phối hợp” chứ không sử dụng thuật ngữ “hội chứng đau vùng phức tạp”, vì lẽ chữ complex ở đây có nghĩa là (a : composed of two or more parts, xuất phát từ danh từ với nghĩa c : a group of obviously related units of which the degree and nature of the relationship is imperfectly known hoặc d : the sum of factors (as symptoms) characterizing a disease or condition (Từ điển Merriam Webster), theo nghĩa tự điển thì dịch là “phối hợp” thì rõ và dễ hiểu hơn, hàm nghĩa là phối hợp đau với các triệu chứng vận mạch, giảm chức năng vận động …
Từ đồng nghĩa:
- Reflex sympathetic dystrophy: Loạn dưỡng giao cảm phản xạ
- Post-traumatic dystrophy: Loạn dưỡng sau chấn thương
- Sudeck atrophy/ syndrome: Teo cơ/Hội chứng Sudeck
- Causalgia: Đau cháy/đau rát bỏng
- Neuro-algodystrophy : Đau loạn dưỡng thần kinh
- Shoulder-hand syndrome: Hội chứng vai – bàn tay
- Osteodystrophy: Loạn dưỡng xương
- Post-traumatic osteoporosis: Loãng xương sau chấn thương
Mã ICD-10
- G90.51: Hội chứng đau vùng phức tạp loại I chi trên
- G90.52: Hội chứng đau vùng phức tạp loại I của chi dưới
- G56.4: Đau rát bỏng chi trên
- G57.7: Đau rát bỏng chi dưới
- LƯU Ý: Bảng mã ICD 10 ở Việt nam bỏ sót mã trên, nên có thể ghi qua mã M89.0: Hội chứng loạn dưỡng thần kinh đau.
Bệnh lý
Định nghĩa
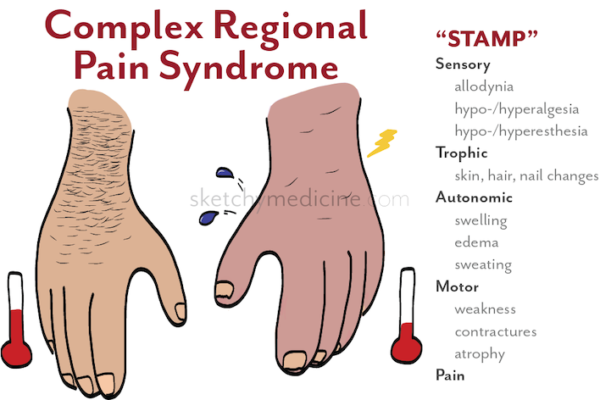
Hội chứng đau vùng phối hợp (CRPS) là một rối loạn được đặc trưng bởi tình trạng đau trầm trọng liên tục không tương xứng với yếu tố khởi phát ban đầu. Đau thường phối hợp với nhiều loại rối loạn khác, từ rối loạn cảm giác và vận động, rối loạn vận mạch, rối loạn tiết mồ hôi, phù nề và / hoặc các thay đổi dinh dưỡng, những bất thường này xuất hiện tại các thời điểm riêng biệt trong suốt quá trình tiến triển của hội chứng.
Trước năm 1994, hội chứng này này được biết đến với tên gọi khác là loạn dưỡng giao cảm phản xạ. Dù vậy, các nhà nghiên cứu vẫn chưa bao giờ chứng minh được rằng hệ thống thần kinh giao cảm là trung gian của các thành phần của bệnh.
Năm 1994, một hội nghị được tổ chức bởi Hiệp hội Nghiên cứu Đau Quốc tế (IASP) đã đề xuất sử dụng danh xưng Hội chừng đau vùng phối hợp CRPS và chia hội chứng này thành 2 loại dựa trên nguyên nhân và biểu hiện lâm sàng khác nhau:
- CRPS loại I (trước đây là Rối loạn giao cảm phản xạ) xuất hiện sau chấn thương hoặc chấn thương và không liên quan đến một dây thần kinh ngoại biên cụ thể
- CRPS loại II (trước đây là Đau cháy bỏng) xuất hiện sau chấn thương dây thần kinh ngoại biên.
Nguyên nhân, dịch tễ học
- CRPS loại I thường xuất hiện sau một tổn thương như bong gân, gãy xương, bỏng, bệnh lý nội khoa (như đột quỵ) hoặc thậm chí là bất động, trong khi CRPS loại II thường xảy ra sau tổn thương dây thần kinh ngoại biên.
- Theo y văn, tần suất mới mắc của CPRS type I là 26,2/ 100.000 dân mỗi năm và của CPRS type II là 5,5/100.000 người mỗi năm.
- Tỷ lệ nữ mắc nhiều hơn nam (4:1) và tỷ lệ mắc gia tăng từ 61 đến 70 tuổi.
- Gãy xương là yếu tố thúc đẩy thường gặp nhất. Tỷ lệ CRPS ở bệnh nhân gãy xương là 1%.
- CPRS cũng có thường là một biến chứng hay gặp sau phẫu thuật chi trên, đặc biệt là gãy đầu dưới xương quay và gãy xương chày.
- Thời tiết có thể làm trầm trọng thêm các triệu chứng CRPS. Sử dụng thuốc lá và rượu được báo cáo lần lượt ở 56% và 78% bệnh nhân bị CRPS.
- Yếu tố Tâm lý – Xã hội:
- Những người trải qua mức độ căng thẳng cao hoặc những người mắc các rối loạn lo âu có thể có khả năng phát triển CRPS cao hơn sau một chấn thương.
- Hành vi thảm họa hóa và nỗi sợ di chuyển (kinesiophobia) có thể làm trầm trọng thêm tình trạng và tiên lượng của nó.
Giải phẫu bệnh / sinh lý bệnh
Hội chứng đau khu vực phức tạp (CRPS) là một tình trạng đa diện đặc trưng bởi cơn đau mãn tính thường xảy ra sau một chấn thương. Các cơ chế cơ bản của CRPS rất phức tạp và liên quan đến nhiều hệ thống sinh học khác nhau, bao gồm các phản ứng viêm, thần kinh và miễn dịch.
- Viêm thần kinh:
- CRPS được đánh dấu bằng viêm thần kinh, là một phản ứng viêm cục bộ do hệ thần kinh khởi xướng. Điều này liên quan đến việc giải phóng các neuropeptide như chất P (SP) và peptide liên quan đến gen calcitonin (CGRP), giúp tăng cường tín hiệu đau và góp phần vào quá trình viêm. Mức độ cytokine gây viêm (ví dụ: IL-1β, IL-6, TNF-α) cũng được quan sát thấy trong các mô bị ảnh hưởng, dẫn đến tăng đau và phù nề.
- Mẫn cảm ngoại biên:
- Sau chấn thương, các thụ thể đau ngoại biên trở nên mẫn cảm, có nghĩa là chúng phản ứng mạnh hơn với các kích thích mà bình thường không gây đau. Sự mẫn cảm này có thể là kết quả của viêm và sự tăng cường các thụ thể trên các sợi cảm thụ đau, dẫn đến nhận thức đau tăng cao ở khu vực bị ảnh hưởng.
- Mẫn cảm trung ương:
- Mẫn cảm trung ương xảy ra khi hệ thần kinh trung ương (CNS) trở nên phản ứng quá mức với các tín hiệu cảm giác do tín hiệu đau liên tục từ ngoại biên. Điều này dẫn đến sự thay đổi trong xử lý đau ở não và tủy sống, góp phần vào các trạng thái đau mãn tính. Những thay đổi trong kết nối não ảnh hưởng đến cảm thụ đau có thể xảy ra ngay cả khi không có tổn thương mô có thể quan sát được.
- Rối loạn chức năng hệ thần kinh giao cảm:
- Hệ thần kinh giao cảm đóng một vai trò quan trọng trong sự phát triển của CRPS. Sau chấn thương, có thể có sự kích hoạt giao cảm quá mức dẫn đến các triệu chứng như mất ổn định vận mạch (thay đổi nhiệt độ), bất thường về đổ mồ hôi và thay đổi màu da. Sự rối loạn này có thể kéo dài cơn đau thông qua các cơ chế như ghép nối giao cảm – hướng tâm, trong đó hoạt động giao cảm tăng cường tín hiệu đau.
- Sự tham gia của hệ thống miễn dịch:
- Cả phản ứng miễn dịch bẩm sinh và thích ứng đều liên quan đến CRPS. Các tế bào miễn dịch được kích hoạt giải phóng các cytokine gây viêm, gây mẫn cảm cho các thụ thể đau và duy trì tình trạng viêm. Sự hiện diện của các tự kháng thể nhắm vào các dây thần kinh cảm giác hoặc tự chủ cũng đã được ghi nhận ở bệnh nhân CRPS, cho thấy một thành phần tự miễn dịch.
- Các yếu tố di truyền:
- Yếu tố di truyền có thể ảnh hưởng đến khả năng phát triển CRPS của một cá nhân sau chấn thương. Các biến thể trong gen liên quan đến nhận thức đau và phản ứng viêm có thể ảnh hưởng đến cách một người phản ứng với chấn thương và các quá trình chữa lành tiếp theo.
- Các yếu tố tâm lý:
- Các yếu tố tâm lý như căng thẳng, lo lắng và trầm cảm có thể làm trầm trọng thêm các triệu chứng CRPS. Những yếu tố này có thể ảnh hưởng đến nhận thức đau và cơ chế đối phó, góp phần vào tính mãn tính của tình trạng này.
- Các yếu tố môi trường:
- Các yếu tố môi trường và kinh nghiệm sống cũng có thể đóng một vai trò trong sự khởi phát của CRPS. Các sự kiện căng thẳng trong cuộc sống hoặc các tình trạng bệnh lý từ trước có thể làm tăng tính dễ bị tổn thương khi phát triển hội chứng này sau một chấn thương.
Lượng Giá & CHẨN ĐOÁN
Bệnh Sử và diễn tiến
- Cần thu thập một bệnh sử chi tiết về tình trạng bệnh hiện tại. Bệnh nhân có thể có bệnh sử phẫu thuật hoặc chấn thương (như bong gân, gãy xương, chấn thương đụng dập) hoặc đôi khi là các tổn thương không phải do chấn thương (ví dụ, bệnh phong, đột quỵ).
- Các dấu hiệu và triệu chứng rất khác nhau giữa các bệnh nhân và thường thay đổi theo thời gian.
- Biểu hiện rõ rệt của CRPS là đau, với tiến triển thay đổi về cường độ, vùng ảnh hưởng và thời gian. Bệnh nhân thường than phiền đau nhiều, liên tục, bỏng rát và xuất hiện ngay cả khi không có kích thích hoặc vận động. Phần lớn cơn đau nằm ở các cấu trúc sâu hơn (cơ, gân, xương) so với các vị trí tổn thương. Các triệu chứng không giới hạn ở một dây thần kinh hoặc ranh giới giải phẫu cụ thể nào; CRPS có thể lan sang chi đối bên và thậm chí tiến triển đến cả tứ chi.
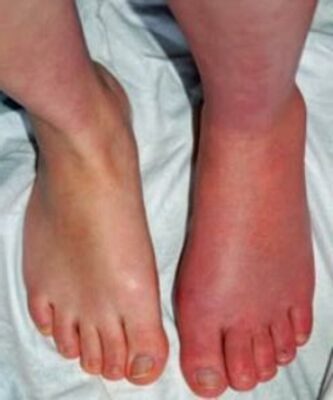
- Các thay đổi hệ thần kinh tự chủ và dinh dưỡng thường là sưng nề, da đỏ do giãn mạch hoặc tím tái. Phần lớn bệnh nhân không có sự thay đổi nào về sự phát triển của lông và móng, và sự thay đổi tiết mồ hôi không luôn luôn xảy ra.
- Các bất thường về vận động cũng phổ biến và bao gồm yếu cơ, chuột rút và cứng khớp.
- Rối loạn cảm giác có xu hướng nhất quán và có thể tăng hoặc giảm tại thời điểm thăm khám.
- Các bất thường về tâm lý thường gặp khi tình trạng đau kéo dài, biểu hiện với lo lắng, trầm cảm và rối loạn giấc ngủ.
Về cổ điển, CRPS đã được mô tả diễn ra theo 3 giai đoạn, mỗi giai đoạn kéo dài đến vài tháng:
- Giai đoạn 1 (cấp): kéo dài 1 – 3 tháng, biểu hiện với sưng nề, rối loạn điều hòa vận mạch, đau nhiều khi ấn và loạn cảm đau (allodynia).
- Giai đoạn 2 (loạn dưỡng): kéo dài 3 – 6 tháng, biểu hiện với teo da và cơ, móng tay giòn và teo, đau vùng dữ dội, da lốm đốm và phù nề.
- Giai đoạn 3 (teo): da tái, tím, mỏng, bóng, co rút và biến dạng gập, đau giảm và ngừng thay đổi vận mạch.
Hiện tại, có rất ít bằng chứng ủng hộ cho diễn tiến theo các giai đoạn tuần tự này và có bằng chứng mới hỗ trợ chia CRPS thành ba phân nhóm khác nhau:
- Phân nhóm 1 được đặc trưng bởi những thay đổi về vận mạch,
- Phân nhóm 2 bởi đau thần kinh và rối loạn cảm giác,
- Phân nhóm 3 bởi giới hạn vận động và thay đổi dinh dưỡng da.
Khám lâm sàng
Nhìn:
- Quan sát da để tìm các dấu hiệu tổn thương tại hoặc gần vị trí bị ảnh hưởng. Các vết thương da có thể đã lâu và chỉ còn lại vết sẹo.
- So sánh hai bên và phát hiện sự bất thường, mất đối xứng về sưng nề khu trú, thay đổi màu sắc da, bất thường tiết mồ hôi. Giai đoạn muộn thường biểu hiện với thay đổi về dinh dưỡng (như bất thường ở lông tóc móng, da mỏng và bóng, và xơ hoá). Lúc nghỉ, bất thường về vận động rõ nhất là teo cơ do không sử dụng, nhưng cũng có thể gặp máy cơ, run, căng cứng ở các cơ nâng đỡ chi.
Sờ:
- Phát hiện sự thay đổi nhiệt độ da (không đối xứng).
- Sờ mạch máu
- Đau khi ấn
Vận động
- Đánh giá khả năng vận động chủ động và thụ động.
- Ghi nhận tình trạng khó khăn khi bắt đầu vận động, mức độ đau và mức độ giảm tầm vận động do co rút/đau.
Khám cảm giác
- Khám cảm giác bao gồm sờ nhẹ, đầu tù, nhiệt độ, rung và cảm thụ bản thể.
- Đánh giá các rối loạn cảm giác, chẳng hạn như tăng nhạy cảm (hyperesthesia), phản ứng đau quá mức với một kích thích gây đau (hyperalgesia), đau với một kích thích thường không gây đau (loạn cảm đau, allodynia), và ở một số bệnh nhân là giảm cảm giác. phát hiện với thử nghiệm lặp lại.
Các hạn chế chức năng
Chi bị ảnh hưởng thường bị giảm khả năng, đôi khi rất trầm trọng. Ảnh hưởng rõ nhất là suy giảm khả năng sinh hoạt hàng ngày do không sử dụng chi bị đau, cho dù là tay hoặc là chân. Tình trạng giảm khả năng có thể nặng hơn nếu co rút xuất hiện. Ngay cả với điều trị phù hợp nhiều bệnh nhân vẫn có thể tiếp tục bị giảm khả năng và chất lượng cuộc sống trong một thời gian dài. Đau mạn tính cũng dẫn đến giảm hoạt động thể chất, rối loạn giấc ngủ, lo lắng, trầm cảm. Nếu được điều trị không đầy đủ, chất lượng cuộc sống có thể bị ảnh hưởng nghiêm trọng, thường là những hậu quả nghiêm trọng về mặt xã hội, giải trí, kinh tế và công việc.
- Sử dụng các thang đo lượng giá chức năng (chi trên, chi dưới …) như DASH …
- Đánh giá đau : Mc Gill Pain Questionnaire
- Giấc ngủ: Chỉ số cường độ mất ngủ ISI
Cận lâm sàng
Xét nghiệm
- Hiện tại không có xét nghiệm nào được sử dụng thường quy để đánh giá CRPS. Các xét nghiệm có thể được chỉ định để sàng lọc nhiễm trùng và viêm cấp, loại trừ nguyên nhân bệnh lý khác (như viêm khớp).
Hình ảnh học
- X quang thường quy được chỉ định để sàng lọc gãy xương, Mặc dù phim X quang thường có thể phát hiện loãng xương loang lỗ ở các vùng chi thể bị đau, hình ảnh học không được sử dụng thường quy để chẩn đoán CRPS do độ nhạy thấp.
- Hình ảnh cộng hưởng từ (MRI) đôi khi được thực hiện để đánh giá các nguyên nhân gây đau khác của cơ, khớp hoặc mô mềm.
- Xạ hình xương không bổ sung bất kỳ giá trị nào cho chẩn đoán CRPS và không nên sử dụng để xác định chẩn đoán.
Các thăm dò chức năng khác
- Siêu âm mạch máu, nhấp nháy đồ mạch máu để đánh giá tình trạng các thay đổi vận mạch.
- Chẩn đoán điện khi nghi ngờ tổn thương dây thần kinh (RPS loại II)
- Các đánh giá chức năng thần kinh tự chủ như bài tiết mồ hôi lúc nghỉ (RSO), nhiệt độ da lúc nghỉ (RST) hiếm khi được sử dụng.
Chẩn đoán
Chẩn đoán CRPS thường dựa vào lâm sàng. Hiện nay, chẩn đoán xác định dựa trên các tiêu chuẩn Budapest (2003):
Bệnh nhân phải:
- Có cảm giác đau liên tục, không tương xứng với bất kỳ yếu tố khởi phát nào.
- Hỏi bệnh: có ít nhất một triệu chứng thuộc 3 trong 4 nhóm sau:
| Nhóm | Ví dụ |
| Cảm giác | Tăng nhạy cảm đau và/hoặc loạn cảm đau |
| Vận mạch | Thay đổi về nhiệt độ (không đối xứng) và/hoặc màu sắc da |
| Sưng nề/tiết mồ hôi | Sưng nề và/hoặc thay đổi bài tiết mồ hôi và/hoặc tiết mồ hôi không đối xứng |
| Vận động/Dinh dưỡng | Giảm tầm vận động và / hoặc rối loạn chức năng vận động (yếu, run, hoặc rối loạn trương lực) và / hoặc thay đổi dinh dưỡng (lông tóc, móng tay, da) |
- Khám lâm sàng: có ít nhất một dấu hiệu trong 2/4 nhóm khi khám lâm sàng:
| Nhóm | Ví dụ |
| Cảm giác | Bằng chứng về tăng nhạy cảm đau (với đầu kim) và/hoặc loạn cảm đau (với sờ nhẹ và/hoặc ép sâu và/hoặc vận động khớp) |
| Vận mạch | Bằng chứng về không đối xứng về nhiệt độ và/hoặc thay đổi/không đối xứng màu sắc da |
| Phù nề/tiết mồ hôi | Bằng chứng về sưng nề và/hoặc thay đổi bài tiết mồ hôi và/hoặc tiết mồ hôi không đối xứng |
| Vận động/Dinh dưỡng | Bằng chứng về giảm tầm vận động và / hoặc rối loạn chức năng vận động (yếu cơ khi thử cơ bằng tay, run, hoặc rối loạn trương lực) và / hoặc thay đổi dinh dưỡng (lông tóc, móng tay, da) |
- Không có chẩn đoán nào khác giải thích được các triệu chứng và dấu hiệu này.
- Một phân nhóm chẩn đoán khác được gọi là CRPS-không xác định khác (not otherwise specified, NOS) dành cho những bệnh nhân không đáp ứng các tiêu chuẩn lâm sàng mới nhưng có các dấu hiệu và triệu chứng không thể giải thích được bởi các chẩn đoán nào khác.
Tiêu chuẩn Budapest đã được báo cáo cho có độ nhạy 0,99 và độ đặc hiệu 0,79.
Chẩn đoán phân biệt
- Viêm mô tế bào
- Phù bạch huyết
- Gãy xương ẩn (occult) hoặc do mỏi (stress fracture)
- Viêm bao hoạt dịch cấp tính
- Viêm khớp nhiễm khuẩn
- Xơ cứng bì
- VIêm đám rối, bệnh lý thần kinh ngoại biên
- đau dây thần kinh sau zona
- Bệnh lý mạch máu ngoại biên, suy động mạch
- Huyết khối tĩnh mạch sâu, viêm tĩnh mạch
- Viêm mạch
XEM THÊM: CASE STUDY 51: HỘI CHỨNG ĐAU VÙNG PHỐI HỢP (CPRS)
XEM TIẾP: HỘI CHỨNG ĐAU VÙNG PHỐI HỢP (CPRS). PHẦN 2: CÁC CHỌN LỰA ĐIỀU TRỊ