|
Hãy nghe bài viết
Getting your Trinity Audio player ready...
|
Con người có thể tiếp nhận được những thông tin từ môi trường bên ngoài cũng như bên trong cơ thể nhờ hệ thống cảm giác. Thông thường, người ta phân chia các cảm giác thành cảm giác thân thể (somatic sensory) và cảm giác đặc biệt (special sensory) còn gọi là các giác quan (thị giác, thính giác, vị giác, khứu giác, định hướng trong không gian). Các dây thần kinh sọ đóng một vai trò quan trọng trong khả năng nhìn, nghe, nếm, ngửi, và định hướng cơ thể trong không gian và đã được thảo luận ở các bài viết khác.
Bài viết này sẽ trình bày cách khám hệ thống cảm giác thân thể, bao gồm cảm nhận về sờ nhẹ, nhiệt độ, đau, rung, tư thế khớp và cảm giác phân biệt. Sự suy giảm chức năng cảm giác thân thể có thể làm người bệnh dễ bị tổn thương da (như trong trường hợp đái tháo đường, mất cảm giác đau và đè ép bàn chân), thăng bằng kém, dễ ngã và nhiều biến chứng khác … và do đó cần được phát hiện và can thiệp thích hợp.
XEM THÊM: TỔNG QUAN VỀ THĂM KHÁM THẦN KINH
NHẮC LẠI DẪN TRUYỀN CẢM GIÁC
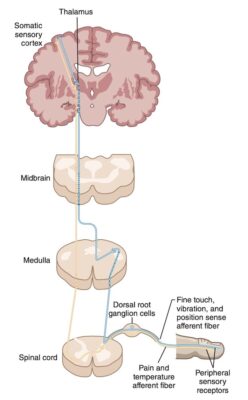
Hình 1 trên trình bày một sơ đồ các đường truyền cảm giác có ý thức trong hệ thần kinh.
Nói một cách đơn giản, khi các thụ thể ở ngoại vi (ví dụ, trong da, dây chằng, cơ hoặc bao khớp) được kích thích, thông tin được truyền dọc theo dây thần kinh hướng tâm đến tuỷ sống. Trong tủy sống, những thông tin này đi đến não ở cột sau/bó thon và bó chêm (cảm giác sờ nhẹ / tinh, rung và cảm giác tư thế) hoặc bó gai đồi thị (cảm ứng sờ thô, đau và nhiệt độ). Các sợi thần kinh trong bó gai đồi thị bắt chéo sang phía bên đối diện ở trong một hoặc hai mức tuỷ khi vào của tủy sống, trong khi các sợi từ các cột sau bắt chéo ở mức của hành não. Các sợi thần kinh tiếp tục đi lên đến đồi thị, trung tâm trung chuyển cảm giác, sau đó truyền thông tin đến vỏ não cảm giác thân thể ở thùy đỉnh, nơi xử lý thông tin.
Cụ thể hơn: Các tín hiệu từ thụ thể cảm giác được dẫn truyền về tuỷ sống theo những đường hướng tâm sau:
Ðường cảm giác nông:
Gồm ba nơron
- Nơron thứ nhất:
- Thân tế bào nằm ở hạch gai.
- Ðuôi gai (phần ngoại biên) tiếp nhận các kích thích từ các thụ thể cảm giác ở ngoại biên và tạo nên các dây thần kinh cảm giác.
- Nơron thứ hai:
- Thân tế bào nằm ở sừng sau tuỷ sống, đuôi gai khớp nối với sợi trục của nơron thứ nhất,
- sợi trục bắt chéo, đi lên dọc theo tuỷ sống và tận cùng ở đồi thị bên đối diện.
- Vị trí bắt chéo sang bên đối diện không giống nhau mà phụ thuộc và từng loại cảm giác:
- Ðối với cảm giác xúc giác thô sơ sợi trục đi lên vài ba khoanh tuỷ cùng bên rồi mới bắt chéo qua mép xám trước tới cột bên của bên đối diện và tạo thành bó gai – lưới – thị.
- Ðối với cảm giác nóng lạnh và đau thì sợi trục bắt chéo ngay qua mép xám sau trong khoanh tuỷ với cột bên của bên đối diện và tạo thành bó gai – thị.
- Nơron thứ ba: Từ đồi thị đi lên vỏ não cùng bên và tận cùng ở thuỷ đỉnh.
Đường cảm giác sâu có ý thức:
Gồm ba nơron
- Nơron thứ nhất:
- Thân tế bào nằm ở hạch gai, đuôi gai cũng tham gia tạo nên thần kinh cảm giác nhưng nhận các kích thích ở cơ, gân, khớp.
- Sợi trục đi vào cột sau của tuỷ tạo thành bó thon (bó Goll), bó chêm (bó Burdach) và đi lên dọc tuỷ sống tới nhân thon (nhân Goll), nhân chêm (nhân Burdach) cùng bên nằm ở hành não.
- Nơron thứ hai:
- Thân tế bào ở nhân Goll và Burdach, đuôi gai tiếp nối với nơron thứ nhất,
- sợi trục bắt chéo đường giữa ở hành não để tới đồi thị.
- Nơron thứ ba: Từ đồi thị lên vỏ não cảm giác thân thể cùng bên ở hồi đỉnh lên.
Ðường cảm giác sâu không ý thức:
Gồm hai nơron
- Nơron thứ nhất:
- Thân tế bào nằm ở hạch gai, đuôi gai tiếp nhận các cảm giác ở thoi cơ và các gân cơ.
- Sợi trục tận cùng ở phần sau tuỷ tại hai nhân: Clarke và Bechterew.
- Nơron thứ hai:
- Các sợi trục từ nhân Clarke đi lên ở nửa tuỷ cùng bên tạo thành bó gai – tiểu não thẳng (bó Flechsig), qua cuống tiểu não dưới vào tiểu não.
- Các sợi trục từ nhân Bechterew bắt chéo qua đường giữa ở mép xám trước sang nửa tuỷ bên đối diện rồi đi lên, tạo thành bó gai tiểu não chéo (bó Gowers) vào tiểu não qua cuống tiểu não trên.
Một vài định hướng vị trí tổn thương:
Nếu đè ép hoặc tổn thương ở rễ thần kinh:
- Phân bố kiểu khoanh da (dermatome). Bệnh nhân có thay đổi cảm giác kiểm khoanh da, kèm theo yếu cơ do rễ thần kinh đó chi phối (khoanh cơ, myotome), và giảm phản xạ gân cơ.
XEM THÊM:
Các rối loạn cảm giác khác không theo khoanh da:
- Nếu tổn thương ở một dây thần kinh ngoại biên (như dây thần kinh quay ở cánh tay), mất cảm giác một bên và riêng biệt theo vùng da mà dây thần kinh đó chi phối (nếu có). Các triệu chứng khu trú, và mức độ khó khăn chức năng có thể không nhiều.
- Nếu tổn thương ở tuỷ sống hoặc ở não, giảm cảm giác thân thể thường rộng hơn và chức năng có thể suy giảm nhiều hơn.
- Một số bệnh gây tổn thương dây thần kinh không chọn lọc; trong những trường hợp này, rối loạn cảm giác thường hai bên và đối xứng. Rối loạn cảm giác không theo phân bố dây thần kinh. Điển hình ở đầu xa (bàn chân, bàn tay) gây rối loạn cảm giác phân bố kiểu “bít tất và găng tay”. Ví dụ đái tháo đường, hội chứng Guillain Barré, bệnh thân kinh do rượu …
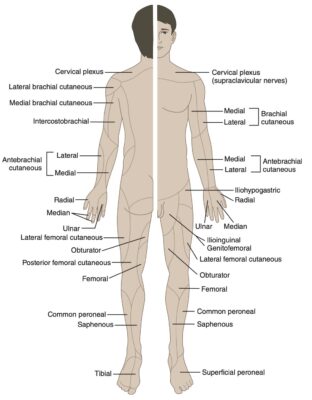
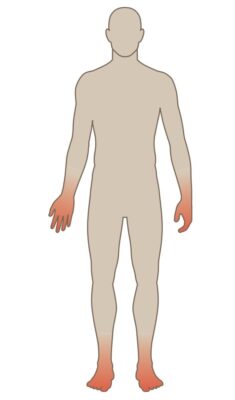
CÁCH KHÁM CẢM GIÁC (KHÁCH QUAN)
Một số nguyên tắc khi đánh giá cảm giác
- Cần giải thích cho bệnh nhân về mục đích của từng đánh giá, bạn dự định làm gì, và người bệnh sẽ trả lời kết quả ra sao với mỗi kích thích.
- Không đánh giá trên quần áo bệnh nhân (phải bộc lộ vùng da cần lượng giá)
- So sánh hai bên
- Đánh giá theo hướng từ xa đến gần (ngọn – gốc)
- Tránh những vùng sẹo chai, vì cảm giác kém
- Nhịp độ và mẫu hình đánh giá phải đa dạng để bệnh nhân không thể nhận ra và dự đoán được
- Nếu có rối loạn cảm giác thân thể, cần xác định khu vực, ranh giới bị ảnh hưởng để xác định chính xác loại, phân bố và mức độ nghiêm trọng của rối loạn và ghi lại kết quả này.
Cảm giác Sờ nhẹ (light touch)
Đường dẫn truyền ở tủy sống:
- Cột sau (bó gai đồi thị mang cảm giác sờ thô /crude touch).
Dụng cụ cần thiết:
- Bông, gạc hoặc không (có thể dùng búp ngón tay để sờ nhẹ nếu không có dụng cụ sẵn).
Chuẩn bị:
- Hướng dẫn bệnh nhân những gì bạn sẽ làm và cách trả lời khi cảm giác bình thường (ví dụ “rõ”) hoặc bất thường (ví dụ “giảm”, “mất”). Có thể làm thử ở một vùng (bình thường) không định đánh giá để đảm bảo người bệnh hiểu các hướng dẫn.
- Xác định các vùng da bạn sẽ đánh giá, và đặt tư thế bệnh nhân thích hợp để bạn có thể khám vùng da đó dễ dàng.
- Bắt đầu từ ngọn chi (ở đầu ngón chân hoặc đầu ngón tay) và hướng đến gốc chi cho đến khi bệnh nhân cảm thấy cảm giác sờ nhẹ bình thường.
- Nếu nghi ngờ rối loạn thần kinh ngoại biên một bên, có thể đánh giá đồng thời cùng khu vực ở cả hai bên để bệnh nhân có thể so sánh trực tiếp cảm giác bình thường với cảm giác bất thường. Xác định ranh giới của vùng “bình thường” và “bất thường” với cảm giác sờ nhẹ .
- Nếu bệnh nhân bị rối loạn cả ở hai bên, nên khám xong một chi trước khi chuyển sang chi còn lại.
Thực hiện kỹ thuật
- Yêu cầu bệnh nhân nhắm mắt.
- Yêu cầu bệnh nhân báo cho bạn biết khi nào có cảm giác sờ chạm.
- Nhẹ nhàng chạm vào da của bệnh nhân, cẩn thận để không làm “lõm” da (kích thích thụ cảm cơ học).
- Tránh dùng tay kia cố định chi đang khám vì bệnh nhân có thể ghi nhận cảm ứng giữ ổn định chứ không phải cảm giác sờ đang khám.
- Nếu bệnh nhân không ghi nhận sự sờ chạm của bạn, có thể khám lại vùng này nhưng không được tăng áp lực khi chạm vào.
- Không nên sờ chạm với chuyển động vuốt hoặc quét.
- Tiếp tục khám theo các khoảng ngẫu nhiên cho đến khi xác định được ranh giới của cảm giác bình thường và bất thường.
- Kết quả: Bệnh nhân có thể cảm thấy cảm giác sờ nhẹ bình thường, giảm cảm giác sờ (so sánh bên này với bên kia hoặc gần với xa), hoặc hoàn toàn mất cảm giác.
Cảm giác Bảo vệ (Protective sensation)
Đường dẫn truyền ở tủy sống:
- Cột sau và bó gai đồi thị
Một số đặc điểm:
- Đánh giá cảm giác bảo vệ là một hình thức khám cảm giác sờ nhẹ chuyên biệt. Cảm giác bảo vệ là mức độ nhận biết cảm giác sờ nhẹ tối thiểu cần có của hệ thống cảm giác thân thể để cảnh báo cá nhân về nguy hiểm sắp xảy ra (chẳng hạn như bàn chân của người bệnh tiểu đường không thể cảm nhận được một viên sỏi trong giày).
- Đánh giá chính thức cần sử dụng bộ dây cước đơn lõi monofilaments, là dụng cụ đáng tin cậy và giá trị để xác định mức độ nhận biết cảm giác. Bộ dây cước monofilaments đầy đủ có thể được đánh số từ 1,65 đến 6,65 (tương ứng với mức lực cần thiết để làm cong sợi cước khi chạm với bề mặt từ 0,008–300 gm). Các sợi có số nhỏ cần nhạy cảm với cảm giác sờ nhẹ hơn số lớn.
- Người khỏe mạnh với cảm giác bình thường có thể phát hiện ra sợi monofilament 3,61 (0,4 gm) ở mặt lòng của bàn chân. Nghiên cứu cho thấy cần phải có khả năng cảm nhận được sợi monofilament 5,07 (10 gm) để có cảm giác bảo vệ ở lòng bàn chân. (Người bệnh có thể sử dụng một dây cước 10 gm giá rẻ để tự đánh giá nguy cơ).
Dụng cụ cần thiết:
- Dây cước 5,07 (10 gm) thích hợp cho nhiều mục đích thử nghiệm lâm sàng; đánh giá đầy đủ hơn có thể được thực hiện với một bộ các monofilaments.

Chuẩn bị với khám ở lòng bàn chân
- Hướng dẫn bệnh nhân về những gì bạn sẽ làm và và cách trả lời khi và cách trả lời với cảm nhận của họ (“có”, “không”)
- Đặt bệnh nhân ở tư thế nằm ngửa hoặc ngả lưng với hai chân được nâng đỡ. Cần cởi bỏ tất và giày, lau sạch bàn chân bằng khăn ẩm hoặc gạc tẩm cồn.
- Có chín vùng cụ thể trong lòng của bàn chân cần được đánh giá
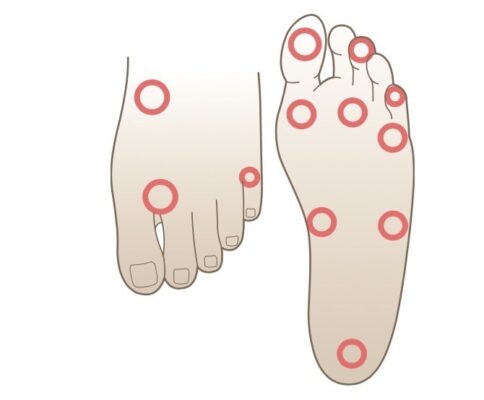
Thực hiện kỹ thuật
- Yêu cầu bệnh nhân nhắm mắt.
- Yêu cầu bệnh nhân Cho biết “có” hoặc “rõ” mỗi khi cảm thấy dây cước.
- Đặt dây cước ở góc 90 ° so với da bệnh nhân, chạm đầu dây cước vào vùng da cho đến khi nó hơi uốn cong. Giữ nguyên áp lực ở tư thế uốn cong trong 1,5 giây, sau đó kéo dây cước ra khỏi da .
- Không đặt dây cước lên vết thương hoặc vết chai hoặc sẹo.
- Nếu bệnh nhân không ghi nhận cảm giác của dây cước, hãy chuyển sang vùng tiếp theo.
- Nếu có vùng nào không được cảm nhận trong lần thử thứ nhất, có thể kiểm tra lại sau khi hoàn tất khám lần thứ nhất. Nếu vẫn không ghi nhận cảm giác trong lần thử thứ hai, bệnh nhân mất cảm giác lực của một sợi dây cước cụ thể đó.
- Thực hiện từng bàn chân một, nhưng kiểm tra cả hai chân trong buổi khám.
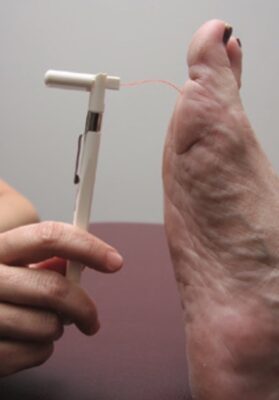
Cảm giác Đau (Đánh giá đầu sắc nhọn / đầu tù)
Đường dẫn truyền ở tủy sống:
- Bó gai đồi thị
Dụng cụ cần thiết
Có thể sử dụng:
- Kim băng sạch, chưa sử dụng
- Tăm xỉa răng tre (đầu nhọn)
- Đầu nhọn của búa phản xạ Buck
- Kẹp giấy với một đầu không uốn cong để đánh giá cảm giác sắc nhọn và một đầu kia cho cảm giác đầu tù
Chuẩn bị:
- Hướng dẫn bệnh nhân những gì bạn sẽ làm và cách trả lời khi cảm giác bình thường (ví dụ “rõ”) hoặc bất thường (ví dụ “giảm”, “mất”). Có thể làm thử ở một vùng (bình thường) không định đánh giá để đảm bảo người bệnh hiểu các hướng dẫn.
- Bệnh nhân cần cảm nhận và hiểu được sự khác biệt giữa kích thích sắc nhọn (gây đau) và kích thích đầu tù (không đau).
- Xác định các vùng da bạn sẽ đánh giá, và đặt tư thế bệnh nhân thích hợp để bạn có thể khám vùng da đó dễ dàng.
- Nếu nghi ngờ rối loạn thần kinh ngoại biên một bên, nên so sánh các vùng tương tự ở hai bên. Xác định ranh giới của vùng “bình thường” và “bất thường” với cảm giác đau.
- Nếu bệnh nhân bị rối loạn cả ở hai bên, nên khám xong một chi trước khi chuyển sang chi còn lại.
- Bắt đầu từ ngọn chi (ở đầu ngón chân hoặc đầu ngón tay) và hướng đến gốc chi cho đến khi bệnh nhân cảm thấy cảm giác phân biệt đầu nhọn với đầu tù.

Thực hiện kỹ thuật
- Yêu cầu bệnh nhân nhắm mắt.
- Yêu cầu bệnh nhân cho bạn biết khi nào họ cảm thấy có kích thích bằng cách nói “sắc” hoặc “tù”.
- Chạm vào da của bệnh nhân bằng đầu nhọn hoặc đầu tù; áp lực phải đủ để hơi lõm vào da nhưng không làm tổn thương rách da.
- Nếu bệnh nhân không ghi nhận cảm giác, có thể khám lại vùng này nhưng không được tăng áp lực kích thích. Ghi kết quả “mất cảm giác”
- Nếu bệnh nhân có cảm nhận đầu “tù” khi sử dụng kích thích sắc nhọn, không được tăng áp lực kích thích; chỉ cần ghi lại câu trả lời là “không chính xác”.
- Tiếp tục quy trình khám theo các khoảng cách ngẫu nhiên cho đến khi xác định được ranh giới của cảm giác đau “bình thường” và “bất thường”. Tránh lặp lại các mẫu, ví dụ như sắc, tù, sắc, tù … (người bệnh có thể dự đoán).
- Kết quả: Các đáp ứng bất thường bao gồm không có khả năng phân biệt giữa các kích thích sắc nhọn và đầu tùhoặc không cảm thấy một trong hai kích thích trên.
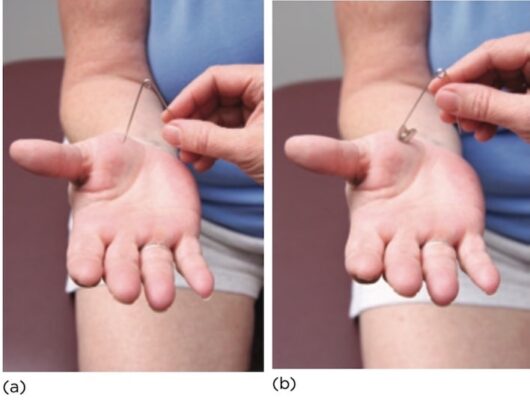
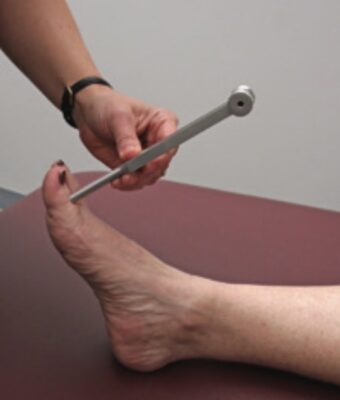
Cảm giác Rung
Đường dẫn truyền ở tủy sống:
- Cột sau
Dụng cụ cần thiết:
- Một âm thoa 128 Hz
Chuẩn bị:
- Hướng dẫn bệnh nhân những gì bạn sẽ làm và cách trả lời (ví dụ “có”, “không”. Nếu “có”, khi nào hết rung (“hết”).
- Bạn nên minh hoạ cảm giác rung trên phần lồi của xương ở vùng không định khám (như rãnh xương ức, cằm hoặc góc hàm dưới) để đảm bảo rằng bệnh nhân hiểu được cảm giác, cũng như hướng dẫn của bạn.
- Xác định các vùng cơ thể bạn sẽ đánh giá, và đặt tư thế bệnh nhân thích hợp để bạn có thể khám vùng đó dễ dàng.
- Đánh giá đầu xa trước. Nếu cảm giác rung ở đầu xa bình thường thì không cần kiểm tra các vùng gần.
Thực hiện kỹ thuật
- Yêu cầu bệnh nhân nhắm mắt.
- Yêu cầu bệnh nhân cho bạn biết khi nào cảm nhận được cảm giác rung.
- Kiểm tra độ chính xác của bệnh nhân bằng cách thực hiện một số thử nghiệm khi âm thoa không rung.
- Bắt đầu bằng cách đặt đầu âm thoa đang rung lên chỗ lồi xương xa nhất của chi thể, thường là khớp liên đốt xa của ngón tay trỏ hoặc khớp liên đốt của ngón chân cái
- Bằng cách giữ nhẹ ngón chân hoặc ngón tay đang được kiểm tra, bạn cũng có thể cảm nhận được sự rung.
- Các đáp ứng bất thường bao gồm không có khả năng cảm nhận được rung động hoặc chỉ ra rằng rung động đã dừng lại trong khi vẫn còn.
- Nếu không có cảm giác rung ở đầu xa của chi, hãy tiếp tục thực hiện theo hướng gốc chi cho đến khi cảm nhận được rung.
- Với chi dưới: thử cảm giác đến khớp bàn đốt (MTP) thứ nhất, mắt cá trong, lồi củ xương chày, gai chậu trước trên (ASIS).
- Với chi trên, hãy thử tiếp đến khớp liên ngón gần, bàn ngón (MCP), mỏm trâm trụ, mỏm khuỷu hoặc lồi cầu ngoài, mỏm cùng vai.
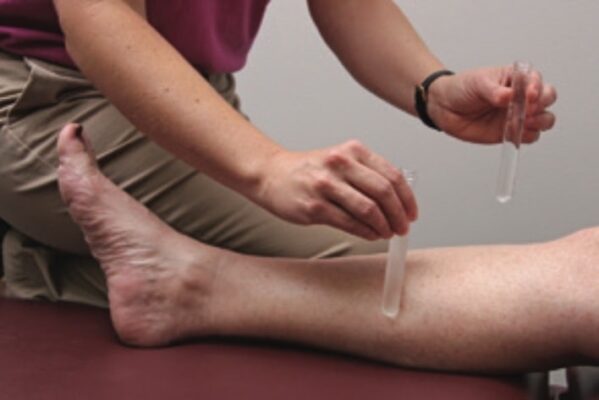
Cảm giác Nhiệt độ
Đường dẫn truyền ở tủy sống:
- Bó gai đồi thị (Lưu ý: Thử nghiệm này thường được bỏ qua nếu cảm giác đau còn nguyên vẹn.)
Dụng cụ cần thiết:
Các lựa chọn bao gồm:
- Hai ống nghiệm chứa nước nóng và lạnh
- Nước trong ống nghiệm nóng không được vượt quá 45°C để tránh làm bỏng bệnh nhân và tránh kích thích các thụ thể đau.
Chuẩn bị:
- Hướng dẫn bệnh nhân những gì bạn sẽ làm và cách trả lời (ví dụ “lạnh”, “nóng”. Nên minh hoạ trên một vùng có cảm giác bình thường để bệnh nhân hiểu rõ về những gì cần được cảm nhận.
- Xác định các vùng da bạn sẽ đánh giá và đặt tư thế bệnh nhân một cách thích hợp.
- Nếu bạn nghi ngờ bị rối loạn thần kinh ngoại biên một bên, nên so sánh các vùng tương tự ở bên bị ảnh hưởng và bên không bị ảnh hưởng. Xác định ranh giới của vùng cảm giác nhiệt độ “bình thường” và “bất thường”.
- Nếu cả hai chi đều bị ảnh hưởng, bạn nên hoàn thành đánh giá trên một chi trước khi chuyển sang chi còn lại. tôi. Bắt đầu từ ngọn chi (ở ngón chân hoặc ngón tay) và tiến đến gốc chi cho đến khi bệnh nhân có thể phân biệt được cảm giác kích thích lạnh và nóng.
Thực hiện kỹ thuật
- Yêu cầu bệnh nhân nhắm mắt.
- Yêu cầu bệnh nhân cho bạn biết khi nào họ cảm thấy một kích thích bằng cách chỉ ra “lạnh” hoặc “nóng”.
- Đặt nhẹ nhàng ống nghiệm lên da bệnh nhân. Duy trì kích thích trên da bệnh nhân ít nhất 2 giây.
- Tiếp tục thực hiện theo các khoảng cách ngẫu nhiên cho đến khi xác định được ranh giới của cảm giác nhiệt độ “bình thường” và “bất thường”. Tránh lặp lại kiểu lạnh, nóng, lạnh, nóng, v.v.
- Kết quả: Các đáp ứng bất thường bao gồm không có khả năng phân biệt giữa lạnh và nóng hoặc không có khả năng cảm nhận được sự hiện diện của kích thích.
Cảm giác Tư thế
Đường dẫn truyền ở tủy sống:
- Cột sau
Yêu cầu thiết bị:
- Không
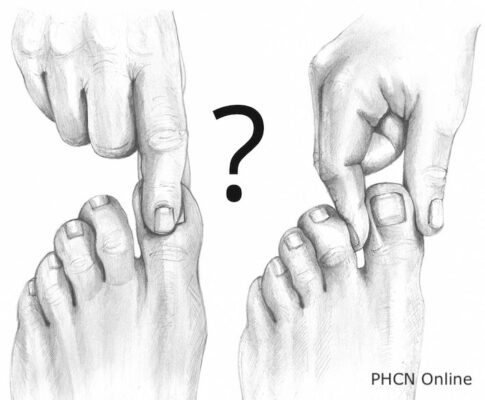
Đánh giá Tư thế Vị trí Khớp
Chuẩn bị:
- Hướng dẫn bệnh nhân những gì bạn sẽ làm và cách trả lời (ví dụ “lên” thường tương ứng với duỗi khớp, “xuống” thường tương ứng với gập khớp.
- Nên minh hoạ với bệnh nhân mở mắt, ở khớp không bị ảnh hưởng để đảm bảo rằng bệnh nhân hiểu được cảm giác của các vị trí, cũng như hướng dẫn của bạn.
- Xác định khớp sẽ đánh giá và đặt bệnh nhân ở tư thế thích hợp để dễ dàng lượng giá.
- Khám đầu xa trước, nếu cảm giác vị trí ở xa bình thường, không cần phải khám các khu vực đầu gần.
Thực hiện kỹ thuật
- Yêu cầu bệnh nhân nhắm mắt.
- Giữ ngón (tay, chân của bệnh nhân) cần đánh giá bằng hai ngón ở hai bên (tránh giữ ở đầu xa).
- Ở chi dưới, bắt đầu bằng khớp liên đốt của ngón chân cái (không dùng ngón khác vì thường ít cảm nhận chính xác).
- Ở chi trên, bắt đầu với các khớp liên ngón của một ngón tay.
- Di chuyển khớp đã chọn nhẹ nhàng sang vị trí lên hoặc xuống.
- Không cần phải di chuyển hết tầm. Người có chức năng cảm giác tư thế bình thường có thể phát hiện ra những thay đổi vị trí chỉ vài độ.
- Mỗi khớp đánh giá cần thực hiện vài lần. .
- Khớp cần phải được đưa trở lại vị trí bắt đầu (trung tính) giữa mỗi lần thử.
- Tránh lặp lại kiểu lên, xuống, lên, xuống, v.v.
- Nếu không có cảm giác cử động khớp ở phía xa của chi, hãy tiếp tục theo hướng gần cho đến khi cảm nhận được.
- Đối với chi dưới, tiến hành thử khớp bàn đốt, cổ chân và đầu gối.
- Đối với chi trên, tiến hành thử khớp bàn ngón, cổ tay và khuỷu tay.
Đánh giá Khoảng cách Khớp (Phản chiếu đối bên)
Chuẩn bị:
- Hướng dẫn bệnh nhân về những gì bạn sẽ làm và hoạt động cần thiết.
- Minh hoạ đánh giá trên một trợ lý hoặc đồng nghiệp cho bệnh nhân quan sát.
- Hỏi bệnh nhân xem họ có hiểu về đánh giá này không hoặc cần giải thích hoặc trình bày thêm.
- Xác định các khớp sẽ được đánh giá, và đặt bệnh nhân ở tư thế thích hợp.
- Đánh giá đầu xa trước. Nếu cảm giác khoảng cách khớp ở đầu xa bình thường thì không cần đánh giá các vùng đầu gần.
Thực hiện kỹ thuật
- Yêu cầu bệnh nhân nhắm mắt.
- Di chuyển ngón tay hoặc ngón chân của chi bình thường đến một tư thế cụ thể.
- Ở chi dưới, bắt đầu bằng ngón chân cái hoặc cổ chân.
- Ở chi trên, bắt đầu bằng ngón trỏ hoặc cổ tay.
- Yêu cầu bệnh nhân đặt tư thế chi cần khám giống chi bình thường. Nên thực hiện vài lần với các tư thế khác nhau.
- Nếu cảm giác tư thế mất ở đầu xa, hãy tiếp tục theo hướng gần cho đến khi bệnh nhân có thể phản chiếu chính xác vị trí của chi bình thường.
- Những bệnh nhân bị giảm cảm thụ bản thể khó thực hiện chính xác nếu không sử dụng thị giác.
- Lưu ý: Đánh giá này chỉ thực hiện được khi có một bên bình thường để phản chiếu (soi gương).
Nghiệm pháp Ngón tay chỉ Mũi (với mắt nhắm)
- Xem Lượng giá điều hợp.
- Những bệnh nhân bị giảm cảm thụ bản thể khó thực hiện chính xác nếu không sử dụng thị giác.
- Lưu ý: nghiệm pháp này có thể khó khăn (và do đó không giá trị) nếu bệnh nhân có khiếm khuyết về tầm vận động, sức mạnh hoặc khả năng điều hợp.
Cảm giác phân biệt (discriminative sensation)
Đường dẫn truyền ở tủy sống:
- Cột sau (kết với các phần của vỏ não)
Một số đặc điểm:
- Các bài kiểm tra về cảm giác phân biệt đòi hỏi phải tích hợp, phân tích và giải thích cảm giác sờ chạm, đè ép và vị trí trong vỏ não cảm giác. Bài viết mô tả 4 đánh giá – nhận biết đồ vật bằng sờ , nhận biết chữ viết (bằng xúc giá), phân biệt hai điểm và định vị trí điểm.
- Nếu bệnh nhân bị giảm cảm giác sờ chạm hoặc cảm giác tư thế vị trí nặng, kết quả của bệnh nhân trong các bài kiểm tra này có thể sẽ kém.
- Nếu cảm giác xúc giác và cảm giác tư thế vị trí của bệnh nhân tốt hoặc chỉ bị giảm độ nhẹ, một phát hiện bất thường trong bất kỳ đánh giá nào sau đây có thể cho thấy có tổn thương ở vỏ não cảm giác thân thể.
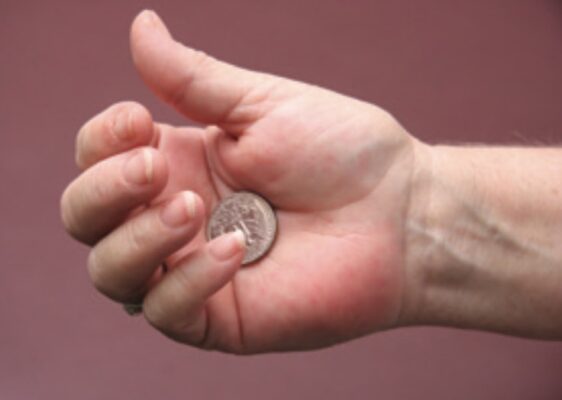
Nhận biết đồ vật bằng sờ chạm (stereognosis)
Dụng cụ cần thiết:
- Các đồ vật quen thuộc với hầu hết mọi người (kẹp giấy, đồng xu, bông gòn, chìa khóa, dây chun)
Thực hiện kỹ thuật
- Yêu cầu bệnh nhân nhắm mắt lại và xoè một bàn tay (bắt đầu với bên lành; nếu cả hai bên đều bị ảnh hưởng, hãy bắt đầu với tay thuận).
- Đặt đồ vật vào lòng bàn tay bệnh nhân và yêu cầu bệnh nhân xác định đồ vật.
- Bệnh nhân có thể cầm hoặc thao tác vật đó, nhưng chỉ trong bàn tay được đánh giá.
- Thực hiện một số thử nghiệm trên cả hai tay bằng các đồ vật khác nhau.
- Có thể kiểm tra khả năng phân biệt tốt bằng cách yêu cầu bệnh nhân xác định mặt “ngửa” hoặc mặt “sấp” của đồng xu hoặc xác định loại đồng xu nào đang được giữ.
- Không có khả năng xác định các đồ vật thông thường được gọi là mất nhận biết đồ vật bằng sờ (astereognosis).
Nhận biết chữ viết bằng sờ (graphesthsia)
Dụng cụ cần thiết:
- Đầu cùn của bút hoặc vật tương tự
Thực hiện kỹ thuật
- Minh hoạ khi bệnh nhân mở mắt để họ hướng về “tờ giấy” mà bạn sẽ viết trên đó (da của bệnh nhân) lên trên hoặc xuống dưới .
- Yêu cầu bệnh nhân nhắm mắt và xoè một bàn tay (bắt đầu với bên lành; nếu cả hai bên bị ảnh hưởng, bắt đầu bằng tay thuận).
- Vẽ một số/chữ viết lớn vào lòng bàn tay bệnh nhân.
- Thực hiện một số thử nghiệm trên cả hai tay, sử dụng các số khác nhau.
- Nếu bệnh nhân không nhận biết chính xác, hãy thử test trên cẳng tay.
- Không có khả năng xác định các số được vẽ trên da được gọi là agraphesthesia.
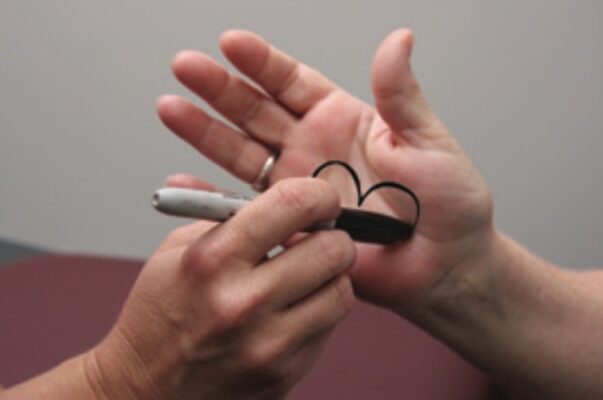
Phân biệt hai điểm
Dụng cụ cần thiết:
- Hai kẹp giấy (uốn thẳng để tạo đầu nhọn) hoặc một dụng cụ phân biệt hai điểm chuyên biệt
Thực hiện kỹ thuật
- Yêu cầu bệnh nhân nhắm mắt và xoè một bàn tay (bắt đầu bằng bên lành; nếu cả hai bên đều bị ảnh hưởng, bắt đầu với tay thuận).
- Chạm đồng thời hai điểm lên búp của một ngón tay, và hỏi bệnh nhân có cảm nhận thấy một hay hai điểm.
- Chạm luân phiên với một và hai điểm theo kiểu ngẫu nhiên ở một số vị trí trên ngón tay và bàn tay.
- Bình thường có thể phân biệt hai điểm riêng biệt cách nhau 5 mm trên búp các ngón tay. Ở các vùng khác của cơ thể, khoảng cách bình thường này thay đổi.

Định vị điểm sờ chạm (Point Localization)
Dụng cụ cần thiết:
- Không
Thực hiện kỹ thuật
- Yêu cầu bệnh nhân nhắm mắt.
- Chạm nhẹ vào một vùng trên da của bệnh nhân.
- Yêu cầu bệnh nhân mở mắt và sau đó chỉ vào nơi mà bạn đã chạm vào.
- Lặp lại động tác này ở cả hai bên và các vùng khác nhau trên cơ thể.
- Những người có cảm giác sờ nhẹ bình thường và vỏ não cảm giác thân thể bình thường có thể thực hiện điều này với độ chính xác tốt.
XEM VIDEO: