- Tên tiếng Anh: Traumatic Brain Injury, viết tắt TBI/CTSN
- Từ đồng nghĩa: Chấn thương đầu: Head injury
- Mã ICD-10:
- S06.0: Chấn động não (concussion)
- S06.1: Phù não do chấn thương
- S06.2: Tổn thương não lan tỏa
- S06.3: Tổn thương não khu trú
- S06.4: Chảy máu trên (ngoài) màng cứng
- S06.5: Chảy máu dưới màng cứng do chấn thương
- S06.6: Chảy máu dưới màng nhện do chấn thương
- S06.7: Tổn thương nội sọ có hôn mê kéo dài
- S06.8: Tổn thương nội sọ khác
- S06.9: Tổn thương nội sọ, không đặc hiệu
Bài viết chỉ đề cập đến những vấn đề liên quan đến PHCN bệnh nhân chấn thương sọ não, không bao gồm các thông tin liên quan đến chẩn đoán và xử trí cấp cứu, ngoại khoa.
ĐẠI CƯƠNG
Định nghĩa
Chấn thương sọ não (CTSN) là tác động lên não từ một lực vật lý bên ngoài dẫn đến khiếm khuyết, khuyết tật chức năng hoặc điều chỉnh không phù hợp về tâm lý xã hội tạm thời hoặc vĩnh viễn.
Chấn động não (concussion): “một hội chứng lâm sàng đặc trưng bởi sự thay đổi tức thời và nhất thời trong chức năng não, bao gồm thay đổi trạng thái tinh thần và mức độ ý thức, do tác động lực cơ học hoặc chấn thương”.
Dịch tễ học
- CTSN là một trong những nguyên nhân chính dẫn đến chết do tổn thương não tại các đơn vị điều trị tích cực. Các ước tính hiện tại của Tổ chức Y tế Thế giới cho thấy CTSN là nguyên nhân gây tử vong và tàn tật đứng hàng thứ ba vào năm 2020.
- Theo độ tuổi, tỷ lệ khám cấp cứu, nhập viện và tử vong thứ phát do CTSN cao nhất lần lượt là ở những người 75 tuổi trở lên, 0 đến 4 tuổi và những người từ 15 đến 24 tuổi.
- CTSN thường xảy ra hơn ở nam giới so với nữ giới (khoảng 1,4 lần).
- Té ngã là nguyên nhân thường gây CTSN nhất ở trẻ em (0 đến 14 tuổi) và người già (trên 75 tuổi), trong khi tai nạn giao thông là nguyên nhân thường gặp nhất ở những người từ 15 đến 44 tuổi. Các nguyên nhân thường gặp khác là bị đánh/va vào vật và bị tấn công.
- Về hậu quả, tổn thương đụng dập não (contusion) có xu hướng liên quan đến té ngã, và chấn thương lan tỏa thường gặp hơn trong các vụ tai nạn giao thông tốc độ cao.
Sinh lý bệnh
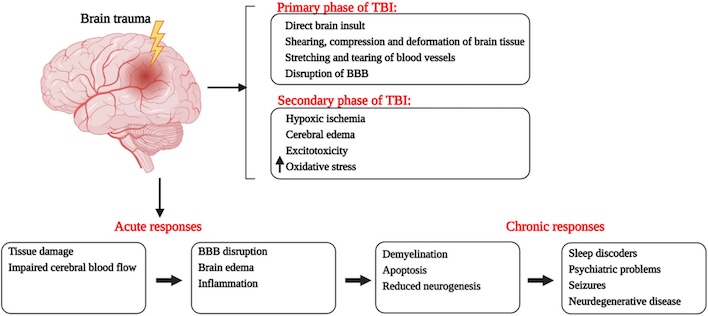
Quá trình sinh lý bệnh của CTSN thường được chia thành tổn thương nguyên phát, là tổn thương não gây ra tại thời điểm bị tác động và tổn thương thứ phát, có thể được xem là tổng hợp của tổn thương sinh hóa hoặc sinh lý phát triển trong khoảng thời gian hàng giờ, ngày, tuần và có lẽ hàng tháng sau tổn thương ban đầu.
- Tổn thương nguyên phát là do các lực bên ngoài như do va chạm trực tiếp, thay đổi tốc độ nhanh, chấn thương đâm xuyên hoặc chấn thương do nổ. Hậu quả là tổn thương đụng dập não, đứt rách, tổn thương mạch máu và các tổn thương trụ trục lan tỏa (diffuse axonal injury, DAI).
- Tổn thương khu trú có thể ngay tại nơi va đập (coup), đôi khi có thể gây đụng giập ở phía đối diện (contrecoup). Thường do tăng tốc- thoái tốc, các tổn thương thường ở hai bên. Vị trí thường gặp là thuỳ trán trước/ hốc mắt hoặc thuỳ thái dương trước dưới, ảnh hưởng đến nhận thức và cảm giác- vận động cục bộ.
- Tổn thương trụ trục lan toả (DAI) có thể được hiểu như là một rối loạn do gián đoạn dẫn truyền lan tỏa do kéo căng trụ trục, làm tổn thương mạng lưới kích thích và ức chế. Tổn thương ảnh hưởng đến các cấu trúc sâu của não, thể chai, các đường dẫn truyền dài. Cơ chế thường là do gia tốc, thoái tốc lúc va đập cộng thêm lực xoắn (xoay quanh trục) và giằng. CT có thể thấy những tổn thương xuất huyết nhỏ ở chỗ nối chất xám- chất trắng và thể chai, các nhân xám và thân não.
- Các tổn thương do hoả khí hoặc vật sắc nhọn có thể gây các tổn thương đâm xuyên, làm tổn thương não trên đường đi và tạo các lực xé hoặc kéo căng mô não ở xa.
- Tổn thương thứ phát liên quan đến tiến triển của tổn thương trong não nguyên phát và các ảnh hưởng ngoài não, như phù não, giải phóng các chất dẫn truyền thần kinh kích thích độc hại, tổn thương do các gốc tự do, hạ huyết áp, rối loạn chuyển hoá, và thiếu máu cục bộ.
Phân loại
Theo tổn thương giải phẫu
- CTSN kín: màng cứng còn nguyên vẹn
- CTSN hở: màng cứng bị rách
- CTSN xuyên thấu (penetrating): ngoại vật đâm xuyên màng cứng và vào não
Theo độ lan rộng:
- Tổn thương khu trú bao gồm đứt rách, vỡ xương sọ, dập não, chảy máu trong não.
- Các tổn thương lan toả bao gồm tổn thương do thiếu máu cục bộ, tổn thương trụ trục lan toả (DAI), phù não và các thay đổi hoá học thần kinh lan toả.
Theo mức độ trầm trọng
| Độ trầm trọng của chấn thương | Điểm hôn mê Glasgow | Thời gian quên sau chấn thương (PTA) | Thời gian mất ý thức (LOC) |
|---|---|---|---|
| Nhẹ | 13-15 | <1 ngày | < 30 phút |
| Vừa | 9-12 | 1-6 ngày | 30 phút – 24 giờ |
| Nặng | 3-8 | >= 7 ngày | >24 giờ |
Chẩn đoán và lượng giá
Các triệu chứng cơ năng
Các triệu chứng có thể thay đổi tùy theo mức độ nghiêm trọng của chấn thương và giai đoạn hồi phục. Bệnh sử của bệnh nhân cần bao gồm tóm tắt chi tiết về cơ chế chấn thương, các bệnh lý kèm theo, thang điểm Hôn mê Glasgow ban đầu, thời gian hôn mê (nếu có) và thời gian mất trí nhớ sau chấn thương. Tuy nhiên, điểm số Glasgow Coma Scale có thể không hoàn toàn chính xác bởi các yếu tố gây nhiễu như chấn thương tủy sống đồng thời, thuốc an thần, đặt ống nội khí quản hoặc các chấn thương liên quan khác. Các chấn thương ngoài sọ (chẳng hạn như gãy xương tay chân, chấn thương lồng ngực hoặc bụng), xảy ra trong khoảng 35% các trường hợp, có liên quan đến tỷ lệ tổn thương não thứ phát cao hơn.
Những người bị chấn động não (nghĩa là CTSN nhẹ) thường phàn nàn nhất về:
- các vấn đề nhận thức (khó suy nghĩ rõ ràng, suy nghĩ chậm chạp, khó tập trung, cảm giác bị lẫn lộn),
- các vấn đề thể chất (nhức đầu, thay đổi thị lực, buồn nôn và nôn, chóng mặt, nhạy cảm với ánh sáng hoặc tiếng ồn, các vấn đề về thăng bằng và cảm thấy mệt mỏi),
- các vấn đề về cảm xúc – hành vi (dễ bị kích thích, buồn bã, cảm xúc không ổn định, lo lắng)
- rối loạn giấc ngủ.
Bệnh nhân bị chấn thương nặng và rối loạn ý thức đáng kể thường có thể không có triệu chứng chủ quan. Sau chấn thương não nặng, nhiều người bệnh CTSN có thể tiến triển qua các giai đoạn ý thức khác nhau bao gồm các giai đoạn hôn mê, tình trạng thực vật (Vegetative State, VS), Quên sau Chấn thương (PTA) cho đến khi họ trở lại trạng thái ý thức đầy đủ. Một số người bệnh sẽ vẫn còn ở trong tình trạng thực vật và có thể được xem là rối loạn ý thức kéo dài (prolonged disorders of consciousness, PDOC), nghĩa là tồn tại lâu hơn 4 tuần.
Sau giai đoạn hồi phục cấp tính, những người bị CTSN vừa hoặc nặng có thể có các triệu chứng bao gồm co giật, co cứng, co rút, thay đổi thị giác, xoàng đầu hoặc chóng mặt và thay đổi khứu giác. Những dấu hiệu này có thể là kết quả của chấn thương dây thần kinh sọ hoặc rối loạn chức năng xử lý trung tâm. Cũng có thể có các triệu chứng của rối loạn thần kinh tự chủ (dysautonomia) khi theo dõi ngoại trú. Hội chứng này được đặc trưng bởi tăng nhiệt độ cơ thể, nhịp tim nhanh, thở nhanh, tăng trương lực và đổ mồ hôi nhiều. Các triệu chứng muộn có thể bao gồm giảm trí nhớ, rối loạn chức năng điều hành, đau đầu, khó ngủ, tâm trạng dễ thay đổi, trầm cảm, thờ ơ, khó chú ý, ức chế trong quan hệ xã hội, rối loạn chức năng tình dục, lo lắng, bốc đồng, mệt mỏi và khó kiểm soát vận động thô và vận động tinh.
Khám lâm sàng
Thăm khám đầy đủ một bệnh nhân CTSN cần bao gồm lượng giá tất cả các khiếm khuyết về nhận thức, hành vi, thần kinh, và cơ xương khớp. Cần theo dõi diễn tiến các triệu chứng thường xuyên trong quá trình PHCN vì tình trạng thần kinh nặng lên có thể chứng tỏ bệnh lý nội sọ mới, và sự cải thiện hàm ý khả năng cải thiện chức năng.
Lượng giá về hoạt động thể chất của những người bệnh CTSN cần bao gồm:
Các triệu chứng
- Như đau đầu, mệt mỏi, đau cơ xương khớp hoặc thần kinh khác
Tình trạng nhận thức, giao tiếp, cảm xúc, hành vi
- Độ tỉnh táo/thức tỉnh
- Chú ý
- Trí nhớ ngắn hạn
- Đánh giá/suy luận
- Giải quyết vấn đề
- Giao tiếp
- Tâm trạng, cảm xúc,
- Hành vi bất thường
XEM THÊM: CHỨC NĂNG ĐIỀU HÀNH VÀ RỐI LOẠN CHỨC NĂNG ĐIỀU HÀNH.
Các khiếm khuyết về vận động:
- Giảm tầm vận động khớp, co rút
- Yếu cơ và liệt.
- Bất thường trương lực cơ (co cứng).
- Thất điều/giảm điều hợp.
- Vận động chức năng
- Thay đổi và giữ tư thế cơ thể
- Mang, di chuyển và thao tác với đồ vật
- Đi lại và di chuyển (gồm cả bò, leo trèo, chạy, nhảy và bơi) và dụng cụ trợ giúp nếu có
- Khó nuốt.
- Động kinh.
Các khiếm khuyết về giác quan, cảm giác:
- Nghe/nhìn
- Cảm giác
Tổn thương cột sống cổ có thể phối hợp với CTSN, đặc biệt ở những bệnh nhân có điểm Hôn mê Glasgow dưới 8 và có thể là nguyên nhân của một số triệu chứng của bệnh nhân. Cần phát hiện sớm để đánh giá chính xác mức độ nghiêm trọng của tổn thương và xác định chương trình điều trị.
Kết hợp thăm khám bởi một chuyên gia tâm lý- tâm thần có vai trò quan trọng trong đánh giá chính xác các khiếm khuyết về nhận thức, hành vi và hỗ trợ điều trị khi những vấn đề này là quan trọng.
Thăm dò chẩn đoán
Hình ảnh học
X quang tiêu chuẩn:
- Chụp sọ thẳng nghiêng, chụp hàm mặt, chụp cột sống cổ là bắt buộc trong tất cả các trường hợp CTSN. Khi phát hiện có đường vỡ xương ở hộp sọ mà tri giác xấu đi có nghĩa là bệnh nhân có máu tụ ngoài màng cứng dưới đường vỡ.
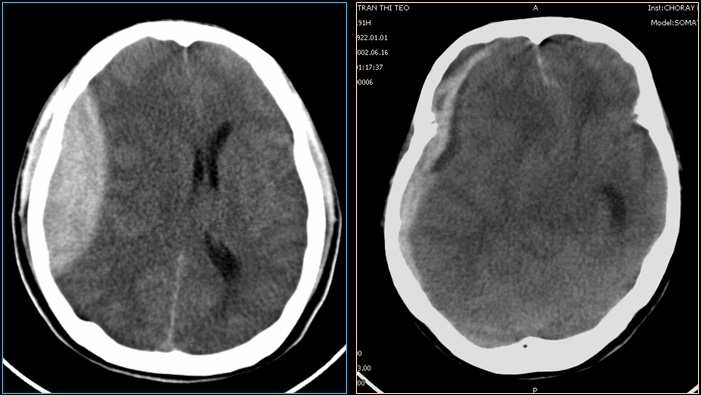
Chụp cắt lớp vi tính và Cộng hưởng từ:
Các nghiên cứu và hướng dẫn trước đây đã khuyến nghị chụp cắt lớp vi tính (CT) cho tất cả bệnh nhân CTSN có thang điểm Hôn mê Glasgow là 14 và 15 khi có các yếu tố nguy cơ, chẳng hạn như nôn, lớn tuổi, thời gian mất trí nhớ, cơ chế chấn thương, suy giảm chức năng thần kinh hoặc dùng thuốc chống đông máu (Bảng). CT sọ não cũng được sử dụng để theo dõi diễn tiến và đánh giá não úng thuỷ. MRI có độ phân giải cao hơn CT, có thể cung cấp thông tin bổ sung về các tổn thương và theo dõi các thay đổi theo thời gian.
| Nôn mửa |
| Đau đầu dữ dội |
| Tuổi> 60 tuổi |
| Rối loạn đông máu hoặc dùng thuốc chống đông |
| Chấn thương trên xương đòn với các dấu hiệu lâm sàng của vỡ xương sọ |
| Tiếp tục quên (mất trí nhớ) sau chấn thương hoặc quên ngược chiều (retrograde amnesia) lâu hơn 30 phút |
| Không rõ cơ chế chấn thương hoặc nhiễm độc với ma túy hoặc rượu |
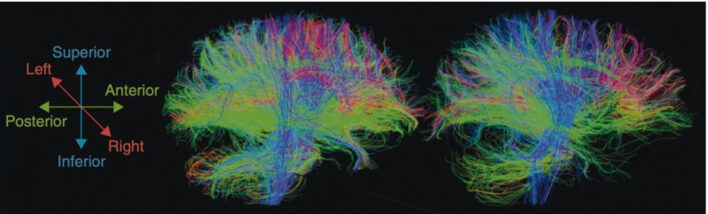
Các thăm kỹ thuật chẩn đoán hình ảnh khác
- Ở những bệnh nhân có những phát hiện bình thường về hình ảnh thần kinh, chụp cộng hưởng từ khuếch tán sức căng (DTI – diffusion tensor imaging) đang nổi lên như một công cụ chẩn đoán tiềm năng cho chấn thương não nhẹ, vì nó có thể phát hiện những thay đổi vi cấu trúc ở chất trắng (Hình 3) .
- Các thăm dò phức tạp hơn đã được đưa ra, bao gồm chụp cắt lớp vi tính phát xạ đơn photon, chụp cộng hưởng từ chức năng và chụp cắt lớp phát xạ positron, nhưng phần lớn, chúng ít được sử dụng trên lâm sàng để đánh giá các hạn chế về chức năng do chấn thương gây ra.
- Mặc dù tiềm năng của các kỹ thuật hình ảnh mới, chẩn đoán CTSN chủ yếu vẫn là dựa vào lâm sàng.
Tại thời điểm theo dõi bệnh nhân ngoại trú, có thể cần phải nhắc nhở bệnh nhân và người chăm sóc của họ về những hạn chế của các kỹ thuật chẩn đoán này và nên xem các khả năng chức năng của bệnh nhân như là thước đo quan trọng về mức độ tổn thương. Nói chung, theo dõi hình ảnh học tiếp theo chỉ hữu ích nếu bệnh nhân có tiến triển quá chậm hoặc có biểu hiện suy giảm chức năng. Hình ảnh học trong trường hợp này có thể hữu ích để xác định các tổn thương mới hoặc đang lan rộng. Nếu không, hình ảnh học thường ít có ích lợi.
Chất đánh dấu sinh học
Việc sử dụng chất đánh dấu sinh học để lượng giá mức độ tổn thương não toàn bộ và xác định vị trí tổn thương não là rất hứa hẹn, mặc dù ít được sử dụng trên lâm sàng thường lệ. Những chất đánh dấu này có thể hữu ích ở những bệnh nhân CTSN nhẹ với hình ảnh học bình thường, cũng như ở những bệnh nhân không thể đánh giá chính xác mức độ nghiêm trọng của tổn thương do các yếu tố gây nhiễu đã đề cập ở trên.
Các chất đánh dấu sinh học quan trọng liên quan đến nhận thức bao gồm acetylcholine, glutamate, dopamine, serotonin (5-HT), axit gamma aminobutyric, chất P (SP), amyloid-β (Aβ) và protein dưỡng thần kinh S100B. Những dấu ấn này có thể sớm được sử dụng lâm sàng như một phương pháp hỗ trợ chẩn đoán thần kinh trong lượng giá sớm tổn thương nguyên phát và tiến triển trong chấn thương sọ não và thiếu máu não cục bộ.
Các công cụ đánh giá chức năng
- Một trong những công cụ chẩn đoán tốt nhất là Thang điểm hôn mê Glasgow, được sử dụng cho đánh giá ban đầu về mức độ nghiêm trọng của chấn thương. Xem lại điểm Glasgow ban đầu này sẽ giúp xác định mức độ tổn thương và tiên lượng.
- Sau giai đoạn cấp, khi đánh giá chức năng cơ sở ngoại trú, tiến trình có thể được đo lường bằng các thang đo cụ thể như chỉ số Barthel, FIM, thử nghiệm đi 10 m (10-meter walking test), test 9 lỗ…
- Một số thang đo khiếm khuyết cụ thể:
- Chức năng nhận thức: Rancho Los Amigos
- Chứng hay quên sau chấn thương (PTA) cũng rất quan trọng đối với tiên lượng và có thể được đánh giá bằng Bài kiểm tra Định hướng và Quên của Galveston (Galveston Orientation and Amnesia Test), Orientation Log (O-Log), Thang đo Westmead PTA.
- Kích động: có thể được lượng giá bằng Thang đo Hành vi Kích động (Agitated Behavior Scale)
- Đánh giá hậu quả:
- Thang điểm hậu quả Glasgow mở rộng (Extended Glasgow Outcome Scale, E-GOS),
- Thang đo Đánh giá Khuyết tật (Disability Rating Scale, DRS),
- Bảng câu hỏi Hoà nhập cộng đồng (Community Integration Questionnaire, CIQ).
HẬU QUẢ VÀ TIÊN LƯỢNG
Các yếu tố Tiên lượng sớm
Các nghiên cứu chẩn đoán ban đầu có thể cung cấp thông tin về mức độ trầm trọng của chấn thương và sẽ có ý nghĩa tiên lượng.
- Các yếu tố tiên lượng độc lập đối với kết quả của bệnh nhân CTSN vừa đến nặng bao gồm tuổi, điểm vận động của Thang điểm hôn mê Glasgow, phản ứng đồng tử, các đặc điểm của chụp cắt lớp vi tính và xuất huyết dưới nhện.
- Các yếu tố tiên lượng khác bao gồm hạ huyết áp, thiếu oxy, các thành phần mắt và lời nói của Thang điểm hôn mê Glasgow, tăng đường huyết, giảm tiểu cầu, nồng độ hemoglobin thấp và các phát hiện CT.
- Khó có khả năng hồi phục tốt nếu:
- Thời gian đến khi tuân theo mệnh lệnh dài hơn 1 tháng;
- Thời gian quên sau chấn thương kéo dài hơn 3 tháng;
- Tuổi >= 65
- Ít khi bị khuyết tật nặng nếu:
- Thời gian đến khi tuân theo mệnh lệnh <2 tuần
- Thời gian quên sau chấn thương ngắn hơn 2 tuần
Các Hạn chế Chức năng
Về vận động
Bệnh nhân có thể gặp khó khăn với khả năng vận động di chuyển và tự chăm sóc bản thân do yếu cơ hoặc điều hợp kém ở chi trên hoặc chi dưới. Khả năng di chuyển an toàn cũng có thể bị cản trở do nhận thức kém, bao gồm các khiếm khuyết trong lập kế hoạch và kiểm soát xung động kém.
Về hành vi
Nhiều bệnh nhân thường có những thay đổi tinh vi hoặc rõ rệt về tính tình làm thay đổi mối quan hệ với những người khác. Các vấn đề có thể là bắt đầu phản ứng, gây hấn bằng lời nói hoặc thể chất, thay đổi kiểm soát cảm xúc, ngăn cản xã hội, trầm cảm, thờ ơ, giảm cảm giác về giá trị bản thân và thay đổi chức năng tình dục.
Về xã hội
Bệnh nhân thường không thể trở lại làm việc ở mức chức năng trước đây của họ. Do đó, họ có thể phải chịu áp lực kinh tế đáng kể và có thể gặp khó khăn trong các mối quan hệ của họ, bao gồm cả hôn nhân và gia đình. Các thành viên trong gia đình có thể hữu ích trong việc xác định các vấn đề như cách ly xã hội, trầm cảm và giận dữ.
Một số biến chứng tiềm ẩn
- Động kinh: Nguy cơ cao nhất ngay sau chấn thương nhưng vẫn tồn tại trong nhiều năm.
- Viêm phổi hít: Ngay sau khi bị thương, do rối loạn nuốt.
- Ngưng thở khi ngủ: là một vấn đề ở giai đoạn sớm. Nếu không được điều trị, nó có thể làm trầm trọng thêm các triệu chứng của CTSN.
- Huyết khối tĩnh mạch sâu: cần dự phòng và phát hiện sớm
- Loét ép, đặc biệt bệnh nhân hôn mê, nằm giường kéo dài
- Co rút, nhất là bệnh nhân co cứng nặng
- Cốt hoá lạc chỗ
- Rối loạn kiểm soát tiểu và nhiễm trùng đường tiểu
- Các rối loạn nội tiết thần kinh: giảm GH, hội chứng tiết ADH không phù hợp, đái tháo nhạt, vô kinh thứ phát, chảy sữa, to vú ở nam. Các thiếu hụt hormon thường gặp là từ vùng tuyến yên (suy tuyến yên, đặc biệt là tuyến yên trước).
XEM THÊM: CỐT HOÁ LẠC CHỖ : BỆNH NGUYÊN, CHẨN ĐOÁN VÀ XỬ TRÍ
XEM THÊM: CASE STUDY PHYSIOTHERAPY 1.4 BỆNH NHÂN CHẤN THƯƠNG SỌ NÃO, GIAI ĐOẠN CẤP
XEM TIẾP: CHẤN THƯƠNG SỌ NÃO. PHẦN 2: ĐIỀU TRỊ VÀ PHỤC HỒI CHỨC NĂNG