Nhân một học viên bị viêm ngang tuỷ cổ cận nhiễm, Minh Dat Rehab biên dịch bài này để bạn đọc tham khảo thêm.
Ghi chú: Từ hay dùng trên lâm sàng là viêm tuỷ cắt ngang, nhưng đúng hơn là viêm tuỷ ngang (transverse myelitis)
Mã ICD-10:
- G37.3: Viêm tủy ngang cấp tính trong bệnh mất myelin của hệ thần kinh trung ương
- G82.2: Liệt hai chi dưới, không xác định
- G82.5: Liệt tứ chi, không xác định
XEM THÊM: ĐẠI CƯƠNG TỔN THƯƠNG TUỶ SỐNG DO CHẤN THƯƠNG
BỆNH LÝ
Định nghĩa
Viêm tủy cắt ngang (VTCN) là tình trạng viêm khu trú ở tủy sống dọc theo một hoặc nhiều mức khoanh tuỷ mà không có tổn thương chèn ép. Tình trạng viêm này có thể gây tổn thương myelin của sợi tế bào thần kinh, dẫn đến rối loạn chức năng thần kinh bao gồm yếu cơ, giảm cảm giác và các vấn đề về thần kinh tự chủ bao gồm đường ruột và bàng quang.
Chẩn đoán có thể kèm theo các thuật ngữ vô căn (không tìm thấy nguyên nhân cụ thể do vi khuẩn, vi rút hoặc nguyên nhân gây viêm rõ ràng khác), hoặc thứ phát (khi có bệnh trước đó hoặc bệnh liên quan).
Các mô tả thường gặp khác bao gồm cấp tính, cấp tính một phần, cấp tính hoàn toàn và kéo dài.
Viêm tuỷ cắt ngang có thể tái phát, và tái phát dường như phổ biến hơn với viêm tuỷ cắt ngang cấp tính một phần
Dịch tễ học, nguyên nhân
Hiện có rất ít nghiên cứu thống kê và việc phân tích so sánh hoặc tổng hợp tài liệu rất khó khăn do VTCN có nhiều kiểu biểu hiện khác nhau.
Tuy nhiên, có vẻ như viêm tuỷ cắt ngang cấp tính rất hiếm, chỉ có 1400 trường hợp mới hàng năm ở Hoa Kỳ, hay 1,34 đến 4,6 trường hợp trên một triệu dân số mỗi năm.
Tỷ lệ bệnh nhân là nữ chiếm ưu thế (khoảng 60% đến 75%). Về lứa tuổi, có phân bố tăng cao ở hai độ tuổi (20 và 40).
Một nghiên cứu hồi cứu đa trung tâm của Pháp năm 2005 trên 288 bệnh nhân viêm tuỷ cắt ngang cấp tính cho thấy các nguyên nhân do bệnh hệ thống (lupus ban đỏ hệ thống, hội chứng Sjögren, hội chứng kháng phospholipid) chiếm 20,5%, nhồi máu tủy sống chiếm 18,8%, bệnh xơ cứng rải rác 10,8%, nhiễm trùng hoặc cận nhiễm trùng 17,3%, viêm tủy thị thần kinh 17% và viêm tuỷ cắt ngang cấp tính vô căn 15,6%.
Một nghiên cứu khác năm 2012 ở Pháp với viêm tuỷ cắt ngang cấp tính một phần đã báo cáo nguyên nhân của các trường hợp là 62% bệnh xơ cứng rải rác, 1% viêm tủy sau nhiễm trùng, 1% viêm tủy thần kinh thị giác, 1% hội chứng Sjögren và 34% không xác định hoặc vô căn.
Những bệnh nhân mắc viêm tuỷ cắt ngang liên quan đến bệnh xơ cứng rải rác, viêm tuỷ cắt ngang sau nhiễm trùng hoặc viêm tuỷ cắt ngang vô căn thường trẻ hơn, trong khi những bệnh nhân mắc viêm tuỷ cắt ngang liên quan đến nhồi máu tủy sống hoặc do ảnh hưởng muộn của bức xạ thì lớn tuổi hơn.

CHẨN ĐOÁN
Triệu chứng
- Khởi phát của viêm tuỷ cắt ngang có thể cấp tính (trong vòng vài giờ hoặc vài ngày) hoặc bán cấp (từ 1 đến 4 tuần). Khoảng thời gian từ khi khởi phát đến khi yếu cơ tối đa ở bệnh viêm tuỷ cắt ngang vô căn đã được báo cáo là dao động từ 10 giờ đến 28 ngày, trung bình là 5 ngày. Các trường hợp có biểu hiện bán cấp, tiến triển qua nhiều ngày đến vài tuần và tăng dần, có liên quan đến tiên lượng tốt đến khá. Các trường hợp biểu hiện cấp tính và tối cấp kèm theo đau lưng có kết quả kém hơn.
- Bệnh nhân bị viêm tuỷ cắt ngang có thể đến phòng khám cấp cứu hoặc nhập viện với tình trạng yếu chân tay, giảm cảm giác, đau và các khó khăn liên quan đến đại, tiểu tiện.
- Yếu cơ có thể chỉ ảnh hưởng đến hai chi dưới hoặc cả tứ chi với mức độ nghiêm trọng khác nhau (hoàn toàn hoặc không hoàn toàn). Mức tuỷ sống trên lâm sàng thường tương ứng với vị trí tổn thương, nhưng các dấu hiệu ở chi dưới không loại trừ tổn thương ở mức tuỷ cổ.
- Các bất thường về cảm giác có thể gồm quá nhạy cảm, tê, cảm giác kiến bò, lạnh, nóng rát hoặc như thắt chặt.
- Đau là triệu chứng phổ biến (gặp ở ⅓ đến ½ bệnh nhân), và có thể ở trung tâm (đau nhức khu trú ở vùng cột sống) hoặc có đặc tính rễ thần kinh.
- Các rối loạn bàng quang và đường ruột có thể bao gồm tăng tần suất đi tiêu hoặc đi tiểu, bí tiểu và không tự chủ.
- Tiền sử, bao gồm tiền sử bệnh lý, gia đình và xã hội chi tiết, có thể tiết lộ các triệu chứng của nhiễm trùng gần đây, tình trạng suy giảm miễn dịch hoặc bệnh tự miễn, tổn thương choán chỗ, bệnh mất myelin, du lịch, tiêm chủng, chấn thương, động vật hoặc côn trùng cắn…
Khám lâm sàng
- Cần thực hiện khám lâm sàng mang tính hệ thống, chung, cũng như thăm khám kỹ về thần kinh.
Khám thần kinh:
- Các dấu hiệu bất thường về thần kinh có thể phát hiện là yếu cơ, thay đổi cảm giác (kim châm, sờ nhẹ, nhiệt độ, rung, cảm giác tư thế vị trí), trương lực cơ, phản xạ căng cơ, điều hợp và chức năng đường ruột và bàng quang.
- Cần xác định mức tổn thương, tổn thương là hoàn toàn hay không.
- Những thay đổi ảnh hưởng đến não, chẳng hạn như rối loạn chức năng nhận thức, các bất thường về thần kinh sọ và thị giác, thường không được thấy ở bệnh viêm tuỷ cắt ngang vô căn.
XEM THÊM:
KHÁM THẦN KINH CHI TRÊN Ở MỨC KHOANH TUỶ VÀ RỄ CỔ
KHÁM THẦN KINH CHI DƯỚI Ở MỨC RỄ VÀ KHOANH TUỶ
Khám tổng thể và các cơ quan khác
- Sốt, nhịp tim nhanh và thở nhanh có thể chỉ ra nguyên nhân nhiễm trùng.
- Nhiễm trùng, bệnh tự miễn và các tình trạng khác gây viêm tủy sống cấp tính cũng có thể biểu hiện ở các hệ thống khác của cơ thể. Do đó cần đánh giá các hệ thống hô hấp, tim mạch, tiêu hóa và tiết niệu cũng như hệ thống cơ xương khớp và da.
- Những dấu hiệu bất thường sẽ giúp xác định mức tuỷ sống liên quan, định hướng xét nghiệm chẩn đoán và giúp loại trừ các chẩn đoán khác.
Sự hồi phục thường liên quan đến biểu hiện lâm sàng và có thể hoàn toàn hoặc không. Nhìn chung, một phần ba số bệnh nhân mắc bệnh viêm tuỷ cắt ngang cấp tính hồi phục tốt, một phần ba khác hồi phục ở mức khá và số còn lại không cải thiện hoặc tử vong. Các yếu tố liên quan đến kết quả kém bao gồm các triệu chứng ban đầu trầm trọng với sốc tuỷ, đến bệnh viện muộn, phát triển bệnh rỗng tủy (syringomyelia) và tổn thương lan rộng trên MRI. Nếu không hồi phục sau 1 đến 3 tháng, hồi phục hoàn toàn ít có khả năng hơn.
Hạn chế về chức năng
Những hạn chế về chức năng ở bệnh nhân mắc bệnh viêm tuỷ cắt ngang thường phụ thuộc vào mức tổn thương của tủy sống và tổn thương hoàn toàn hay không hoàn toàn. Suy nhược và suy kiệt do các bệnh kèm và nằm lâu cũng sẽ ảnh hưởng thứ cấp đến chức năng.
Xem thêm mức chức năng ở bệnh tổn thương tuỷ sống.
Biến chứng
Tương tự các biến chứng của tổn thương tuỷ sống (nếu nặng).
- hạ huyết áp tư thế đứng,
- giảm khả năng điều chỉnh thân nhiệt, mất cân bằng điện giải,
- rối loạn phản xạ tự động (đặc biệt đối với các tổn thương trên T6)
- yếu cơ hô hấp gây suy hô hấp
- nhiễm trùng phổi và đường tiết niệu,
- tắc ruột và táo bón,
- các biến chứng mạch máu: huyết khối tĩnh mạch sâu, thuyên tắc phổi
- tổn thương da, loét ép
- co cứng
- co rút, đau cơ xương và thần kinh, chấn thương (bao gồm gãy xương) xương, cơ và khớp do rối loạn cảm giác, cốt hóa lạc chỗ, loãng xương,
- sỏi thận,
- trầm cảm và lo âu.
Cận lâm sàng
Hình ảnh học
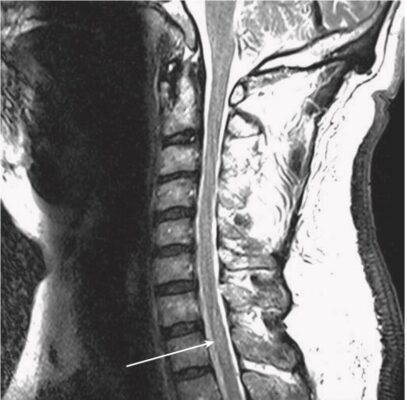
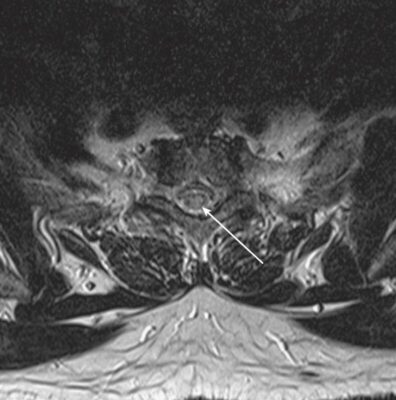
- Thăm dò tốt nhất khi nghi ngờ viêm tuỷ cắt ngang là MRI. MRI không chỉ cho phép nhìn thấy tổn thương mà còn loại trừ các nguyên nhân có thể điều trị được, chẳng hạn như khối u, áp xe và các tổn thương khác gây ra bệnh lý tủy do chèn ép. Chất cản quang có thể được dùng để làm nổi bật các tổn thương, và chụp tủy hiếm khi được xem xét nếu không có MRI.
- Theo một nghiên cứu chụp cộng hưởng từ (MRI), viêm tuỷ cắt ngang cấp tính vô căn thường ảnh hưởng nhất đến vùng tuỷ cổ (60%), tiếp theo là vùng tuỷ ngực (33%).
- MRI cho thấy các đặc điểm giúp phân biệt viêm tuỷ cắt ngang với các bệnh lý như bệnh xơ cứng rải rác.
- Tổn thương ở viêm tuỷ cắt ngang có xu hướng ảnh hưởng đến vùng trung tâm của tủy và liên quan đến hơn 2/3 đường kính của tủy, trong khi ở bệnh xơ cứng rải rác, tổn thương thường ở ngoại vi hơn và liên quan đến ít hơn một nửa đường kính của tủy. viêm tuỷ cắt ngang thường có cường độ tín hiệu cao trên hình ảnh T2W kéo dài theo chiều dọc trên nhiều khoanh tuỷ sống hơn. Số lượng các khoanh đoạn tuỷ bị ảnh hưởng có thể từ 1 hoặc 2 đến 11, và đôi khi ảnh hưởng đến hành tuỷ.
- MRI não có tăng cường tương phản thường được thực hiện để giúp xác định xem các dấu hiệu trên MRI có hướng đến bệnh xơ cứng rải rác chứ không phải viêm tuỷ cắt ngang “vô căn” hay không.
- Trong viêm tuỷ cắt ngang một phần vô căn, một kết quả không cho thấy tổn thương não có nghĩa là khả năng tiến triển bệnh xơ cứng rải rác ở mức 15% đến 44%. Khi thấy các tổn thương não như mảng chất trắng (đặc biệt là quanh não thất), nguy cơ phát triển bệnh xơ cứng rải rác tăng lên từ 44% đến 93%.
- Các triệu chứng vận động hoặc cảm giác không đối xứng và không có dấu hiệu của hệ thần kinh ngoại biên khi biểu hiện gợi ý bệnh xơ cứng rải rác tủy cấp tính , trong khi các triệu chứng đối xứng và sự liên quan đến hệ thần kinh ngoại biên gợi ý viêm tuỷ cắt ngang cấp tính vô căn.
Xét nghiệm
- Các xét nghiệm thường quy bao gồm công thức máu và sinh hóa thường quy, tốc độ lắng hồng cầu, nồng độ globulin miễn dịch
- Các xét nghiệm miễn dịch:, xét nghiệm các tình trạng tự miễn (như kháng thể kháng nhân, kháng thể kháng DNA sợi kép, kháng thể kháng Sm …).
- Kháng thể globulin miễn dịch G có thể hữu ích trong việc xác định bệnh viêm tủy thị thần kinh là nguyên nhân ở những bệnh nhân mắc viêm tuỷ cắt ngang cấp tính hoàn toàn. viêm tuỷ cắt ngang lan rộng theo chiều dọc bao gồm ba đoạn tuỷ sống trở lên là một đặc điểm quan trọng, và việc phát hiện các kháng thể đặc hiệu kháng aquaporin 4 rất hữu ích để xác định cả nguy cơ tái phát tăng lên và chuyển thành viêm tủy thần kinh thị (neuromyelitis optica).
- Một số xét nghiệm nâng cao: Nồng độ vitamin B12, xét nghiệm tác nhân nhiễm trùng (lao, giang mai, Lyme, các loại virus khác nhau bao gồm HIV, virus bại liệt, virus viêm gan, virus Epstein-Barr, virus cytomegalo, virus zika.
- Chọc dò tuỷ sống cho phép đánh giá áp suất dịch não tủy và lấy mẫu đếm tế bào, xác định nồng độ protein và glucose, đo globulin miễn dịch và điện di protein. Phát hiện các dải đơn dòng trong dịch não tủy rất hữu ích trong việc chẩn đoán xơ cứng rải rác.
Các thăm dò khác
- Thăm dò điện dẫn truyền thần kinh (NCS), điện cơ (EMG), cũng như điện thế gợi lên cảm giác cơ thể và vận động có thể hữu ích cho việc thiết lập chẩn đoán và theo dõi tiến trình.
- Đánh giá hệ tiết niệu bao gồm chụp bàng quang niệu đạo, nội soi bàng quang, siêu âm thận cơ bản và nghiên cứu niệu động học đã được khuyến nghị vì tỷ lệ rối loạn chức năng bàng quang kéo dài rất cao .
- Đánh giá đường ruột có thể yêu cầu chụp X quang, chụp cắt lớp vi tính (CT) và chụp MRI có hoặc không có thuốc cản quang hoặc nội soi để loại trừ tắc nghẽn.
Bảng 2: So sánh các dấu hiệu và tiên lượng dựa trên nguyên nhân
| Nguyên nhân | Dấu hiệu | Tiên lượng |
| Bệnh xơ cứng rải rác | MRI: tổn thương nhỏ, khu trú ở tủy bên hoặc tủy sau, nhiều hơn ở vùng cổ CSF: các dải đơn dòng | Kết quả lâm sàng tốt nhưng tái phát ở 47% sau trung bình 21 tháng |
| Bệnh hệ thống (SLE, hội chứng Sjogren) | Các vấn đề nghiêm trọng về vận động và cơ vòng MRI trong SLE: tổn thương lớn và trung tâm Dịch não tủy: >30 tế bào | Kết quả lâm sàng kém |
| Nhồi máu tủy sống | Không có tiêu chuẩn chẩn đoán rõ ràng. Lâm sàng: Cấp tính; > 50 tuổi; vấn đề vận động và cơ vòng trầm trọng MRI: tổn thương tủy trung tâm đơn độc Dịch não tủy: không có hoặc có ít tế bào, không có dải đơn dòng | Kết quả kém hoặc trung bình trong 91% trường hợp |
| Bệnh lý tủy cận nhiễm (Parainfectious myelopathy) | Các vấn đề nghiêm trọng về vận động và cơ vòng MRI: tổn thương trung tâm tủy lớn, thường ở cột sống cổ Dịch não tủy: >30 tế bào, không có dải đơn dòng Hiếm khi khẳng định được bằng huyết thanh học | Kết quả lâm sàng tốt |
| Bệnh lý tủy do bức xạ muộn (delayed radiation myelopathy) | Tiền sử chiếu xạ; biểu hiện muộn có thể > 10 năm MRI: tăng tín hiệu tuỷ kèm theo phù nề khu trú, teo tuỷ với theo dõi Dịch não tủy: bình thường | Kết quả lâm sàng tốt ở bệnh lý tủy do xạ trị sớm (10–16 tuần sau), kém ở giai đoạn muộn |
| Không rõ nguyên nhân | Theo dõi lâu dài có thể chẩn đoán được trong 50% trường hợp |
ĐIỀU TRỊ
Nội khoa
Nhập viện là cần thiết trong lần khám đầu tiên để theo dõi các dấu hiệu sinh tồn, kiểm soát các khó khăn về hô hấp, biến chứng ruột hoặc bàng quang và tiến hành các thăm dò chẩn đoán.
- Đảm bảo chức năng sống: oxy, lưu lượng tuần hoàn.
- Điều trị nguyên nhân nếu xác định được: thuốc kháng vi khuẩn, virus, phẫu thuật.
- Corticoid: Mặc dù không có đủ bằng chứng về hiệu quả của corticosteroid, nhưng methylprednisolone liều cao tĩnh mạch thường được sử dụng để ngăn ngừa tổn thương thêm cho tủy sống do phù nề. Trong giai đoạn cấp tính, thuốc có thể giúp phục hồi nhanh hơn và ít khuyết tật hơn, và được dung nạp tốt. Liều dùng: 1 g IV hàng ngày trong 5 ngày có hoặc không có giảm liều sau đó.
- Thuốc ức chế miễn dịch: Cyclophosphamide có tác dụng ức chế miễn dịch và điều hòa miễn dịch thông qua ức chế miễn dịch qua trung gian tế bào và miễn dịch dịch thể (trên tế bào T và tế bào B). Cyclophosphamide cùng với methylprednisolone có thể giúp điều trị viêm tuỷ cắt ngang liên quan đến bệnh lupus ban đỏ. Tuy nhiên, dường như không có bất kỳ tác dụng có lợi nào của thuốc ức chế miễn dịch (cyclophosphamide, azathioprine, globulin miễn dịch tiêm tĩnh mạch) ở những bệnh nhân mắc bệnh viêm tuỷ cắt ngang cấp tính vô căn.
- Lọc huyết tương để loại bỏ các tự kháng thể và các phân tử độc hại khác khỏi huyết tương có thể có hiệu quả với đáp ứng lâm sàng tốt, đặc biệt là trong vòng 20 ngày kể từ ngày khởi phát và khi không đáp ứng với corticosteroid liều cao.
Phục hồi chức năng
- Việc xử lý bất kỳ tổn thương tủy sống nào sẽ bao gồm phục hồi chức năng và các trường hợp viêm tuỷ cắt ngang bị ảnh hưởng nặng hơn sẽ cần một chương trình phục hồi chức năng đa ngành toàn diện (Vật lý trị liệu, Hoạt động trị liệu, Hướng nghiệp trị liệu, Tâm lý trị liệu …). Mục tiêu là đạt được chức năng tối ưu và tính độc lập trong các hoạt động sinh hoạt hàng ngày và khả năng di chuyển của bệnh nhân.
- Cần giáo dục bệnh nhân và gia đình về căn bệnh, những suy giảm hoạt động chức năng do hậu quả và các biến chứng tiềm ẩn, kế hoạch phục hồi chức năng và tiên lượng.
- Đánh giá, phòng ngừa và can thiệp các biến chứng tiềm ẩn.
XEM THÊM:
CO CỨNG (SPASTICITY): LƯỢNG GIÁ VÀ CAN THIỆP
BÀNG QUANG THẦN KINH (NEUROGENIC BLADDER)
Ở những bệnh nhân nặng, cần đánh giá và sử dụng công nghệ trợ giúp phù hợp:
- Xe lăn và các dụng cụ trợ giúp đi lại khác
- Các loại nẹp chỉnh hình như AFO …
- Kích thích điện chức năng (FES) cho chi trên, chi dưới
- Các thiết bị luyện tập dáng đi được hỗ trợ bằng robot
- Điều chỉnh môi trường phù hợp …
Phẫu thuật
Không có can thiệp phẫu thuật chữa lành đặc hiệu nào cho bệnh viêm tuỷ cắt ngang. Tuy nhiên, các tổn thương như áp xe, thoát vị đĩa đệm, hẹp ống sống và khối u có thể cần phẫu thuật càng sớm càng tốt để giảm áp lực và ngăn ngừa tổn thương thêm cho tuỷ sống.
XEM THÊM: HỘI CHỨNG GUILLAIN- BARRE. BỆNH LÝ VÀ PHỤC HỒI
Tham khảo chủ yếu từ:
ESSENTIALS OF PHYSICAL MEDICINE AND REHABILITATION: MUSCULOSKELETAL DISORDERS, PAIN, AND REHABILITATION, FOURTH EDITION. Elsevier, Inc. 2019